Презентація на тему:
Жовтяниці у новонароджених
Завантажити презентацію
Жовтяниці у новонароджених
Завантажити презентаціюПрезентація по слайдам:
Частота гіпербілірубінемій У доношених новонароджених - 50% У недоношених дітей - 70% 100% новонароджених мають фізіологічну гіпербілірубінемію
Жовтяниця (icterus) Жовтяниця - візуальний прояв гіпербілірубінемії, забарвлення шкіри, слизових оболонок. У дорослих при рівні білірубіну > 34 мкмоль/л, у доношених новонароджених > 85 мкмоль/л, у недоношених > 120 мкмоль/л.
Жовтяниця Спочатку з’являється на обличчі, особливо на носі, далі поширюється каудально при зростанні рівня білірубіну. Деякі новонароджені мають помаранчевий колір шкіри, який є результатом поєднання “червоного” внаслідок високих концентрацій гемоглобіну у новонароджених та “жовтого” внаслідок гіпербілірубінемії.
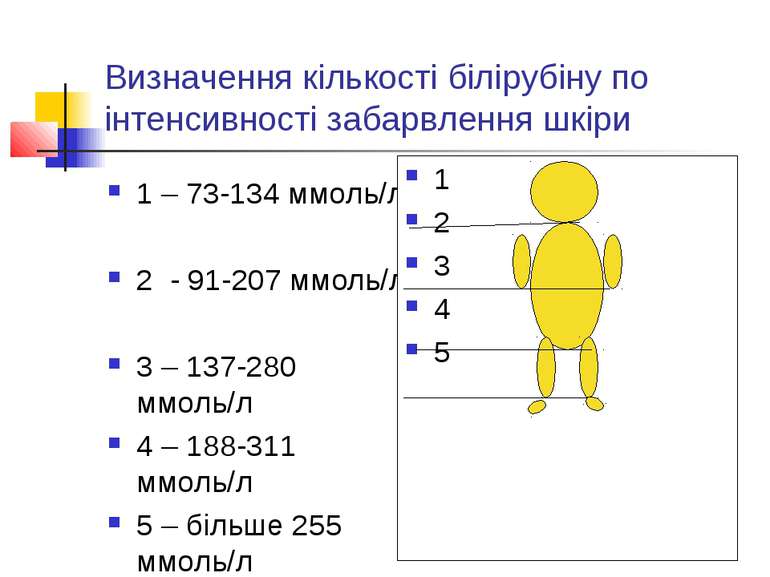
Визначення кількості білірубіну по інтенсивності забарвлення шкіри 1 – 73-134 ммоль/л 2 - 91-207 ммоль/л 3 – 137-280 ммоль/л 4 – 188-311 ммоль/л 5 – більше 255 ммоль/л 1 2 3 4 5
Обмін білірубіну Білірубін є кінцевим продуктом катаболізму гема й утворюється переважно внаслідок розпаду гемоглобіну еритроцитів. Іншими джерелами гема можуть бути міоглобін і деякі ферменти печінки
Обмін білірубіну Гем (еритроцитарний – 75-80%, нееритроцитарний – 15%) в клітинах РЕС гемоксігеназа, цитохром Р 450 Білівердін залізо-білівердіновий комплекс Непрямий білірубін (ІХ-α- ізомер) кров
У крові білірубін зв'язується з альбуміном. У такій формі некон’югований білірубін не проникає через гематоенцефалічний бар'єр. Вільний некон’югований білірубін здатний проникати в клітини ЦНС.
Обмін білірубіну білірубін-альбуміновий комплекс гепатоцит глюкуронова кислота Моноглюкуронід білірубіну Стінка жовчних капілярів Діглюкуронід білірубіну (прямий білірубін) кишечник уробіліноген стеркобілін виділення кров уробілін печінка, нирки,
Обмін у кишечнику Конюгований білірубін водорозчинений і виділяється з жовчю Титр бактеріальної флори у кишечнику низький (бактеріальна флора перетворює конюгований білірубін у білівердин) є достатня кількість бета-глюкуронідази. Тому в калі міститься значна кількість неконюгованого білірубіну, який реабсорбується у ворітну систему
Лабораторні показники вільний білірубін (непрямий) - 75% від загального, той,що не пройшов кон’югацію з глюкуроновою кислотою. Жиророзчинний зв’язаний (прямий) - 25% від загального, той що пройшов кон’югацію. Водорозчинний.
Критерії патологічної жовтяниці Виявляється при народженні, з’являється на 1 добу Рівень пуповинного білірубіну перевищує 60 мкмоль/л Загальний (непрямий білірубін) збільшується на 85-119 мкмоль/л кожні 24 години Клінічна жовтяниця триває більше ніж 1-2 тижні у доношених та 2-3 тижні у недоношених немовлят Максимальні рівні білірубіну перевищують 205 мкмоль/л у доношених та 255 мкмоль/л у недоношених дітей Рівень прямого білірубіну є вищим ніж 20% від загального білірубіну
Токсичний рівень білірубіну (мкмоль/л) = альбумін (г/л) х 10 (для новонароджених без факторів ризику) Токсичний рівень білірубіну (мкмоль/л) = альбумін (г/л) х 8 (для новонароджених з факторами ризику) Однак у випадку порушення цілості гематоенцефалічного бар’єру, у ЦНС може проникати й ушкоджувати її також непрямий білірубін, зв’язаний з альбуміном. Індекс гемолізу = непрямий білірубін/ гемоглобін/10
Фактори, що посилюють нейротоксичність білірубіна Гемоліз •Гіпоксія, асфіксія •Ацидоз •Сепсис •Гіпотермія •Зниження рівня білірубіна •Судороги •Гіпертермія •Збільшений або сповільнений мозковий кровообіг
Норми білірубіну для немовлят Рівень білірубіну вищий у дітей, які знаходяться на грудному вигодовуванні. 95 перцентиль для доношених новонароджених, які вигодовуються сумішами, становить 190 мкмоль/л і 240 мкмоль/л для немовлят, що вигодовуються грудьми
Гемолітична хвороба новонародженого (ГХН) імуногемолітичне пренатальне захворювання, яке обумовлене імунологічною несумісністю крові плода і матері за еритроцитарними антигенами. 1: 250-300 пологів лише в 3-6% випадків несумісності крові матері і дитини розвивається ГХН
Гемолітична хвороба новонародженого (ГХН) При несумісності матері та дитини за антигенними системами Rh- і АВО Rh-система складається з 6 основних антигенів (Сс, Dd, Ee) Rh + еритроцити містять D-фактор D-антиген - це ліпопротеїн, розташований на внутрішній поверхні мембрани еритроцитів АВО-антигени розташовані на зовнішній поверхні мембрани еритроцитів
Формування ГХН мати Rh - плід Rh + мати О (І) плід А(ІІ), В (ІІІ) мати О (І) Rh - , то конфлікт по АВО
Патогенез ГХН за Rh-фактором Еритроцити плода, що містять D-антиген, проникають у кровоток матері і викликають спочатку синтез Rh-антитіл, які належать до Ig М, і не проникають через плаценту. Далі синтезуються Ig G, які вже можуть проникати через плаценту. Під час вагітності через малу кількість еритроцитів плода та імуносупресивні механізми первинна імунна відповідь у матері знижена.
Патогенез ГХН за Rh-фактором після народження дитини і у зв’язку з великою кількістю еритроцитів дитини у кровотоці матері, які проникли під час пологів, та через припинення імуносупресії, відбувається активний синтез Rh-антитіл. Ці антитіла будуть забезпечувати розвиток конфлікту при наступних вагітностях.
Патогенез ГХН за АВО-системою Починаючи з 9 тижнів в/у розвитку еритроцити плода можуть потрапляти в кровоток матері, та у випадку несумісності за АВО-системою ініціювати продукцію антигрупових антитіл. Імунні анти-А та анти-В антитіла, які можуть проникати через плаценту та обумовлювати позитивну пряму пробу Кумбса, належать до Ig G (Ig G2). Але вони є аглютинінами і не викликають гемолізу. До гемолізу призводять Ig G1 та Ig G3. Достовірно відомо, що наявність та титр анти-А- і анти-В-алоантитіл не визначає ймовірність розвитку та важкість гемолітичної хвороби новонароджених.
Класифікація ГХН 1. Вид конфлікту (Rh -, ABO) 2. Клінічна форма (набрякова, жовтянична, анемічна) 3. Ступінь тяжкості (при анемічній і жовтяничній)
Клініка ГХН. Набрякова форма. У дитини: - блідість з іктеричним відтінком; загальний набряк; різке збільшення печінки і селезінки; асцит; СДР через гіпоплазію легень; геморагічний синдром (ДВЗ-синдром); тяжка анемія ( HB
Клініка ГХН. Жовтянична форма. 1. Збільшення печінки та селезінки; 2. По мірі наростання гемоглобіну дитина стає в’ялою, знижуються рефлекси. 3. Анемія, псевдолейкоцитоз, збільшення кількості нормобластів та еритробластів, зниження тромбоцитів.
Діагностика ГХН визначення групи крові дитини загальний аналіз крові + ретикулоцити Білірубін пуповинний Погодинний приріст білірубіну рівень глікемії (4 рази на добу)
Синдром гепатиту новонароджених або ж холестаз Підвищення білірубіна в сироватці крові новонароджених з часткою прямої фракції >20(15)%, або рівень прямого білірубіну >34 мкмоль/л, та наявність жовчних пигментів у сечі завжди є патологічним явищем, навіть якщо загальний рівень білірубіну не перевищує 80 мкмоль/л
4 патологоанатомічні картини синдрому гепатиту (холестазу) *гепатоцелюларне захворювання (гепатит) запалення і редуплікація в портальних трактах, що призводить в ряді випадків до непрохідності інтерлобулярних жовчних проток захворювання головних внутрішньо печінкових жовчних проток, які призводять до склерозуючого холангіту Ураження поза печінкових жовчних проток, найчастіше атрезія жовчних шляхів
Диференційна діагностика прямої гіпербілірубінемії Гепатоцелюлярне захворювання (нормальні жовчні протоки) А) Токсичне Б) Інфекційне В) метаболічне Надмірне навантаження білірубіном (синдром згущення жовчі) Обструкція відтоку жовчі (атрезія жовчних шляхів, поза або внутрішньопечінкова)
Інфекційні причини Вірусні: гепатит (В,С,А?), цитомегаловірус, герпес, Єпштейн-Барра, Коксакі, аденовірус •Бактеріальні: сифіліс, Escherchia coli, стрептококк групи В, лістеріі, туберкульоз, стафілокок •Паразитрані: токсоплазма, малярія
Метаболічні причини гепатоцелюлярного походження Недостатність альфа-1-антитрипсину Мковісцедоз Галактоземія Тирозинемія Фруктоземія Хвороби накопичення
Ендокринні захворювання, що поєднуються з синдромом гепатиту у новонароджених Гіпотироїдизм, •гіпоадреналізм, •нецукровий діабет •Гіпопітуїтаризм •гіпопаратироїдизм
Жовтяниці обумовлені гемолізом Спадкові гемолітичні анемії А) гемоглобінопатії Б) Еритроцитарна ферментопатія В) Еритроцитарна мембранопатія Медикаментозні (пеніцилін)
Жовтяниці неонатальні Жовтяниця дітей, які знаходяться на природному вигодовуванні; Спадкові негемолітичні жовтяниці Криглера –Наджара, Жильбера; Жовтяниця дітей з асфіксією; Жовтяниця дітей, які народилися від матерів з цукровим діабетом; Жовтяниця при пілоростенозі та кишковій непрохідності; Медикаментозна жовтяниця.
Оцінка стану Загальний та прямий білірубін (перший раз) •Загальний аналіз крові – на анемію, поліцитемію, сепсис, гемоліз Індекс гемолізу (відношення непрямого білірубіну до гемоглобіну) •Кількість ретикулоцитів (норма – 7% при доношеності та 15%при недоношеності зменшується щодня на 1% до рівня < 1% через 7 днів при доношеності та 15 днів при недоношеності) •Група крові та аналіз Кумбса на антитіла
Оцінка стану При збільшеній кількості ретикулоцитів – діаметр еритроцитів, осмотичну резистентність *АЛТ, АСТ при підозрі на гепатит * сеча на жовчні пігменти *На внутрішньоутробні інфекції – перш за все токсоплазмоз, цитомегаловірусна інфекція *Копрограмма – стеаторея при холестазі *Жовтяниця більше 10-14 доби – Т3 та Т4 *Нейросонографія *Медико-генетичне консультування при жовтяниці більше 3 тижнів.
Лікування Передумовою ефективного лікування гіпербілірубінемії є визначення причин жовтяниці
Гальмування гемолізу (віт Е) Достатнє надходження білку (харчування) Фототерапія (переведення білірубіну у нетоксичний ізомер люмінрубін) •Стимуляція кон’югації непрямого білірубіну (фенобарбітал 5-8 млг/кг) Жовчогонні (хепель ¼ таб) •Виведення білірубіну з травного каналу (сорбенти, посилення перистальтики, часте годування) Пробіотики (переведення непрямого білірубіну у білівердин) •Операція замінного переливання крові
Фототерапія •Білірубін адсорбує світло синього спектру (420-500нм), максимум 460 нанометрів (альбумін зв'язаний) та 440нм (незв'язаний) •Фототерапія не лікує причини захворювання. Потрібні діагностичні дослідження. •Перед накладанням маски – перевірте стан очей •Інтенсивність світла змінюється зворотньо пропорційно до відстані. •Розташуйте лампу денного/синього/суперсинього світла на відстані близько 20 см від хворого, Галогенні лампи – не ближче як 52 см
Лікування Внутрішньовенний імуноглобулін: при гемолізі через Rh- гемолітичну хворобу або важку форму АВО- хвороби – 500 мг/кг в одній дозі одразу після народження (спостерігається ефект, але досліди ще продовжуються) •Потенційна загроза при введенні внутрішньовенних імуноглобулінів: гемоліз через наявність анти А або анти- В антитіл, алергія, передавання захворювань
Годування та фототерапія Коли нонароджений потребує фототерапії – годування грудьми + фототерапія. Якщо матері немає у лікарні, забезпечити годування зцідженим молоком або замінниками. - при дегідрації внутрішньовенно розчини +грудне молоко +фототерапія •Якщо дитини виписали і рівень білірубіну в динаміці досягнув рівня, що вимагає початку фототерапії: - продовжувати годувати грудьним молоком. При недостатній кількісті грудного молока можна догодовувати
Організація грудного вигодовування і жовтяниця •Навчити правильно годувати грудьми •НЕ давати додатково води та декстрози •Збільшити кількість годувань до 10-12 •Якщо кількість молока на 2-3 день не є відповідною, подумайте про догодовування сумішами, але тільки після того, як дитину приклали до грудей. При повернені молока поступово організуйте перехід до годування грудьми і виведення сумішей з дієти. Немає жодної причини для того, щоб відмовлятися від грудного годування.
Оперативне лікування ГХН 1. Операція замінного переливання крові; 2. Плазмоферез; 3. Гемосорбція; 4. Ультрафіолетове опромінення крові (УФОК).
Операція замінного переливання крові виводить еритроцити з фіксованими на них антитілами; виводить з плазми антитіла; знизижує рівень гіпербілірубінемії на 40-50% від попередньої концентрації зменшує ступінь анемії
Показання до ОЗПК Пуповинний білірубін більше 70 мкмоль/л Погодинний приріст більше 7,5 мкмоль/л зниження рівня Hb при народженні < 100 г/л, Ht – < 0,35-0,45 І доба – 150 мкмоль/л ІІ доба – 230 мкмоль/л ІІІ доба і старші – 306 мкмоль/л
Підбір плазми і крові для ОЗПК При АВО-несумісністі переливають відмиті еритроцити О (І) групи, сумісні за Rh-фактором дитини, суспензовані в плазмі АВ (ІV) групи у співвідношенні 2:1. У виключних випадках можливе використання плазми крові групи дитини. Об’єм трансфузатів 2 ОЦК дитини
Підбір плазми і крові для ОЗПК При Rh-несумісності переливають резус-негативну кров групи дитини Об’єм: 150-180 мл/кг маси тіла. у новонародженого ОЦК 85 мл/кг
Підбір плазми і крові для ОЗПК При подвійній несумісності використовують (Rh і АВО) - відмиті еритроцити О(І) групи Rh - - плазму АВ (ІV) групи.
Схожі презентації
Категорії