Презентація на тему:
КЛІНІЧНА ФАРМАЦІЯ В ГЕМАТОЛОГІЇ
Завантажити презентацію
КЛІНІЧНА ФАРМАЦІЯ В ГЕМАТОЛОГІЇ
Завантажити презентаціюПрезентація по слайдам:
Основні симптоми в гематології: Загальна слабість. Сонливість. Запаморочення. Серцебиття. Задишка. Втрата апетиту. Збільшення печінки, селезінки і лімфатичних вузлів. Печія кінчика язика, почервоніння з виразками, згладження сосочків. Синяки по тілу, шкірні крововиливи (петехії, пурпура). Кровотечі із слизових, крововиливи в ротовій порожнині. Свербіння шкіри. Бліде забарвлення шкіри і слизових. Посилене забарвлення лиця. Жовте забарвлення щкіри і слизових (іктеричність) Набряк шкіри і підшкірної клітковини (гідремія). Болючість при постукуванні по кістках.
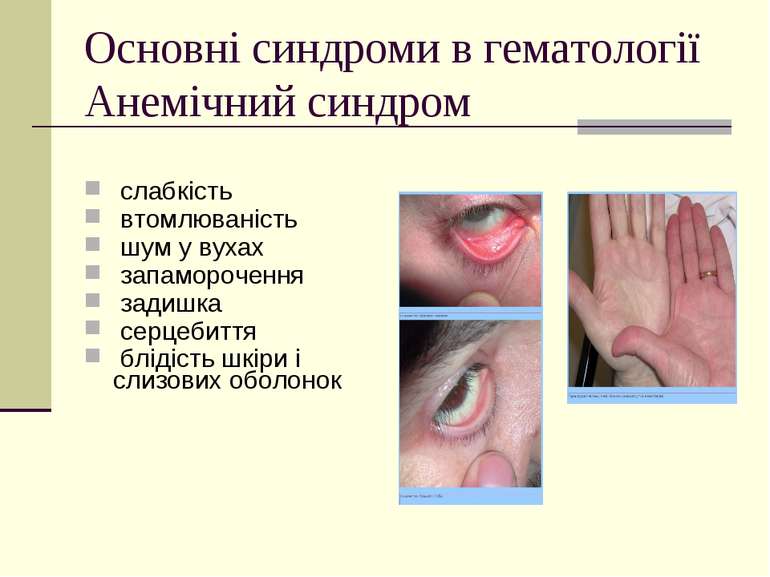
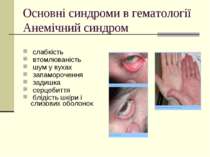
Основні синдроми в гематології Анемічний синдром слабкість втомлюваність шум у вухах запаморочення задишка серцебиття блідість шкіри і слизових оболонок
Сидеропенічний синдром Зміни шкіри, волосся, нігтів Зміни м'язової системи Зміни слизової травного тракту Зміни слизової дихальних шляхів Зміни системи імунітету Зміни смаку і сприйняття запахів Зміни терморегуляції Зміни психоемоційного стану Дистрофічні зміни внутрішніх органів
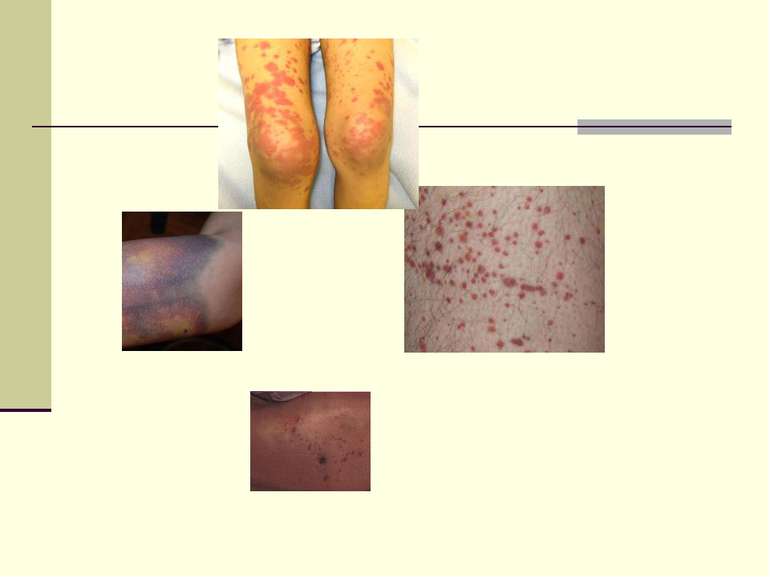
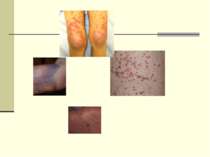
Геморагічний синдром Геморагічний синдром лежить в основі геморагічних діатезів – групи захворювань, основною ознакою яких є крововиливи в шкіру і внутрішні органи однієї або декількох локалізацій, що систематично повторюються, спонтанно або під впливом незначних травм.
Поліцитемічний синдром: Характеризується високим еритроцитозом, збільшенням об‘єму циркулюючої крові та її в’язкості. Основні прояви: посилення забарвлення шкіри, слизових; застійні явища у внутрішніх органах; болі голови; тромбози; різке збільшення кількості еритроцитів; ретикулоцитоз, нейтрофільний лейкоцитоз; збільшення в’язкості крові. Компенсаторна поліцитемія – еритроцитоз. Самостійний процес – еритремія.
Лейкемічний (лейкоз): збільшення лімфатичних вузлів і селезінки; різке збільшення кількості лейкоцитів; поява юних і незрілих форм в крові.
Лейкемоїдний синдром Суть лейкемоїдних реакцій полягає у наявності значного лейкоцитозу в поєднанні із зсувом лейкоцитарної формули вліво “омолодження” клітинних елементів крові. Існуюють два основних види лейкемоїдних реакцій: мієлоїдний і лімфоїдний. Перший тип спостерігається при різних інфекціях (сепсис, гнійні процеси, крупозна пневмонія, харчові токсикоінфекції), впливові іонізуючої радіації, гемолітичних кризах і гострих крововтратах, метастазах пухлин в кістковий мозок. За картиною крові такі лейкемоїдні реакції нагадують хронічний мієлолейкоз. Гематологічна картина при лейкемоїдних реакціях лімфоцитарного типу подібна до хронічного лімфолейкозу. Причиною їх виникнення бувають вірусні інфекції (краснуха, кашлюк, вітряна віспа), туберкульоз та лімфобластні лімфаденіти (інфекційний мононуклеоз, адено- і ентеровірусні інфекції, медикаментозні дерматити, системні хвороби сполучної тканини, реакція відторгнення трансплантату). Лейкемоїдні зсуви ніколи не трансформуються у лейкоз, це зворотні реакції, які зникають при усуненні причини, що їх викликала.
Геморагічний синдром крововиливи в шкіру і внутрішні органи однієї або декількох локалізацій, що систематично повторюються, спонтанно або під впливом незначних травм. Причини: токсикоз капілярних судин; тромбоцитопенія; зміна хімізму крові.
Спленомегалічний: збільшення в розмірах селезінки Причини: патологія крові (гемобластози, гемолітичні анемії, тромбоцитопенії, поліцитемія); гострі та хронічні інфекції, системні колагенози; гіпертензія в басейнах верхньої порожнистої і ворітньої вен, ураження гепатобіліарної системи (цироз, хронічний гепатит, токсичні ураження печінки).
Лімфаденічний синдром збільшення лімфовузлів у розмірах та зміна їх властивостей. Причини: гострі і хронічні лейкози; лімфогранулематоз, лімфосаркома; агрануноцитоз; хронічні інфекції; онкологічна патологія. Для ураження лімфовузлів при захворюваннях крові характерна множинність, системність. Спочатку уражається якась одна їх група, з наступним втягненням в процес інших груп, причому не тільки поверхневих, але і глибоких (середостіння, черевна порожнина). Так, при лімфогранулематозі, хронічному лімфолейкозі спочатку збільшуються шийні лімфовузли, далі підключичні і так далі. Збільшені лімфовузли при лейкозах та лімфомах ніколи не спаюються з тканинами, не нагноюються і не утворюють нориць.
ДВЗ-синдром (синдром дисемінованого внутрішньосудинного зсідання крові) порушення коагуляційних властивостей крові, активація всіх ланок системи зсідання крові, що веде до утворення дрібних згустків крові і агрегатів клітин (“сладж-синдром”), що блокують мікроциркуляторне русло. Це обумовлює виражені порушення мікроциркуляції в різних органах, гіпоксію та розвиток в них дистрофічних змін. Далі масивне тромбоутворення веде до виснаження запасів всіх чинників зсідання крові в організмі, розвитку гіпокоагуляції, тромбоцитопенії і масивних кровотеч, які важко зупинити. Причини: генералізовані вірусні і бактеріальні інфекції, септичні стани, усі види шоку, термінальні стани, травматичні хірургічні втручання, внутрішньосудинний гемоліз і цитоліз, тяжка акушерська патологія тощо.
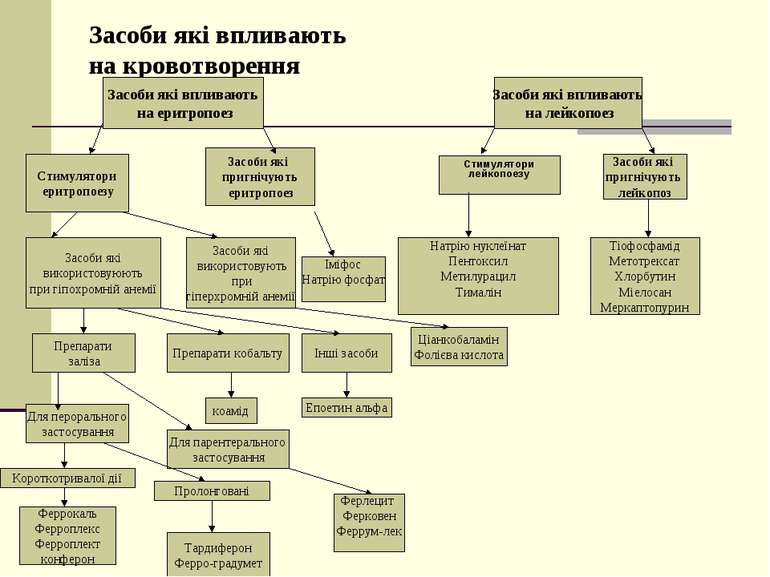
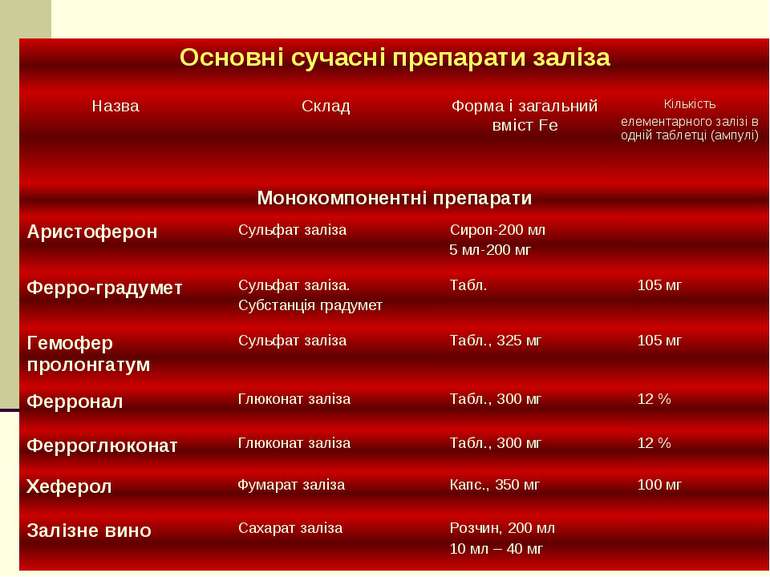
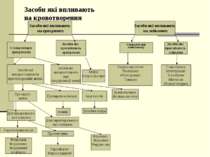
Засоби які впливають на кровотворення Засоби які впливають на еритропоез Засоби які впливають на лейкопоез Стимулятори еритропоезу Засоби які пригнічують еритропоез Стимулятори лейкопоезу Засоби які пригнічують лейкопоз Натрію нуклеїнат Пентоксил Метилурацил Тималін Тіофосфамід Метотрексат Хлорбутин Міелосан Меркаптопурин Іміфос Натрію фосфат Засоби які використовуюють при гіпохромній анемії Засоби які використовують при гіперхромній анемії Ціанкобаламін Фолієва кислота Препарати заліза Для перорального застосування Для парентерального застосування Інші засоби Препарати кобальту коамід Епоетин альфа Ферлецит Ферковен Феррум-лек Короткотривалої дії Феррокаль Ферроплекс Ферроплект конферон Пролонговані Тардиферон Ферро-градумет
Показання до застосування препаратів заліза 1. З профілактичною метою для попередження дефіциту заліза: - вагітним - новонародженим - жінкам в менструальному періоді - особам, які систематично здають кров - хворим, які перенесли гастректомію 2. З лікувальною метою - хворим на залізодефіцитну анемію
Механізм дії препаратів заліза Механізм дії препаратів заліза замісний - вони поповнюють дефіцит Fe в організмі, що необхідно для синтезу залізовмісних сполук
Фармакодинаміка препаратів заліза Основний фармакодинамічний ефект – підвищення кількості еритроцитів та концентрації гемоглобіну в периферичній крові. Це призводить до покращення оксигенації органів та таканин і зменшення або повного зникнення симптомів анемії – неспецифічних (слабкість, серцебиття, запаморочення , задишка, головний біль) та специфічних (сидеропенічних) – спотворення смаку, сухість шкіри, ангулярний стоматит, глосит, специфічні зміни нігтів (витонченість, ламкість, ввігнутість (пойкілоніхія) або наявність ложкоподібної форми.
Лікування ЗДА Ani nescit martem, nescit artem Принципи лікування пероральними препаратами заліза Призначення препаратів з достатньою кількістю ІІ валентного заліза Призначення препаратів, що містять речовини, які покращують всмоктування заліза
Фактори, що сприяють всмоктуванню заліза з кишечника Хлороводнева кислота (сприяє переведенню молекулярного заліза в іонну форму) Речовини відновники: - аскорбінова кислота - бурштинова кислота - ПВК - фруктоза - сорбіт Залізо всмоктується краще натще, а гірше під час чи після їди
Лікування ЗДА Не призначати одночасно з препаратами (антациди, тетрациклін, ацетилсаліцилова к-та) і продуктами (чай, кава, молоко, яйця, бобові), які погіршують всмоктування заліза Не призначати при порушенні всмоктування в кишках Лікувальна доза - 160-200 мг елементарного заліза /добу Достатня тривалість курсу насичення (не менше 1-1,5 місяця) Призначення підтримуючої терапії
Ефективність терапії Оцінюємо через 7-10 днів за збільшенням рівня ретикулоцитів через 1 місяць за збільшенням рівня гемоглобіну
Побічні ефекти феротерапії Нудота Блювання Біль в животі Закреп Діарея Забарвлення калу в чорний колір
Показання для парентеральної феротерапії Абсолютні: непереносимість пероральних препаратів заліза. Відносні: - загострення виразкової хвороби; - загострення неспецифічного виразкового коліту; - синдром порушення всмоктування в кишечнику; - необхідність швидкого насичення організму залізом (перед пологами, операціями).
Протипоказання для парентеральної феротерапії Бронхообструкція Активний гепатит Бактеріальне запалення
Препарати для парентеральної феротерапії Курс 3-5 – 10-15 ін'єкцій Ефективність – підйом гемоглобіну на 1 г/л за добу
Ускладнення, які виникають при парентеральному введенні заліза Флебіти, післяінєкційні абсцеси, болючість в місці введення; Алергійні реакції; Гіперемія обличчя, шиї, відчуття стискання за гудиною, болі в попереку, стенокардія (знімаються анальгетиками+0,5 мл атропіну сульфату); Артеріальна гіпотонія; Потемніння шкіри в місці введення. Протипоказання: гемохроматоз, захворювання печінки, коронарна недостатність, гіпертонічна хвороба ІІ – ІІІ стадій,гострий нефрит. При гострому отруєнні препаратами заліза вводять дефероксамін та ЕДТА
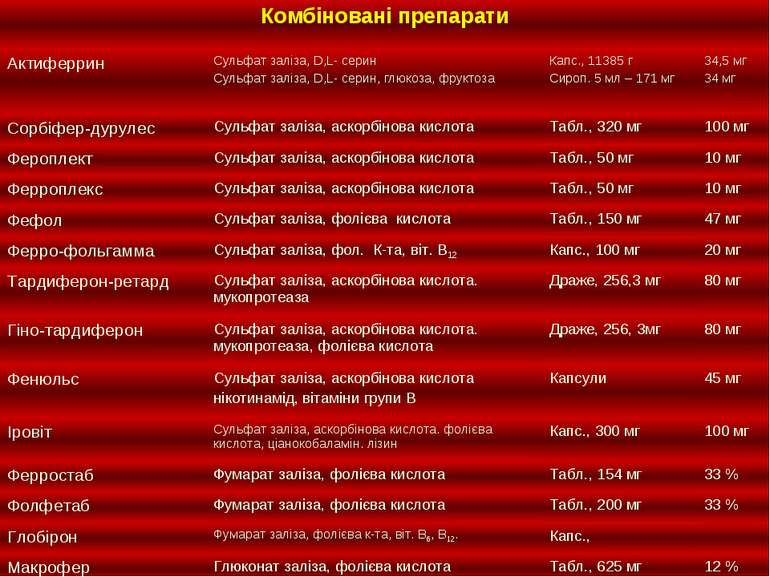
Фармацевтична опіка при призначенні препаратів заліза Лікування препаратами заліза рекомендується проводити під спостереженням лікаря. Лікування препаратами заліза повинне супроводитися періодичними аналізами крові. Дітям препарати заліза рекомендується призначати після консультації педіатра. Лікувати залізодефіцитну анемію слід в основному препаратами для внутрішнього застосування (Fe II). Використання препаратів заліза потрібно поєднувати з оптимізацією харчового раціону, з обов'язковим введенням в меню м'ясних блюд.
Фармацевтична опіка при призначенні препаратів заліза Не потрібно призначати препарати заліза дітям на тлі запальних процесів (ОРВІ, ангіна, пневмонія і др.), оскільки в цьому випадку залізо акумулюється у вогнищі інфекції і не використовується за призначенням. Введення в комплексні препарати заліза аскорбінової кислоти поліпшує засвоєння заліза (як антиоксидант аскорбінова кислота перешкоджає перетворенню іонів Fe-II в Fe-III, не всмоктуються в ЖКТ) і дозволяє зменшити дозу, що призначається. Всмоктування заліза також збільшується у присутності фруктози, янтарної кислоти. Приймання комбінованих препаратів, які разом із залізом містять мідь, кобальт, фолієву кислоту, вітамін В12 або екстракт печінки, надзвичайно утрудняє контроль ефективності терапії залізом (за рахунок гемопоетичної активності цих речовин). При вагітності профілактично показаний прийом полівітамінних препаратів, що містять залізо (глутамевіт, комплевіт, оліговіт і ін.)
Фармацевтична опіка при призначенні препаратів заліза (продовження) Не потрібно одночасно призначати лікарські препарати, що утворюють комплекси, що не всмоктуються, із залізом (тетрациклін, левоміцетин, препарати кальцію, антацидні препарати). Іони заліза утворюють нерозчинні солі, які не всмоктуються, а потім виводяться з калом, з такими компонентами їжі, як фітин (рис, соєва мука), танін (чай, кава), фосфати (риба, морепродукти). Оскільки залізо утворює комплекси з фосфатами, то при надмірно високих дозах у дітей всмоктування фосфатів може знизитися так сильно, що це наведе до виникнення рахіту. Препарати заліза раціонально приймати за 30-40 мін до їжі, що сприяє кращому всмоктуванню. В той же час при такому режимі більш ймовірно виникнення симптомів дратівливої дії на слизову шлунка.
Фармацевтична опіка при призначенні препаратів заліза (продовження) Пероральні препарати заліза потрібно приймати з інтервалом не менше 4 годинників. Таблетки і драже, що містять залізо, не розжовувати! Після прийому препаратів заліза потрібно полоскати рот, а рідкі препарати (сиропи, розчини для внутрішнього застосування) краще застосовувати через трубочку. Прийання препаратів заліза всередину приводить до потемніння калу і може дати помилковопозитивні результати проб на приховану кров. Одночасне призначення препаратів заліза всередину і парентерально (внутрішньом'язово і/чи внутрівенно) повинне бути повністю виключене! Парентеральне введення препаратів заліза потрібно проводити тільки в стаціонарі! Препарати заліза потрібно берегти в місці, не доступному для дітей.
Інші засоби, що застосовуються при гіпохромних анеміях Препарати кобальту (коамід) Людський рекомбінантний еритропоетин (епоетин альфа, епоген, епрекс)
Принципи хіміотерапії гемобластозів Використання двох груп препаратів: гормональні; хіміотерапевтичні протипухлинні. Використання курсового лікування а) багатомісячне – малими дозами – до ремісії; б) короткочасне – великими дозами; в) одноразове – дуже великою дозою. 2. Використовують комбінацію різних засобів з метою досягнення великої ефективності меншими дозами. 3. Продовження лікування після ремісії іншими препаратами. 4. Термінова терапія при гострих лейкозах.
Ускладнення хіміотерапії 1. Мієлосупресія. 2. Гастроінтестінальні розлади. 3. Локальне пошкодження тканин в місці введення. 4. Токсичне пошкодження органів (серце, печінка, нирки)
Гострий лейкоз І. Індукція ремісії (анемія, інтоксикація, геморагічний діатез не є протипоказом) два цикли хіміотерапії. ІІ. Консолідація ремісії – додатковий курс індукційного цитостатичного лікування. ІІІ. Період ремісії – зменшення числа лейкозної інфільтрації.
ГЛЛ І. Схема VAMP або CVAMP вінкристин 1,5 мг/м 2 в/в на 1, 7, 14, 21 день l - аспарагіназа 600 МО на м 2 в/в 3 р в тижд. (з 3 дня) преднізолон – 40-60 мг/м 2 щодня циклофосфан 600 мг однократно ІІ. Введення препаратів на 3, 6, 9, 12 місяці
ГМЛ – „7+3” або „5+2” цитозар 100 мг/м двічі в/в щодня 7 чи 5 днів рубоміцин 45 мг/м двічі 3 дні або 100 мг/ м двічі – 2 дні в/в
ХЛЛ лейкеран 5 – 10 мг/добу, знижуючи кількість лейкоцитів 20 – 30 – 10 в 1 мкл ХМЛ мієлосан 4 – 6 мг/добу – до 1/2 кількості лейкоцитів, потім 2 мг 1- 2 – 3 рази в тиждень. Еритремія – іміфос 50 мг в/в або в/м щодня 3 дні, потім через день (курсова доза 400 – 600 мг)
Побічна дія хіміотерапії Нудота Втрата апетиту, діарея Стоматит Пригнічення функції кісткового мозку Нейропатії Кардіотоксичність, гепатотоксичність Виразкові утворення ШКТ Алопеція
Фармакобезпека під час ХТ Побічні ефекти дуже виражені, тому ретельний контроль за органами кровотворення, печінкою, нирками, ССС . Вінбластин не змішувати з іншими препаратами в одному шприці. Вінкристин з фуросемідом дає осад. Токсична дія метотрексату зменшується лейковорином (антидот метотрексату).
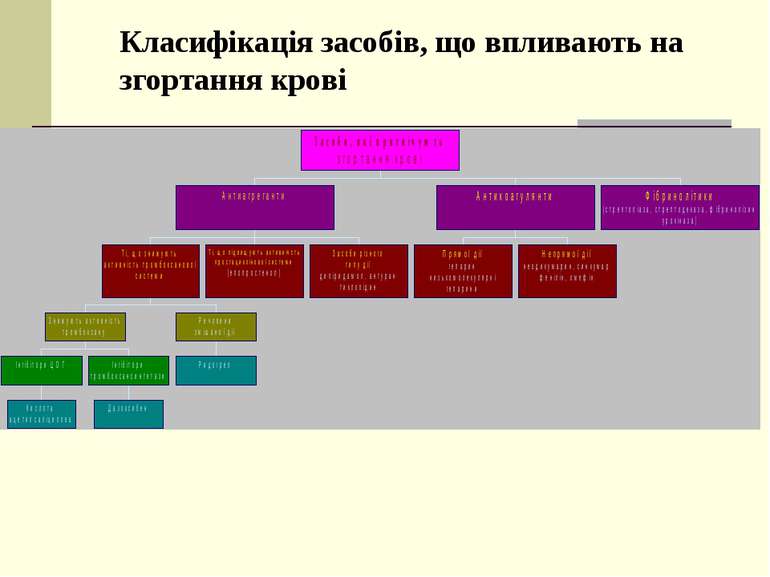
Показання до застосування ацетилсаліцилової кислоти - попередження утворення післяопераційних тромбів -профілактика тромбоемболічних ускладнень при стенокардії та у постінфарктному періоді - тромбоз судин сітківки -тромбофлебіт нижніх кінцівок -постінсультні стани (якщо інсульт був зумовлений тромбозом) Синтезовано також препарат для парентерального застосування – ацелізин. Вводять в\м та в\в 0,5-3 мл 1-2 дні.
Побічна дія Гепарин – алергії, кровотечі, тромбоцитопенія. Фібринолізин, стрептолізин – алергії (білки!). Дипиридамол – гіперемія, гіпотонія. Тиклопідін – диспепсії, геморагії, лейкопенія.
Протипоказання Геморагічні діатези Ниркова недостатність Вагітність Виразкова хвороба Злоякісні новотвори Променева хвороба Клопідогрел не призначають до 18 років. Дипиридамол - при коронарній недостатності.
Фармакобезпека Лікування починають з гепарину і антикоагулянтів непрямої дії одночасно. Гепарин вводять, контролюючи час зсідання крові. Антикоагулянти ( per os ) не призначають разом зі снодійними (активація в печінці!). Прямої дії антикоагулянти не сумісні з АКТГ, антигістамінними, пеніциліном, тетрацикліном, серцевими глікозидами. Натрію цитрат хворим не вводять ! Антикоагулянти непрямої дії несумісні з α і β-адреноміметиками, саліцилатами, ГКС. Фраксипарин не вводять дом ` язево . Лікування антикоагулянтами треба припиняти поступово. Фібринолітики вводять при свіжих тромбах (до 5 діб). Ефект дипиридамолу зменшується при вживанні кофеїну і похідних ксантину. Непрямі антикоагулянти вживаються після їди, взаємозамінні, акумулюють. Перед їдою вживають дипиридамол, після – індобуфен, аспірин, під час – тиклопідін.
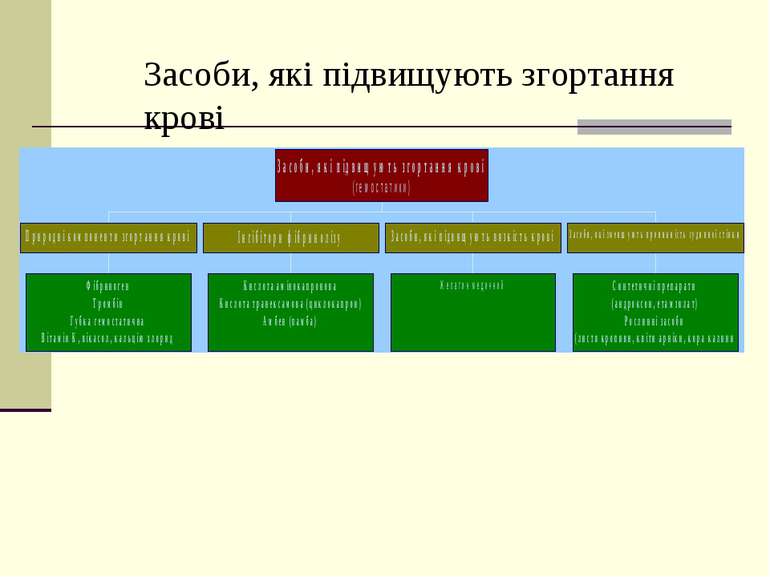
Засоби, що підвищують зсідання крові Механізм дії Інгібітори фібринолізу блокують активатори плазміногену і дію плазміну, пригнічують кінінові системи (амінокапронова кислота, транексамова кислота). г емостатичні засоби – природні компоненти системи зсідання крові (фібриноген, СаС l 2 , етамзилат, тромбін, губка гемостатична). Етамзилат пригнічує розщеплення мукосахаридів судинної стінки, що підвищує резистентність капілярів, активує утворення нових тромбоцитів. Коагулянти синтетичного, тваринного і рослинного походження зменшують проникливість судинної стінки. Желатиноль підвищує в’язкість крові.
Фармакобезпека Кислоту амінокапронову вводити під контролем коагулограми, не змішувати з іншими препаратами в одному шприці. Тромбін не вводити внутрішньосудинно та внутрішньо м’язово (тільки місцево). Кальцію хлорид приймають після їди. Розчин фібриногену використовують протягом години.
Схожі презентації
Категорії