Презентація на тему:
Основи медичних знань в гематології, анемії, гемобластози
Завантажити презентацію
Основи медичних знань в гематології, анемії, гемобластози
Завантажити презентаціюПрезентація по слайдам:
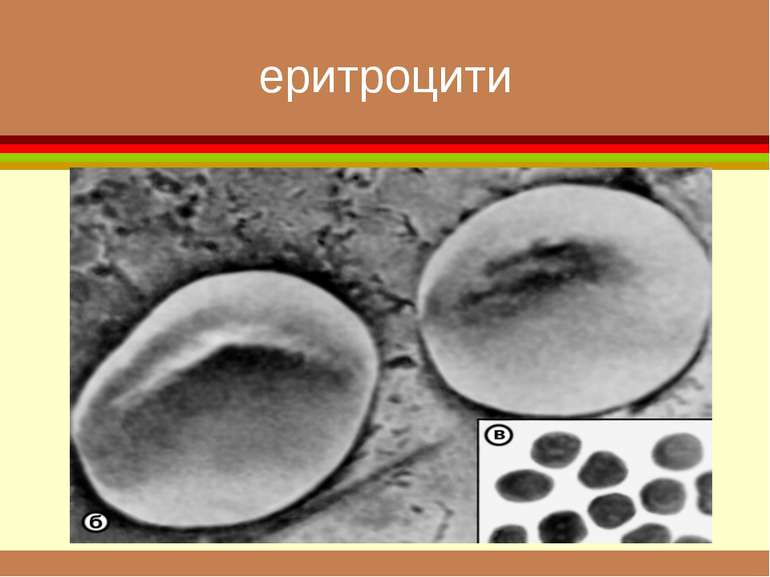
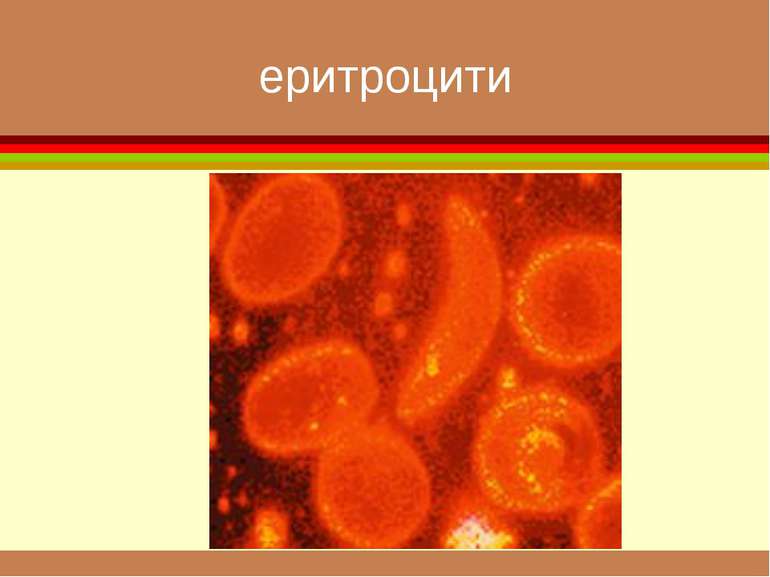
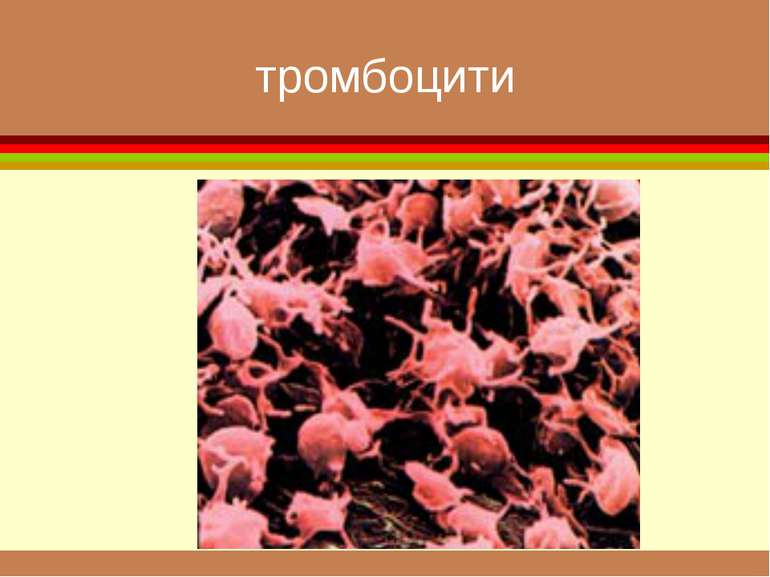
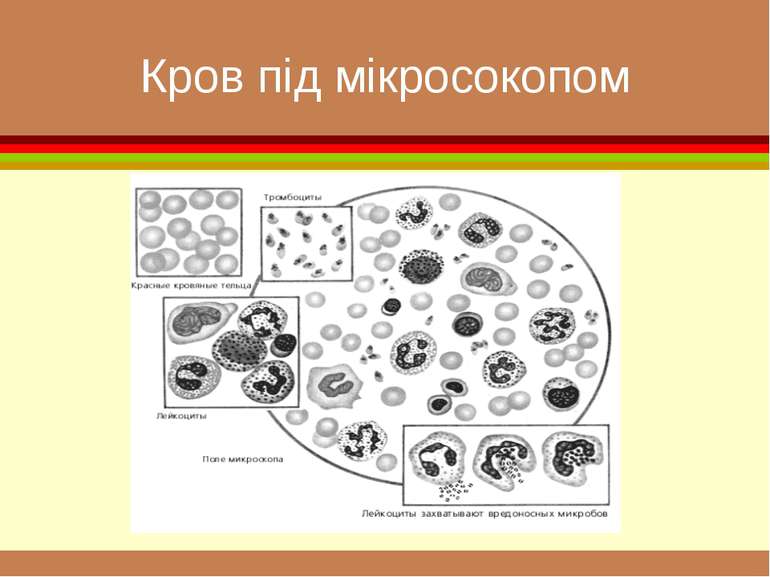
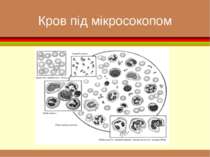
До системи крові відносять рідку частину, що знаходиться в судинному руслі й містить формені елементи (еритроцити, лейкоцити, тромбоцити)
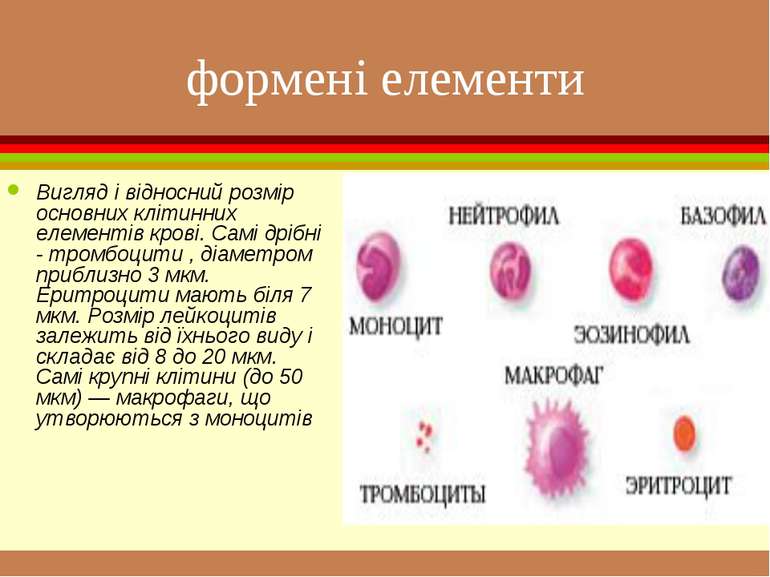
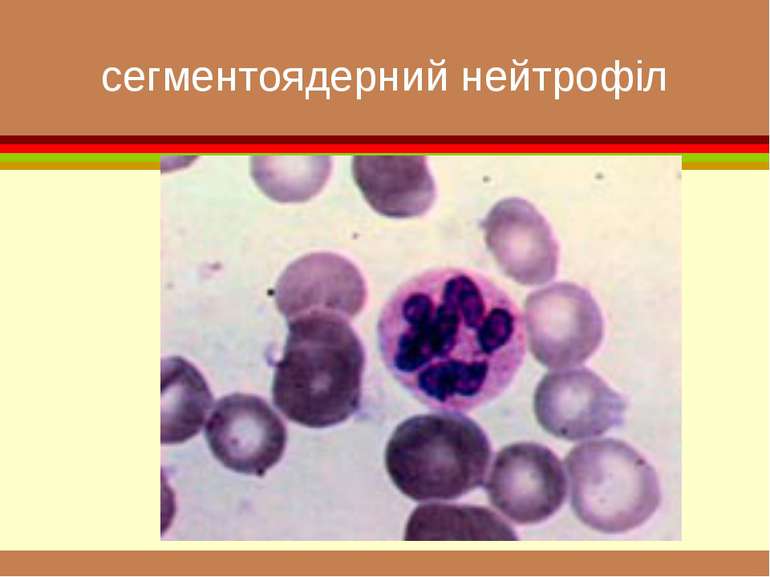
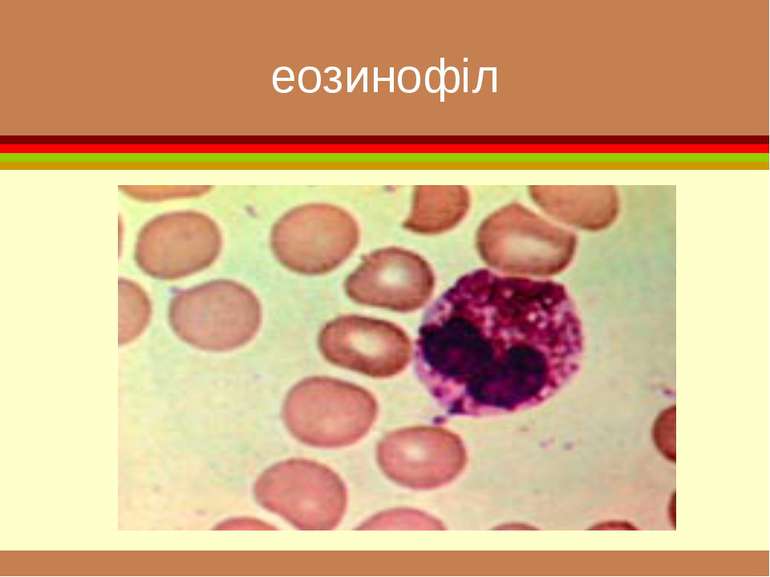
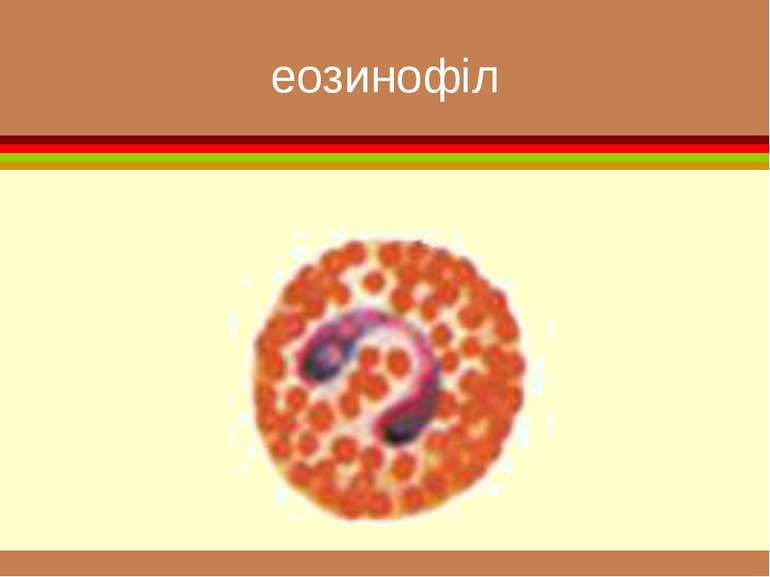
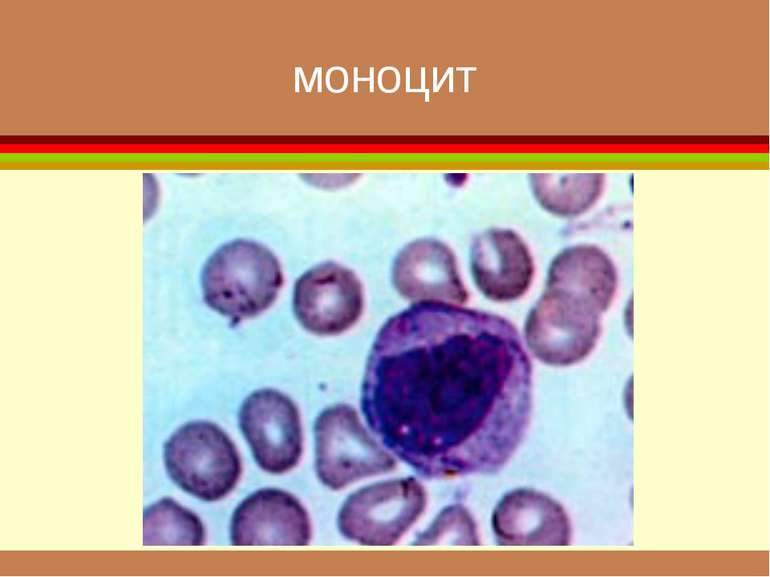
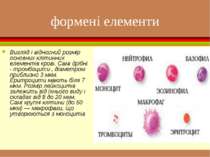
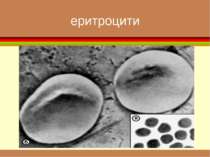
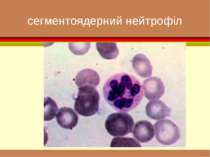
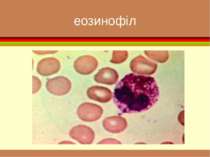
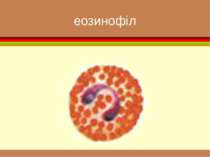
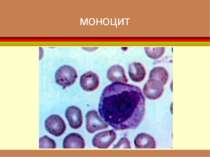
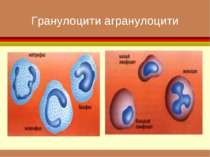
формені елементи Вигляд і відносний розмір основних клітинних елементів крові. Самі дрібні - тромбоцити , діаметром приблизно 3 мкм. Еритроцити мають біля 7 мкм. Розмір лейкоцитів залежить від їхнього виду і складає від 8 до 20 мкм. Самі крупні клітини (до 50 мкм) — макрофаги, що утворюються з моноцитів
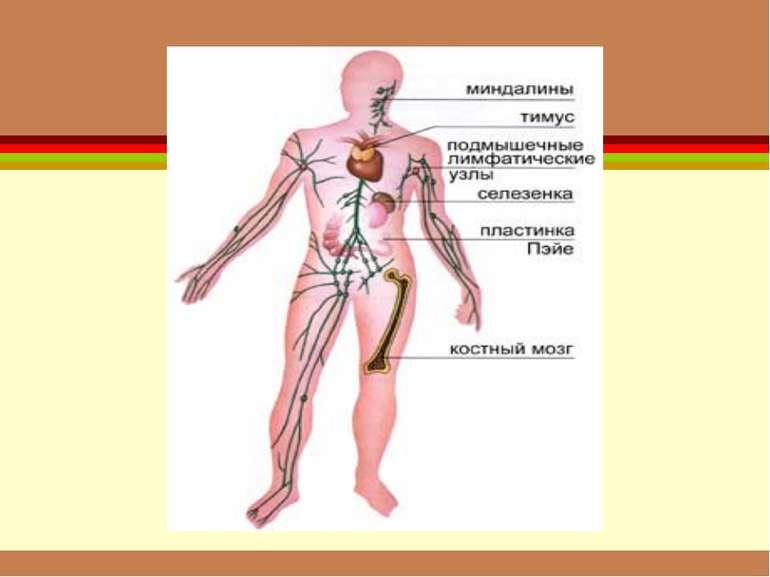
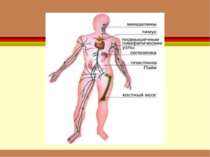
периферичні кровотворні органи селезінка лімфатичні вузли скупчення лімфоїдної тканини травної й дихальної систем
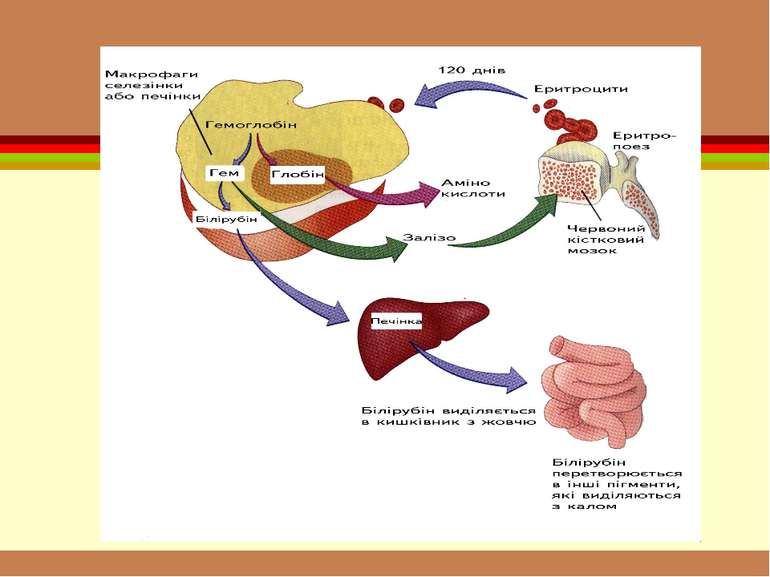
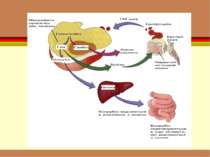
основним центром кровотворення є червоний кістковий мозок, де знаходяться стовбурові клітини і клітини-попередниці всіх ростків кровотворення, з яких дозрівають усі формені елементи
червоний (діяльний) міститься у плоских і трубчастих кістках (череп, ребра, груднина, хребці, ключиці, епіфізи довгих кісток)
При посиленому кровотворенні (анемії, лейкози та ін.) маса діяльного кісткового мозку збільшується за рахунок зменшення жирового.
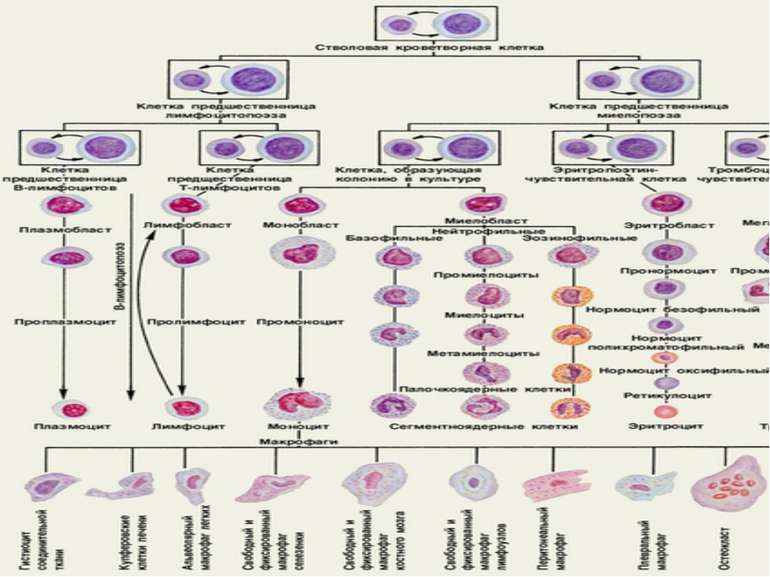
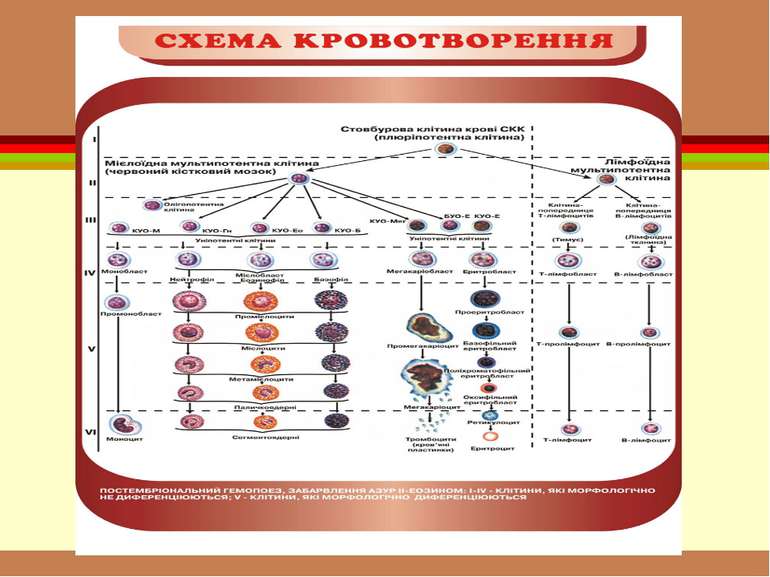
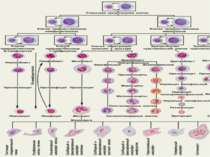
Сучасна схема кровотворення полягає в унітарному (з клітин одного виду) походженні всіх клітин крові. Родоначальницею всіх формених елементів вважається поліпотентна кровотворна стовбурова клітина.
Послідовність диференціювання клітин передбачає шість класів клітинної зрілості: І клас – стовбурових клітин II і III класи – клітин-попередниць різних ростків кровотворення IV – клас бластів V – дозріваючих VI – зрілих клітин.
Із поліпотентних стовбурових клітин (І клас) диференціюються клітини-попередниці лімфо- та мієлопоезу (II клас)
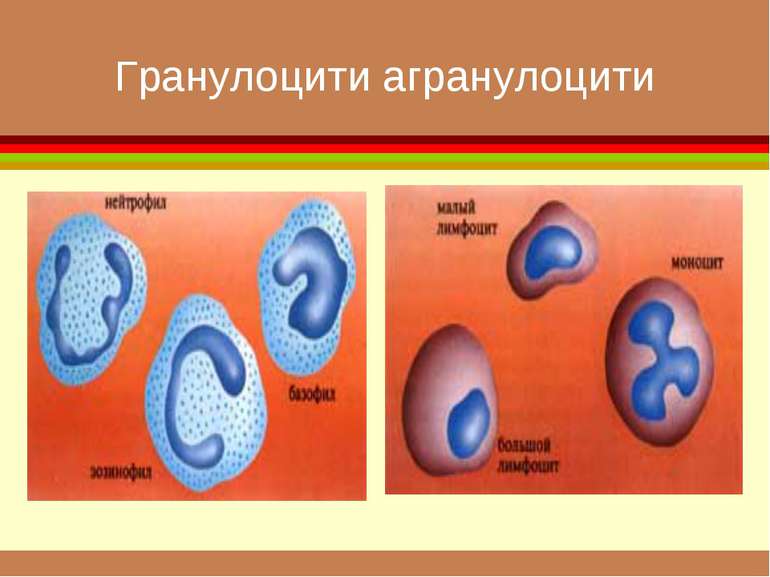
клітини-попередниці мієлопоезу (II клас) дають початок мегакаріоцитарному еритроцитарному моноцитарному гранулоцитарному росткам кровотворення
Формені елементи У периферичній крові здорової людини можна знайти лише зрілі клітини Формені елементи всіх інших класів у кістковому мозку диферен-ціюються до зрілих
тимус є центральним органом імуногенезу розміщений у передній частині верхнього середостіння позаду груднини забезпечує проліферацію та диференціацію більшості Т-лімфоцитів забезпечує вироблення гуморальних факторів регуляції імунної відповіді (тимозин, тимопоетин)
лімфатичні вузли периферичні лімфоїдні органи утвори круглої або бобоподібної форми, розташовані на шляху току лімфи лімфатичними судинами своєрідні „фільтри” для лімфи, що несе від внутрішніх органів антигени і сторонні частинки
Селезінка розміщена у лівому підребер’ї довжина її не перевищує 12-14 см, ширина – 5-7 см здійснює кровотворну функцію здійснює гуморальну регуляцію гемопоезу контролює всі фази розвитку еритроцитів
Селезінка гальмує надмірне вимивання зрілих еритроцитів з кісткового мозку впливає на тромбоцитопоез синтез гемоглобіну на обмін заліза бере участь в імунних реакціях гуморального типу
Неспецифічні скарги гематологічних хворих загальну слабість втомлюваність запаморочення задишку в спокої або при фізичному навантаженні серцебиття
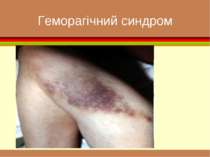
Специфічні скарги гематологічних хворих біль у кістках підвищену кровоточивість збільшення лімфовузлів підвищення температури тіла свербіння шкіри
Пальпаторно досліджують регіонарні лімфовузли: Шийні підщелепні над- і підключичні пахвові ліктьові пахові підколінні.
У нормі можна промацати підщелепні передньо-, задньошийні лімфовузли у вигляді бобоподібних або круглих утворів еластичної консистенції розміри лімфовузлів не перевищують 1,5-2,0 см.
лімфовузли слід охарактеризувати за величиною консистенцією болючістю рухомістю спаяністю з оточуючими тканинами кольором шкіри над ними характером їх розташування (поодинокі чи пакетами з декількох лімфовузлів)
Консистенція лімфовузлів при лімфолейкозі еластично-тістувата при хронічному мієлолейкозі – щільна в початковій стадії лімфогранулематозу м’які при хронічному лімфогранулематозі – дуже щільні, спаяні в конгломерати
Лімфовузли при захворюваннях крові, як правило, рухомі, не спаюються з оточуючими тканинами, не нагноюються і не утворюють нориць, шкіра над ними не змінена
Пальпацію селезінки необхідно проводити в положенні хворого на правому боці права нога витягнута, ліва – зігнута в колінному та кульшовому суглобах при пальпації селезінки оцінюють такі її характеристики: розміри, болючість, щільність, консистенцію, форму, рухомість визначають наявність вирізок на передньому краї.
Лабораторні дослідження загальний аналіз крові (вивчення кількісного і якісного складу еритроцитів, лейкоцитів та співвідношення окремих їх форм, вмісту гемоглобіну, швидкості осідання еритроцитів, у разі потреби проводять підрахунок ретикулоцитів, тромбоцитів) дослідження загортальної системи пункцію лімфатичних вузлів і селезінки стернальна пункція
Дослідження загортальної системи проводять класичними коагуляційними пробами: визначення часу згортання крові визначення тривалості кровотечі рефракція кров’яного згустка
стернальна пункція використовують для дослідження кісткового мозку після анестезії шкіри, підшкірної основи і окістя голкою Касірського (коротка товстостінна голка з мандреном і щитком) роблять прокол груднини на рівні ІІ – ІІІ міжребер’я по середній лінії строго перпендикулярно
стернальна пункція вміст шприца виливають на предметне скло і роблять мазки Мікроскопічне дослідження яких дає можливість судити про стан гемопоезу в червоному кістковому мозку.
Інструментальні дослідження Рентгенологічне дослідження дає можливість виявити збільшення лімфатичних вузлів середостіння, зміни кісток. За допомогою комп’ютерної томографії можна краще виявити локалізацію патологічного процесу. Ультразвукове дослідження може дати уявлення про структуру печінки та селезінки Радіонуклеїдні методи допомагають в діагностиці ряду патологічних станів у гематології.
Анемія Анемія (недокрів’я) – це зменшення загальної кількості гемоглобіну або кількості еритроцитів у одиниці об’єму крові, у зв’язку з чим розвивається кисневе голодування тканин
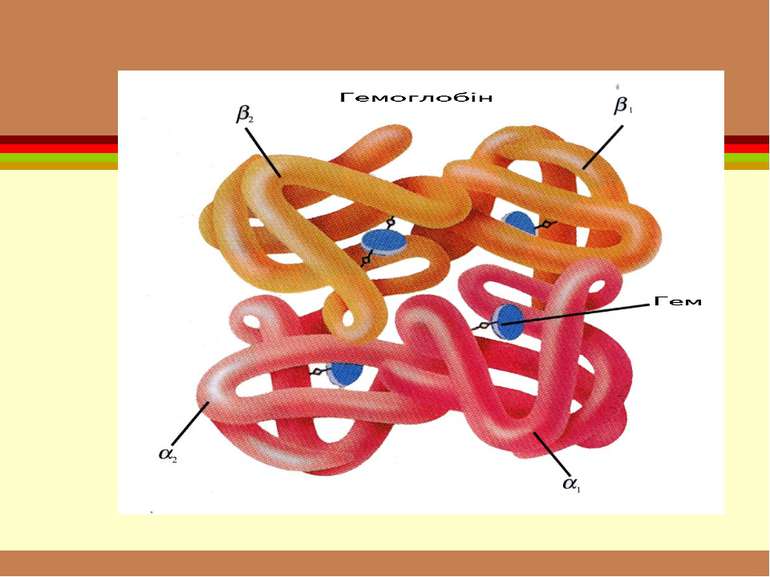
Гемоглобін Це білки, молекула яких складається з простого білка глобіну і забарвленої простетичної групи небілкового характеру – гема.
Поняття про колірний показник Колірний показник відображає відносний вміст гемоглобіну в еритроцитах. Вираховують його визначенням відношення за наступною формулою: Х гем / N гем : Х ер / N ер, де Х гем – знайдена кількість гемоглобіну, N гем – нормальна кількість гемоглобіну, Х ер – знайдена кількість еритроцитів, N ер – нормальна кількість еритроцитів. Х гем х 3/ перші три цифри еритроцитів.
Поняття про колірний показник Колірний показник у новонароджених дорівнює в середньому 1,2; у дорослих – 0.85-1,05.
Класифікація анемії постгеморагічні (гострі, хронічні) гемолітичні (внаслідок посиленого руйнування еритроцитів) анемії від порушеного кровотворення: залізодефіцитні В12-дефіцитні гіпопластичні
Класифікація анемії за колірним показником нормохромну (кольоровий показник 0,85-0,9) гіперхромну (кольоровий показник 1,0-1,2) гіпохромну (кольоровий показник
Класифікація анемії за величиною еритроцитів нормоцитарну – діаметр еритроцитів 7-8 мкм; мікроцитарну – менше ніж 7 мкм; макроцитарну – більше ніж 8-9 мкм; мегалоцитарну – більше ніж 12 мкм.
Класифікація анемії за тяжкістю перебігу легкий – еритроцитів більше ніж 4,1·1012/л, гемоглобіну 100 г/л; середньої тяжкості – еритроцитів від 3,0·1012/л до 4,0·1012/л, гемоглобіну від 50 до 100 г/л; тяжкий ступінь – еритроцитів менше ніж 3,0· 1012/л, гемоглобіну менше 50 г/л.
КЛІНІКА анемій (загальнісимптоми) серцебиття задишка загальна слабкість шум „дзиґи” на шийних судинах систолічний шум на всіх точках серця
КЛІНІКА анемій (специфічні симптоми) при постгеморагічних анеміях спостерігаються прояви основного захворювання (виразка, пухлина, геморой, метрорагії) для залізодефіцитних анемій характерні такі симптоми, як втрата смаку, наявність трофічних змін, сухість шкіри, випадання волосся, шлункова ахілія.
КЛІНІКА анемій (специфічні симптоми) при гемолітичних анеміях відзначаються гемолітична жовтяниця, гемоглобінурія. при гіпопластичній анемії спостерігаються геморагічні прояви, септицемія.
Гостра постгеморагічна анемія розвивається внаслідок швидкої втрати значної кількості крові трапляється при травмі, а також при шлункових, кишкових, легеневих та ін. кровотечах зменшення об’єму циркулюючих еритроцитів призводить до гострої гіпоксії – появи задишки, серцебиття, колапсу – гострої серцевої недостатності
Гостра постгеморагічна анемія Клініка проявляється симптомами гострої судинної недостатності (шок, колапс), наростаючої гіпоксії та проявів основного захворювання, що обумовило крововтрату шкірні покриви та слизові оболонки бліді, іноді з ціанозом шкіра вкрита холодним липким потом, температура знижена, дихання поверхневе, часте
Гостра постгеморагічна анемія ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: - анемічний; - гострої судинної недостатності (шок, колапс) ПЕРЕБІГ При вчасному та ефективному лікуванні кровотворний процес повністю відновлюється через 4-5 тижнів
Гостра постгеморагічна анемія ПРИНЦИПИ ЛІКУВАННЯ: 1. Пацієнту надати лежачого положення. 2. Фізичний та психічний спокій. 3. У разі зовнішньої кровотечі проводять тимчасову і остаточну зупинку кровотечі різними способами. 4. Показаннями до початку інфузійної терапії при гострій кровотечі є тривала кровотеча, зниження систолічного AT нижче 90 мм рт. ст.
Гостра постгеморагічна анемія ПРИНЦИПИ ЛІКУВАННЯ: Для замісної терапії застосовують поліглюкін (2 л на добу). Для поліпшення мікроциркуляції вводять реополіглюкін, желатиноль, альбумін. Для корекції водного балансу вводять ізотонічний розчин натрію хлориду, 5 % розчин глюкози, розчин Лінгера-Локка. Із кровоспинних засобів застосовують вікасольну плазму, желатиноль тощо.
Гостра постгеморагічна анемія ПРИНЦИПИ ЛІКУВАННЯ: 5. Під час колапсу вводять мезатон, норадреналін, кордіамін. 6. Знеболювальні препарати: анальгін, промедол, седуксен
Хронічна постгеморагічна анемія причиною хронічної постгеморагічної анемії є тривалі, постійні, хоча й незначні крововтрати ЧИННИКИ: - шлункові кровотечі; - гемороїдальні кровотечі; - маткові кровотечі; - легеневі кровотечі; - глистяні інвазії.
Хронічна постгеморагічна анемія ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: - анемічний; - серцевосудинний; - астеновегетативний; - ураження травного тракту; - сидеропенічний.
Хронічна постгеморагічна анемія В загальному аналізі крові виявляють зменшення кількості еритроцитів і гемоглобіну, мікросфероцитоз, зниження кольорового показника, зниження гематокриту, збільшення кількості ретикулоцитів
Хронічна постгеморагічна анемія (принципи лікування) 1. Для нормального синтезу гемоглобіну необхідні білок, залізо, мідь, цинк, аскорбінова кислота (вітамін С), піридоксин. 2. При вмісті гемоглобіну 40 г/л призначають переливання крові (еритроцитарної маси), поліфер. 3.
Хронічна постгеморагічна анемія (принципи лікування) 3. Препарати заліза (ферокаль, фероплекс, ферамід). 4. Для зупинки кровотечі застосовують вікасольну плазму; желатин медичний; розчин амінокапронової кислоти; дицинон; етамзилат; кальцію хлорид; плазму, альбумін, протеїн; еритроцитарну масу; гідрокортизон; преднізолон.
Залізодефіцитна анемія складає 80% усіх випадків це стан, при якому знижується вміст заліза в сироватці крові, кістковому мозку і депо внаслідок цього порушується утворення гемоглобіну і еритроцитів. залізо входить до складу гемоглобіну (небілкової частини крові).
Залізодефіцитна анемія Залізо служить активатором каталітичних процесів в організмі В організмі здорової людини міститься 4-5 г заліза
Залізодефіцитна анемія залізо представлене у вигляді заліза еритроцитів – залізоциркулюючого гемоглобіну гемоглобіну нормобластів лабільного фонду заліза в кістковому мозку клітинного чи запасного заліза (феритин, гемосидерин) транспортного заліза метаболічного заліза клітин (міоглобін, цитохроми, дихальні ферменти)
Залізодефіцитна анемія У плазмі крові концентрація заліза становить 12,5-30 мкмоль/л (0,1% від загальної кількості заліза в організмі). Щодоби в плазму надходить 1-2 мг заліза, яке використовується кістковим мозком. Уся кількість заліза в організмі пов’язана з білком.
Залізодефіцитна анемія Вісімдесят відсотків заліза всмоктується у дванадцятипалій кишці. У шлунку утворюється комплексне з’єднання заліза.
Залізодефіцитна анемія Всмоктування посилюється під час фізичних навантажень, вагітності, кровотечі. У разі низького вмісту білка всмоктування заліза зменшується. Виділення заліза з організму відбувається постійно, якщо його виділяється більше, то розвивається анемія.
Залізодефіцитна анемія ЧИННИКИ: аліментарний (недостатній вміст заліза в їжі); крововтрати (у жінок – тривалі і значні менструальні крововтрати – 45 мг заліза щомісяця; шлунково-кишкові кровотечі);
Залізодефіцитна анемія ЧИННИКИ: порушення всмоктування заліза (найчастіше при ураженнях кишечника); підвищена потреба організму в залізі (вагітність та лактація, в період статевого дозрівання потреба в залізі збільшується удвічі)
Залізодефіцитна анемія ОСНОВНІ КЛІНІЧНІ СИНДРОМ: анемічний; серцево-судинний (серцебиття, біль у ділянці серця, задишка, нерідко тахікардія і гіпотонія);
Залізодефіцитна анемія ОСНОВНІ КЛІНІЧНІ СИНДРОМ: астеновегетативний; ураження травного тракту (зниження апетиту, прояви шлункової та кишкової диспепсії); сидеропенічний
Залізодефіцитна анемія сидеропенічний синдром шкіра стає блідою з воскоподібним відтінком, сухою на стопах та пальцях рук – болісні тріщини нігті – тьмяні, стоншені, ламкі з поперечною чи повздовжньою посмугованістю
Залізодефіцитна анемія сидеропенічний синдром волосся втрачає блиск, стає сухим, легко січеться, рясно випадає; слизова оболонка губ має тріщини, ангулярний стоматит – заїди; прогресуючий карієс; можлива охриплість голосу; язик має атрофовані сосочки, блискучу поверхню,яскраво-малинове забарвлення, болючий;
Залізодефіцитна анемія сидеропенічний синдром зміна смаку – хворим хочеться їсти землю, глину, крейду, зубний порошок, вапно; іноді пагофагія – бажання їсти лід, заморожені продукти; пристрасть до різних запахів – бензину, гасу, вихлопних газів; можливе утруднення ковтання сухої і твердої їжі – дисфагія; іноді м’язова слабкість).
лабораторні показники залізодефіцитної анемії зниження рівня сироваткового заліза (менше 11,6 мкмоль/л); зниження вмісту гемоглобіну в кожному еритроциті – гіпохромія (к.п. менше 0,85); зменшення діаметра еритроцитів – макроцитоз; анізо- та пойкілоцитоз (зміна розмірів і форми еритроцитів) зменшення вмісту заліза у сироватці крові підвищення залізозв’язуючої здатності сироватки
Залізодефіцитна анемія принципи лікування Дієта повинна містити на 20% більше білків порівняно з фізіологічними нормами Вміст вітамінів групи В у раціоні дорівнює подвоєній добовій потребі. Бажано кожне приймання їжі поєднувати з соками цитрусових Препарати заліза Під час ремісії – кліматичні гірські курорти, оскільки понижений барометричний тиск стимулює кровотворення
Препарати заліза монокомпонентні (апофероглуконат, феронал, актеферин, феро-градумед, хеферол, гемофер, гемоферпролангатум); - комбіновані препарати (актиферинкомпозитум – з фолієвою кислотою і ціанкоболаміном, фероплекс – з аскорбіновою кислотою) - препарати для парентерального застосування (фурлецит, ферумлек)
Мегалобластичні анемії Мегалобластичні анемії об’єднують групу набутих та спадкових анемій, характерною ознакою яких є наявність мегалобластів у кістковому мозку,. виникнення яких зумовлене порушенням синтезу нуклеїнових кислот внаслідок дефіциту вітаміну В12 і/або фолієвої кислоти
Мегалобластичні анемії В нормі запаси вітаміну В12 в організмі дорослої людини становлять 3,5-11,0 мг. У хворих з ознаками дефіциту вітаміну В12 вони знижені до 0,5 мг. Печінка – основний орган депонування ціанкобаламіну.
В12-дефіцитна анемія ЧИННИКИ:порушення загального всмоктування вітаміну В12; СПРИЯЮЧІ ЧИННИКИ:- ураження кишково-шлункового тракту (неспецифічний виразковий коліт, дивертикульоз); - спадкове чи набуте зниження секреції внутрішнього гастрального фактора Кастла (при атрофічному гастриті, після резекцій шлунка); - гельмінтоз; - автоімунний (наявність у крові автоантитіл до внутрішнього фактора); - аліментарний (дефіцит вітаміну В12 у їжі).
В12-дефіцитна анемія ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: - анемічний; -ураження нервової системи (спостерігається у всіх хворих, тяжкі ушкодження у 1/3 пацієнтів, проявляються відчуттям повзання „мурашок”, затерплістю, пощипуванням або кольками у кінцівках, особливо у кінчиках пальців, відчуття холоду чи напруги, прострілюючий біль в кінцівках; у розгорнутій стадії захворювання – хода хитка, атаксична; рідко порушення смаку, нюхові галюцинації, атонія сечового міхура);
В12-дефіцитна анемія ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: астеновегетативний; ураження кишково-шлункового тракту (гентерівський глосит – яскраво-червоний, блискучий, гладкий, ніби лакований, болючий язик; шлункова та кишкова диспепсія; схуднення) Склери субіктеричні. Печінка дещо збільшена. Селезінка збільшена практично в усіх хворих.
Лабораторна діагностика В12-дефіцитної анемії кольоровий показник підвищений (1,2-1,4) макроцитоз еритроцитів (мегалоцити – еритроцити діаметром понад 12 мкм) анізохромія, тільця Жоллі (дрібні круглі фіолетово-червоні включення в еритроциті) кільця Кебота (залишки ядерної оболонки) при тривалому перебігу – анізоцитоз з наявністю пойкілоцитів.
Лабораторна діагностика В12-дефіцитної анемії Мієлограма - мегалобласти (клітини великих розмірів з наявністю ядер) При біохімічному дослідженні виявляють підвищення рівня непрямого білірубіну, збільшення концентрації заліза в сироватці крові, зниження рівня ціанокоболаміну
В12-дефіцитна анемія принципи лікування Дієта багата вітаміном В12 (м’ясо, печінка, нирки, сир, молоко) ціанокоболамін – для підшкірного, внутрішньом’язового чи внутрішньовенного введення після усунення дефіциту віт В12 - підтримуюча терапія – профілактичне введення вітаміну В12 2-3 рази на місяць
Фолієводефіцитна анемія мегабластична анемія, яка розвивається внаслідок дефіциту фолієвої кислоти. В організмі людини фолієва кислота стимулює еритро-, лейко- і тромбоцитопоез, пластичні й регенераторні процеси у всіх органах і тканинах.
Фолієводефіцитна анемія Домінуючими проявами є загальна слабість, запаморочення, неспокій, порушення сну, анорексія. Об’єктивно виявляються ознаки глоситу, блідість шкіри, істеричність склер. Симптоматика фолієво-дефіцитної анемії нагадує клініку В12 дефіцитної анемії, але значно менше виражене ураження шлунково-кишкового тракту.
Фолієводефіцитна анемія лабораторна діагностика В загальному аналізі крові виявляють гіперхромність еритроцитів, анізоцитоз, схильність до макроцитозу, зменшення кількості ретикулоцитів, лейкопенію та тромбоцитопенію. В мієлограмі виявляється велика кількість мегалобластів, які не забарвлюються алізарином червоним (на відміну від В12 дефіцитної анемії).
Фолієводефіцитна анемія принципи лікування Дієта багата на фолієву кислоту (сирі овочі, фрукти, продукти тваринного походження: м’ясо, печінка). Медикаментозне лікування: фолієва кислота у таблетках протягом 20-30 днів.
Гемолітичні анемії До цієї групи входять різноманітні за етіологією анемічні стани, які виникають внаслідок посиленого руйнування еритроцитів (гемоліз). Виділяють спадкові, автоімунні, набуті.
Гемолітичні анемії ЧИННИКИ: - екзоеритроцитарні (токсичні, інфекційні, імунні); - ендоеритроцитарний (патологія мембран, ферментів, порушення синтезу і структури ланцюгів гемоглобіну).
Гемолітичні анемії КЛАСИФІКАЦІЯ спадкові (спадковий мікросфероцитоз, або хвороба Мінковського-Шоффара (зумовлений дефектом мембрани, ензимопатії, гемоглобінопатії (пов’язані з патологічними гемоглобінами) набуті
Гемолітичні анемії набуті Імунні: гемолітична хвороба новонароджених, після переливання несумісної крові. Пароксизмальна нічна гемоглобінурія Зумовлені хімічними пошкодженнями: свинцем, кислотами, дефіцитом віт Е. При механічному ушкодженні еритроцитів Гемолітико-уримічно-тромбоцитопенічний синдром Гассера.
Гемолітичні анемії ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: - анемічний; - спленомегалічний; - ураження гепатобіліарної системи жовтяниця, збільшення селезінки, схильність до утворення каменів у жовчному міхурі. Гемолітичні кризи (підвищення температури тіла, наростанням анемії, болем у ділянці селезінки, збільшенням непрямого білірубіну в крові
Гемолітичні анемії лабораторна діагностика: У крові – анемія, мікросфероцитоз, ретикулоцитоз, зниження осмотичної резистентності еритроцитів.
Гемолітичні анемії принципи лікування Основний метод – спленектомія (її застосовують при вираженій анемії, частих гемолітичних кризах, нападах печінкових кольок, гіперспленізмі). Глюкокортикоїди застосовують у період кризів Для попередження утворення камінців у жовчовивідних шляхах – жовчогінні, спазмолітичні засоби, дуоденальні зондування, „сліпе зондування”.
Гемолітичні анемії принципи лікування Ціанокобаламін внутрішньом’язово – перетворює мегалобластичний тип кровотворення в еритробластичний
Лейкоз – пухлинне злоякісне захворювання кровотворної системи, що виникає з кровотворних клітин, та уражує передусім кістковий мозок. Розрізняють гострі і хронічні лейкози
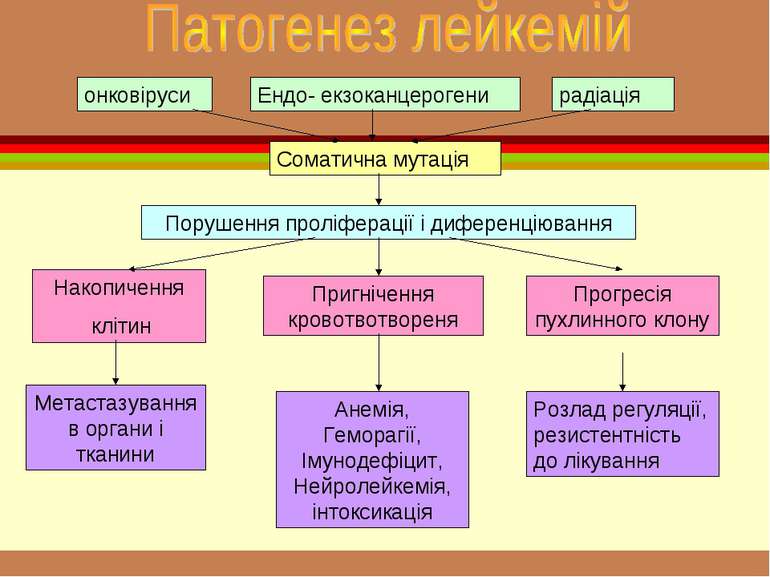
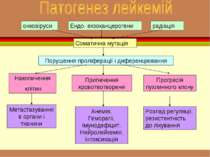
онковіруси Ендо- екзоканцерогени радіація Соматична мутація Порушення проліферації і диференціювання Накопичення клітин Пригнічення кровотвотвореня Прогресія пухлинного клону Метастазування в органи і тканини Анемія, Геморагії, Імунодефіцит, Нейролейкемія, інтоксикація Розлад регуляції, резистентність до лікування
хронічний лейкоз – основна маса пухлинних клітин диференційована і складається із зрілих та проміжних клітин – гранулоцитів чи еритроцитів
лейкоз Гострий лейкоз не переходить у хронічний хронічний лейкоз, навпаки, в термінальній стадії набуває рис гострого при виникненні ускладнень, що називаються – бластні кризи.
Гострий лейкоз (лейкемія) мієлобластний, лімфобластний, монобластний, промієлоцитарний, гострий еритромієлоз, недиференційований гострий лейкоз, який розвивається з неідентифікованих бластних клітин
Гострий лейкоз ЧИННИКИ: іонізуюча радіація - патогенний ефект іонізуючого опромінення проявляється через певний латентний період (3-7 років після опромінення) радіоактивні речовини хімічні мутагени віруси (Роль вірусу можна пояснити лише як фактор мутагенності) генетичні фактори
Гострий лейкоз КЛІНІКА Передлейкоз – рання стадія гострого лейкозу Початковий період - характеризується більш вираженою, але зовсім неспецифічною симптоматикою. Період повного розвитку захворювання (розгорнутий). Період ремісії Період загострення (рецидиву). Термінальний період.
Класифікація стадій гострих лейкозів 1. Початкова стадія – виявити вчасно досить важко. 2. Розгорнутий період захворювання- характеризується значним пригніченням нормального кровотворення, високим бластозом у кістковому мозку. 3. Повна ремісія - це стан, при якому в пунктаті кісткового мозку знаходять не більше 5% бластних клітин, або загальна кількість лімфоїдних клітин менш ніж 40%. Екстрамедулярні лейкозні проліферати відсутні. 4. Одужанням від гострого лейкозу вважається повна ремісія протягом 5 років (безрецидивне 5-річне виживання). 5. Рецидив ГЛ може бути кістково-мозковим або місцевим. 6. Термінальна стадія - поняття умовне, відображає сучасні терапевтичні можливості і інкурабельний стан пухлинної прогресії.
Гострий лейкоз ОСНОВНІ КЛІНІЧНІ СИНДРОМИ інфекційно-токсичний (ангіна, яка має некротичний характер, грибкові інфекції – кандидози, лейкозний пневмоніт) - астенічний;
Гострий лейкоз ОСНОВНІ КЛІНІЧНІ СИНДРОМИ - анемічний; - лімфопластичний – збільшення лімфатичних вузлів відразу кількох груп, зазвичай симетричне. Лімфатичні вузли еластичної консистенції при пальпації безболісні, не спаяні з оточуючими тканинами, шкіра над ними не змінена;
Гострий лейкоз ОСНОВНІ КЛІНІЧНІ СИНДРОМИ геморагічний кістково-суглобовий гепатолієнальний – збільшення печінки та селезінки може бути поєднаним або ізольованим виразково-некротичний синдром нейролейкоз проявляється сонливістю, загальмованістю, постійним головним болем, погіршенням пам’яті та уваги, психічними розладами
Гострий лейкоз діагностика При дослідженні периферичної крові в початковому періоді найбільш типовими є зміни білої крові. Наявність стійкої лейкопенії не виясненого походження є показанням до стернальної пункції. В початковому періоді захворювання може мати місце абсолютний лімфоцитоз
Гострий лейкоз діагностика Достовірним діагностичним критерієм є наявність бластних клітин. Анемія і тромбоцитопенія з’являються, як правило, в розпалі захворювання; у мієлограмі процентний вміст бластів – більше 20%.
Гострий лейкоз діагностика Виявляється „лейкемічне провалля” – відсутні проміжні форми між бластними та зрілими клітинами. У термінальній стадії спостерігається повна відсутність зрілих форм ураженого пухлиною паростка кровотворення – „лейкемічний аборт”.
Гострий лейкоз принципи лікування 1. Лікування проводять у стаціонарі. 2. Дієта повинна бути висококалорійною. 3. Медикаментозне лікування.
Гострий лейкоз принципи лікування - індукція ремісії лімфобластного лейкозу, протягом 4-6 тижнів (програма ВПР – вінкристин, преднізолон, рубоміцин, програма; ВАМП – вінкристин, аметоптерин, 6 – меркаптотурин, преднізолон; програма ЦВАМП – циклофосфан, вінкристин, аметоптерин, 6 – меркаптотурин, преднізолон; програма ЦАМП – циклофосфан, аметоптерин, 6 – меркаптотурин, преднізолон);
Гострий лейкоз принципи лікування індукція ремісії мієлоїдних форм гострого лейкозу (програма ЦАП – циклофосфан, вінкристин, цитозар, преднізолон; програма „5+2” – цитозар, рибомізин; програма „7+3” – цитозар, рубміцин; програма АВМП – цитозар, метоткрексат, вінкристин, 6 – меркаптопурин, преднізолол);
Гострий лейкоз принципи лікування підтримуюча терапія (включає комплекс із 2-3 препаратів, які застосовують безперервно, щоденно протягом не менше 5 років повної клініко-гематологічної ремісії без рецидивів, періодично кожні 1-3 місяці проводять курси реіндукції);
Гострий лейкоз принципи лікування забезпечення гемостазу; - профілактика та лікування інфекційних ускладнень; - деінтоксикація; Трансплантація кісткового мозку.
Хронічний лейкоз Хронічний мієлолейкоз – пухлина кровотворної системи, розвивається з клітин попередників мієлопоезу, які зберігають спроможність диференціюватися до зрілих форм.
Хронічний мієлолейкоз Клітинним субстратом лейкозу є здебільшого гранулоцити, в основному нейтрофіли. Захворювання виникає у віці 30-70 років, частіше у чоловіків. Займає 5 місце за поширеністю серед гемобластозів – 9% випадків.
Хронічний мієлолейкоз ЧИННИКИ – генетична детермінація – наявна філадельфійська хромосома, що утворюється внаслідок транслокації частини 22-ї хромосоми на 9-ту, яка є в усіх клітинах кісткового мозку, крім лімфоцитів (виявлено у 86-88% випадків хворих).
Хронічний мієлолейкоз ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: - спленомегалічний; - гепатомегалічний; - інтоксикаційний; - лімфопластичний. Особливість:характеризується збільшенням селезінки – інколи вона пальпується на вході в малий таз, дуже щільна
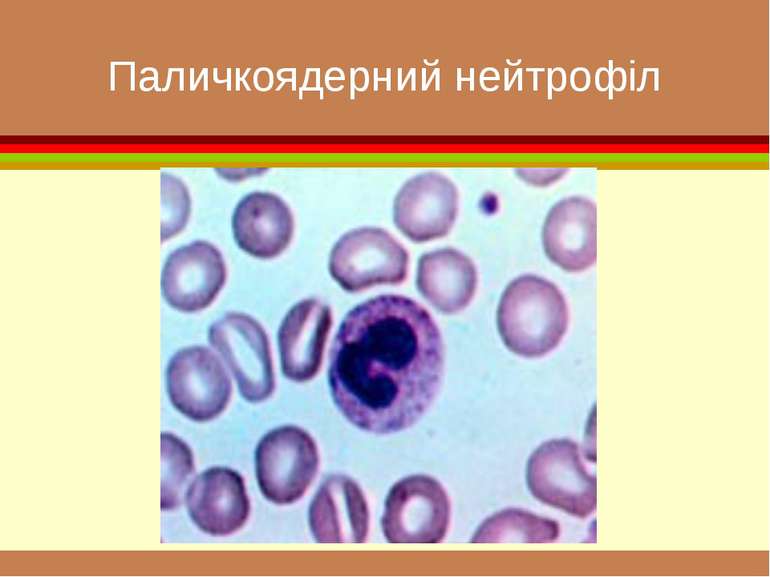
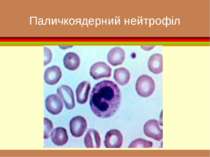
Хронічний мієлолейкоз діагностика У гемограмі лейкоцитоз досягає 100 – 200·109л. У лейкограмі зустрічаються всі клітини мієлоїдного ряду – від мієлобластів до паличкоядерних нейтрофільних гранулоцитів. Характерна лімфоцитопенія У мієлограмі виявляється різке відносне збільшення кількості гранулоцитів. Лейкоцитарно-еритроцитарне співвідношення збільшується, досягає 10:1.
Хронічний мієлолейкоз принципи лікування 1.Лікування проводять в стаціонарних умовах. 2. Висококалорійна дієта. 3. Медикаментозне лікування (мієлосан, мієлобромол). В термінальному періоді застосовують поліхіміотерапію – схеми ВАМП, ЦВАМП, ЦОАП, АВАМП, „2+5”, „7+3”.
Хронічний лімфолейкоз пухлина лімфатичної тканини та імунокомпетентної системи. Субстратом пухлини є підвищене утворення морфологічно зрілих лімфоцитів. На відміну від хронічного мієлолейкозу ознаки пухлинної прогресії не виражені – практично не спостерігаються бластні кризи, рідко розвивається повторна резистентність до цитостатиків.
Хронічний лімфолейкоз Хронічний лімфолейкоз розглядають як доброякісну пухлину системи крові. Джерелом пухлини є клітина-попередник лімфопоезу. Лімфоцити функціонально неповноцінні, що проявляється порушенням імунної системи, підвищеною схильністю до автоімунних реакцій та інфекційно септичних захворювань.
Хронічна лімфоцитарна лейкемія КЛІНІЧНІ ФОРМИ ХЛЛ (А.І. Воробйов, 1999): Доброякісна Прогресуюча Спленомегалічна. Абдомінальна. Пухлинна. Кістковомозкова. Пролімфоцитарна. Т-клітинна. КЛІНІЧНА КАРТИНА: Синдроми: - неопластичний; - поліаденопатія; - спленомегалія; - гепатомегалія; розлади імунітету. ЗА ПЕРЕБІГОМ: - початковий період; - період виражених клінічних проявів; термінальна стадія.
Хронічний лімфолейкоз ОСНОВНІ КЛІНІЧНІ СИНДРОМИ: - лімфопластичний; - інтоксикаційний; - імунодефіцитний.
Хронічний лімфолейкоз діагностика Характерною ознакою лімфолейкозу є підвищений вміст лейкоцитів у периферичній крові до 40-50% інколи до 80%. Може розвинутись абсолютний лімфоцитоз крові до 2·1012л. Виявляють тіні Гумпрехта – напівзруйновані ядра лімфоцитів з рештками нуклеол
Хронічний лімфолейкоз діагностика Значно пізніше (через 4-7 років) розвивається анемія. Тромбоцитопенія спостерігається у 60-70%. У мієлограмі різко збільшується процентний вміст лімфоцитів. Проте розповсюдження лімфатичної тканини в кістковому мозку може роками не пригнічувати продукції нормальних клітин.
КРИТЕРІЇ ДІАГНОЗУ ХЛЛ (запропоновані Міжнародною робочою нарадою з ХЛЛ, 1989): абсолютна кількість лімфоцитів у периферичній крові > 10 · 10 9/л; переважно зрілих лімфоцитів; кількість лімфоцитів у кістковому мозку > 30 % всіх ядровмісних клітин; лімфоцити мають імунологічні маркери, які підтверджують їх належність до В-клітинного клону лейкозних клітин. Діагноз ставиться при наявності 3 критеріїв, коли лімфоцитів менше 10 · 10 9/л. діагноз ХЛЛ ставиться за наявності другого і третього критерію.
Хронічний лімфолейкоз ПРИНЦИПИ ЛІКУВАННЯ 1. Лікування проводиться стаціонарно. 2. Висококалорійна дієта. 3. Медикаментозне лікування. - поліхіміотерапія цитостатиками: комбінація ЦВП – циклофосфан, вінкристин, преднізолон; ЦПП – циклофосфан, пафацил, преднізолон; - глюкокортикоїди; - анаболічні стероїди; - симптоматична терапія; - променева терапія; - спленектомія.
Схожі презентації
Категорії