Презентація на тему:
патологія тканинного росту
Завантажити презентацію
патологія тканинного росту
Завантажити презентаціюПрезентація по слайдам:
Серцева недостатність. Стенокардія. Інфаркт міокарда Національний фармацевтичний університет КАФЕДРА ПАТОЛОГІЧНОЇ ФІЗІОЛОГІЇ
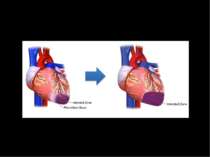
Синдром серцевої недостатності Під СН розуміють патофізіологічний стан, при якому серце, внаслідок порушення насосної функції, не може задовольняти потреби метаболізму тканин. З клінічної точки зору ХСН являє собою синдром, типовими рисами якого є зниження толерантності до фізичних навантажень, затримка в організмі рідини, прогресуючий характер та обмеження тривалості життя
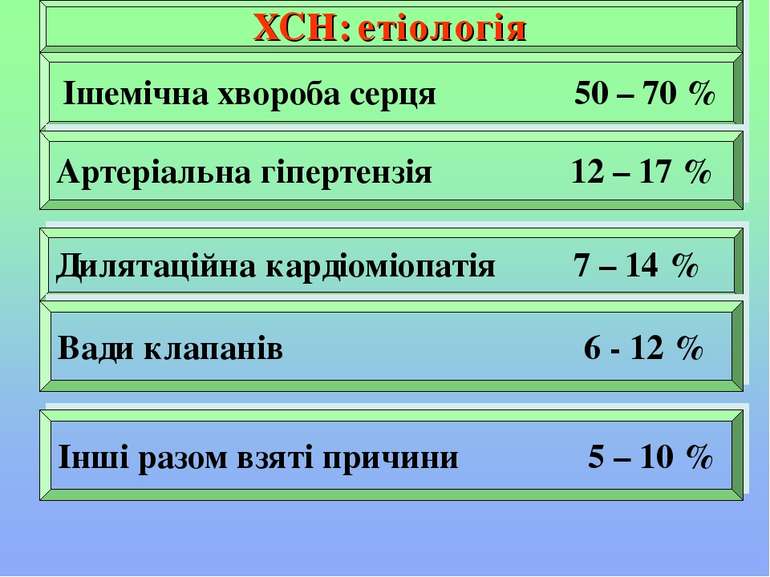
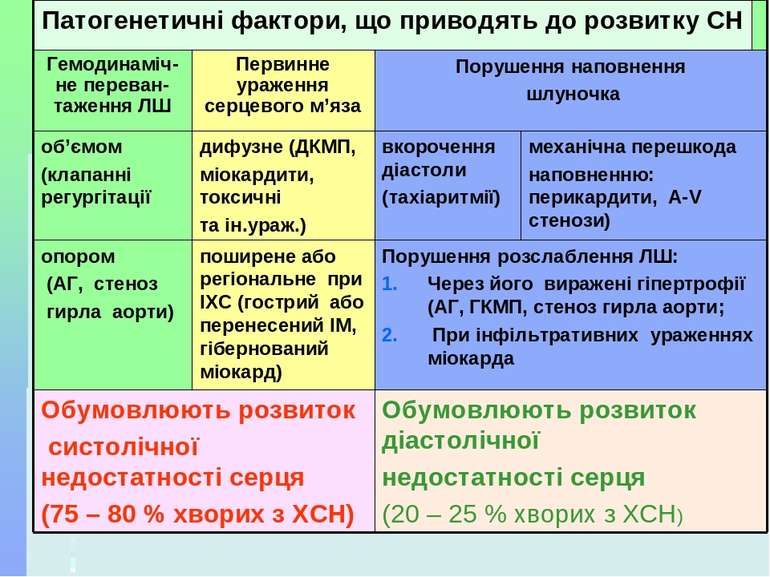
Перевантаження міокарда може бути за рахунок підвищення тиску (гіпертонія великого та малого кола кровообігу, стенози клапанів, субаортальний стеноз і перевантаження об’ємом (недостатність клапанів та ін.) Ушкодження міокарда може бути за рахунок його запалення (міокардити), дегенерації (кардіоміопатії), ішемії та некрозу (ІХС). Ураження або перевантаження міокарда в чистому вигляді бувають тільки на ранніх етапах розвитку ХСН, в подальшому мають місце обидва ці процеси.
Клінічна стадія СН Перша стадія – початкова Друга стадія – виражена тривала недостатність кровоплину ( поділяється на А і Б ) Третя стадія – кінцева, дистрофічна
СН І (початкова, прихована) – поява задишки, тахікардії, втоми лише при фізичному навантаженні; в спокої гемодинаміка, функції органів та обмін речовин не порушені; працездатність знижена. Проведення проб із дозованим фізичним навантаженням виявляє зниження толерантності до навантаження
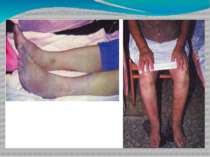
СН ІІА (початок тривалої стадії) – ознаки застою в одному з кіл кровообігу (частіше малому), які можна усунути при проведенні відповідної терапії. Задишка, серцебиття, неприємні відчуття у ділянці серця, підвищена стомлюваність з'являються на фоні звичайних незначних фізичних навантажень. Працездатність суттєво знижена. Фізикально визначаються або застійні явища в легенях (при лівошлуночковій недостатності), або збільшення печінки, пастозність чи набряк нижніх кінцівок, які можуть зникати вранці (при правошлуночковому типі СН).
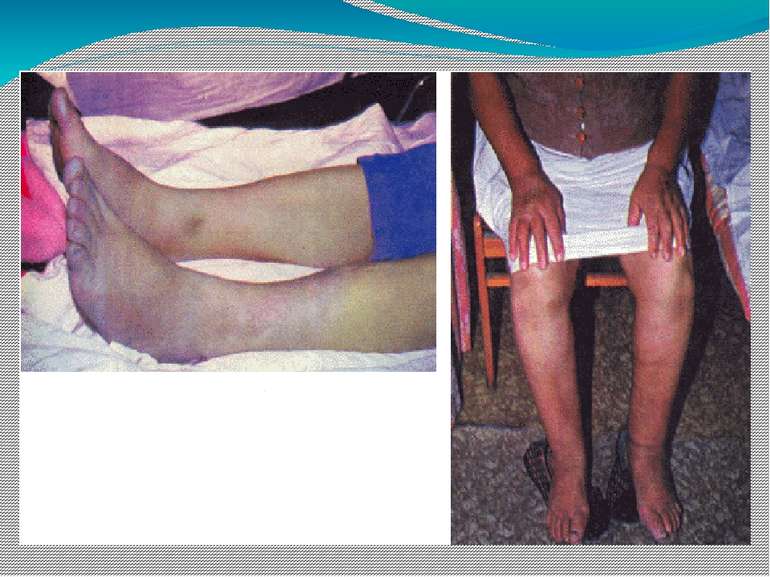
СН ІІБ (кінець тривалої стадії) – ознаки застою в обох колах кровообігу, які є постійними, повністю не зникають, незважаючи на лікування. Задишка, серцебиття, прекардіальний дискомфорт з'являються при найменшому фізичному навантаженні і навіть у спокої. Хворі непрацездатні. Фізикально визначаються застійні хрипи в легенях, збільшення печінки, набухання вен, постійні набряки спершу на нижніх кінцівках, а згодом і на попереку, верхніх кінцівках. Потім може розвинутись анасарка, гідроторакс, гідроперикард, асцит.
СН ІІІ (кінцева, дистрофічна) – тяжкі розлади гемодинаміки з розвитком незворотних змін в органах, загальною дистрофією, інколи виснаженням, повною втратою працездатності. Ознаки застою у малому і великому колі кровообігу виражені максимально — анасарка, асцит, гідроторакс, гідроперикард, є важкі дистрофічні зміни різних тканин, загальне виснаження хворого, яке частково маскується набряками.
1710 — 1801 В 1768-му році вперше дав детальний опис симптомів стенокардії Стенокардія (від грецького στένωσις – звуження) Angina pectoris (від лат. Angere - стискати) Грудна жаба (в англ. Quinsy – гнійний William Heberden тонзилит, протороманський gaba – зоб у птахів, стравохід) застаріла назва
ІШЕМІЧНА ХВОРОБА СЕРЦЯ – мультифакторне захворювання, що характеризується абсолютним або відносним порушенням кровопостачання міокарда внаслідок ураження коронарних артерій серця КЛІНІЧНІ ФОРМИ ІХС Раптова коронарна смерть Стенокардія Інфаркт міокарда Аритмії Постінфарктний кардіосклероз
Фактори ризику ІХС Ті, що на них можна вплинути Куріння Артеріальна гіпертензія Холестерин ЛПВГ < 0,9 ммоль/л Холестерин ЛПНГ > 4,1 ммоль/л Цукровий діабет Ті, що на них вплинути неможливо Вік: Жінки > 55 років Чоловіки > 45 років Спадковість
Фактори, що впливають на рівень ліпопротеїнів в крові Дієта (насичені жири, алкоголь) Вік Стать Ожиріння Ліки (тіазиди, бета-блокатори, стероїди, гормони) Цукровий діабет Стан щитоподібної залози Хвороби печінки, нирок Куріння Клінічний стан людини під час обстеження
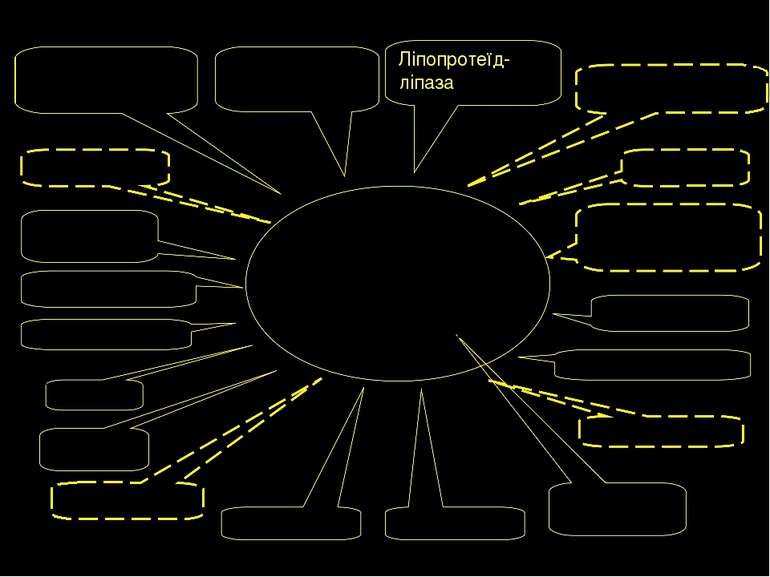
ІШЕМІЧНА ХВОРОБА СЕРЦЯ ЯК ПОЛІГЕННЕ ЗАХВОРЮВАННЯ PPAR-α, , δ Печінкова ліпаза Ліпопротеїд- ліпаза Ангіотензиноген AПФ Адипонектин 5-ліпоксигеназа Фактор XIII Фактор V CD14 CEPT Апо- ліпопротеїни eNOS Епоксигеназа Рецептор ангіотензину ІІ Фактор VII Рецептор ox-LDL Параоксоназа Toll-рецептор
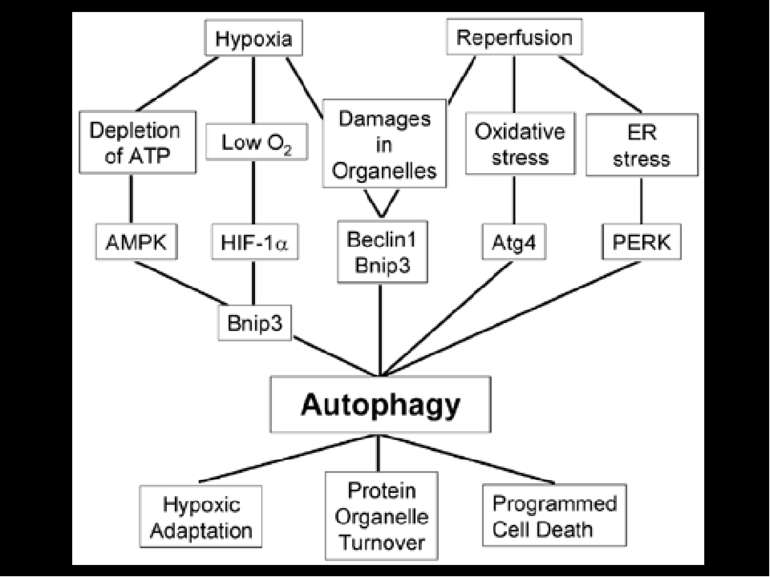
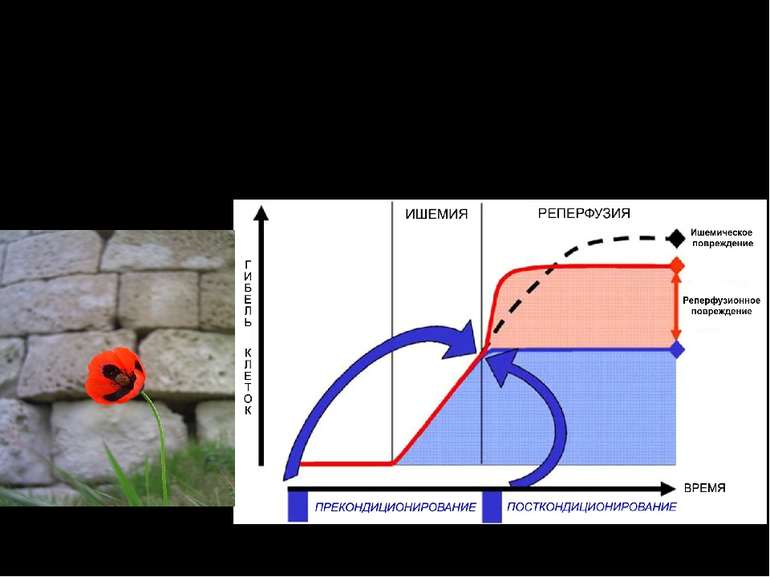
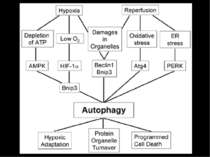
Головні ланки патогенезу ІХС ІШЕМІЯ – це типове порушення периферічного кровообігу, за якого зменшується кровонаповнення органу через недостанє надходження крові артеріальними судинами. Гіпоксія Зменшення надходження глюкози та інших поживних речовин Зменшення відведення метаболітів.
Головні ланки патогенезу ІХС РЕПЕРФУЗІЯ – це відновлення кровопостачання органу Реоксигенація Утворення вільних радикалів Перекисне окиснення ліпідів і пошкодження мембран Надходження нейтрофілів
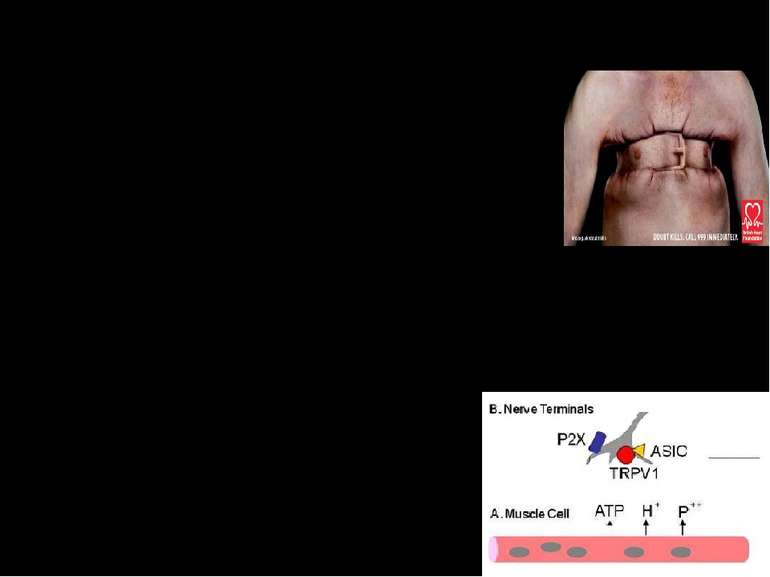
Патогенез болю - головного симптому ІХС Пошкодження клітини і вторинна альтерація – це запалення. Медіатори запалення посилюють чутливість больових рецепторів Р2Х – рецептори до позаклітинного АТФ та АДФ ASIC (Acid-Sensing Ion Channels ) – канали, чутливі до зниження рН TRP (Transient receptor potential) – рецептор-керовані катіонні канали, чутливі до різних стимулів у тому числі до розтягнення, змін об’єму клітини, осмотичного тиску тощо.
ДІАГНОСТИКА Біль ЕКГ Маркери некрозу клітин (ЛДГ, зараз тропонін – маркер некрозу уврдіоміоцитів)
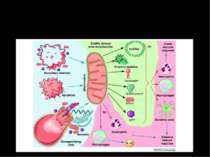
МЕХАНІЗМИ ІШЕМІЧНОГО УШКОДЖЕННЯ КАРДІОМІОЦИТІВ ЗАГИБЕЛЬ КЛІТИНИ Зменшення надходження кисню Пригнічення аеробних шляхів отримання енергії Активація гліколізу Накопичення лактату Ацидоз Активація Na-H транспортеру Активація Na-Са транспортеру Накопичення Са++ в клітині Контрактури міофібрил Накопичення жирових кислот Детергентоподібна дія вільних жирових кислот Активація фосфоліпаз, ліпоксигеназ та ін. ферментів Інактивація мембранних ферментів
МЕХАНІЗМИ РЕПЕРФУЗІЙНОГО УШКОДЖЕННЯ КАРДІОМІОЦИТІВ ЗАГИБЕЛЬ КЛІТИНИ Відновлення надходження кисню Активація аеробних шляхів отримання енергії Надходження активованих лейкоцитів в осередок ішемії Утворення вільних радикалів на тлі зменшення вмісту антиоксидантних ферментів Активація протеолізу Ушкодження мембранних білків Ушкодження мембранних ліпідів
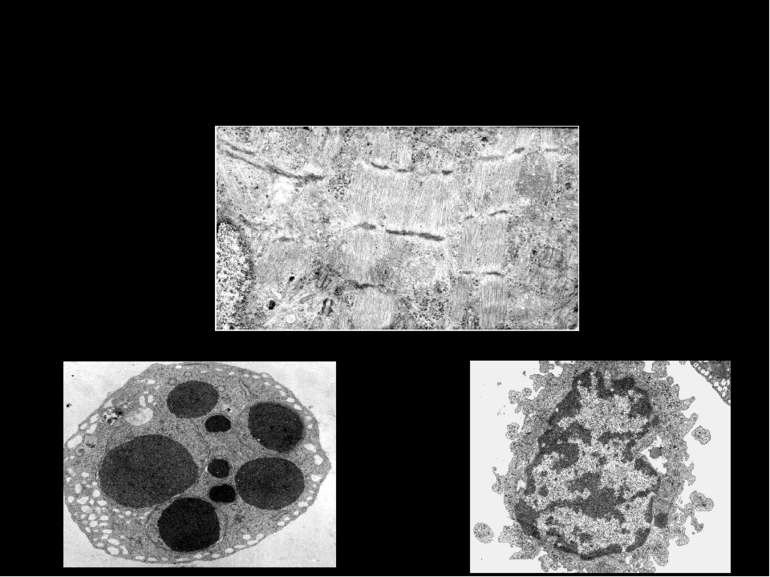
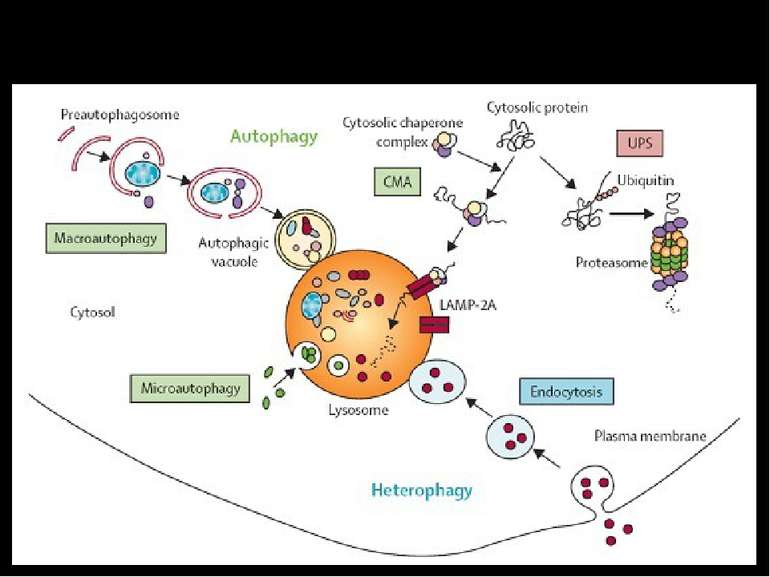
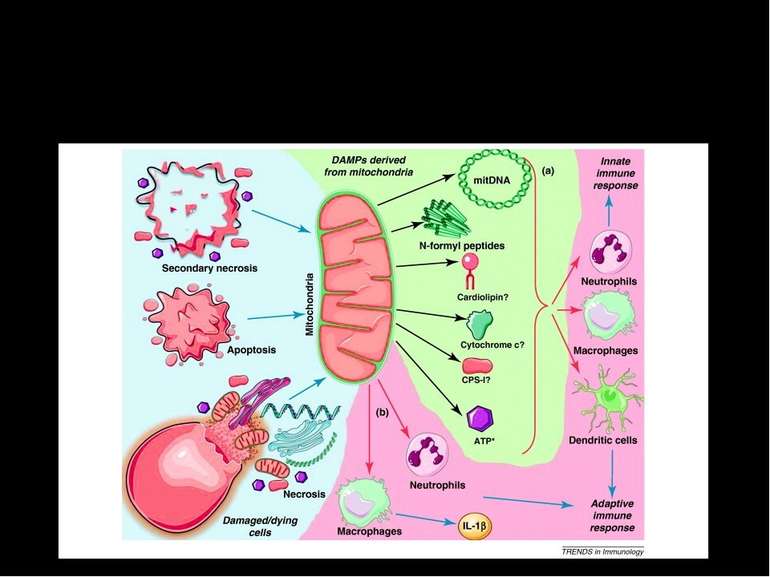
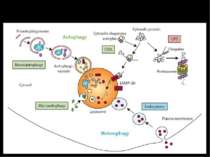
ЗАГИБЕЛЬ КАРДІОМІОЦИТІВ ЗАПРОГРАМОВАНА НЕЗАПРОГРАМОВАНА АПОПТОЗ АУТОФАГІЧНА СМЕРТЬ ОНКОЗ (НЕКРОЗ) Варіанти загибелі клітин Всі ці види клітинної смерті спостерігаються в міокарді при ішемії-реперфузії
Мітохондріальні Мембранні Рецептори смерті – TNF, Fas/APO-1 (CD95), DR3/WSL Внутрішньоклітиннй домен рецепторів (DD) безпосередньо активує каспази Механізми розвитку Ядерні Пошкодження генетичного матеріалу та активація р53 Ферменти репарації (mismatch repair) здатні запускати р53- незалежний апоптоз Апоптоз
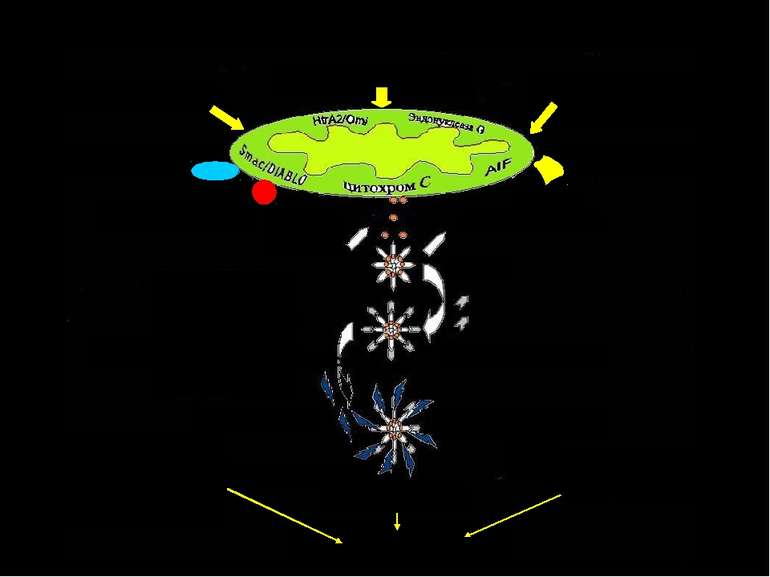
Апоптоз. Мітохондріальні механізми Ендонуклеаза G Bcl-2, Bcl-XL Прокаспаза 9 Apaf Прокаспаза 3 Апоптоз Каспаза 3 Апоптосома Smac/DIABLO Htr2/Omi Протеасома Убікві тин Протеасомна деградація інгібіторів апоптозу Міжнуклеосомальна фрагментація ДНК Bax, Bad та ін. Ішемія-реперфузія Окисний стрес Порушення окисного фосфорилювання
Основні механізми ушкодження клітин при аноксії-реоксигенації ВІЛЬНОРАДИКАЛЬНІ ЛІПІДНІ ПРОТЕОЛІТИЧНІ Лізосомний протеоліз Протеасомний протеоліз КИСНЕВА ДЕПРИВАЦІЯ КАЛЬЦІЄВІ
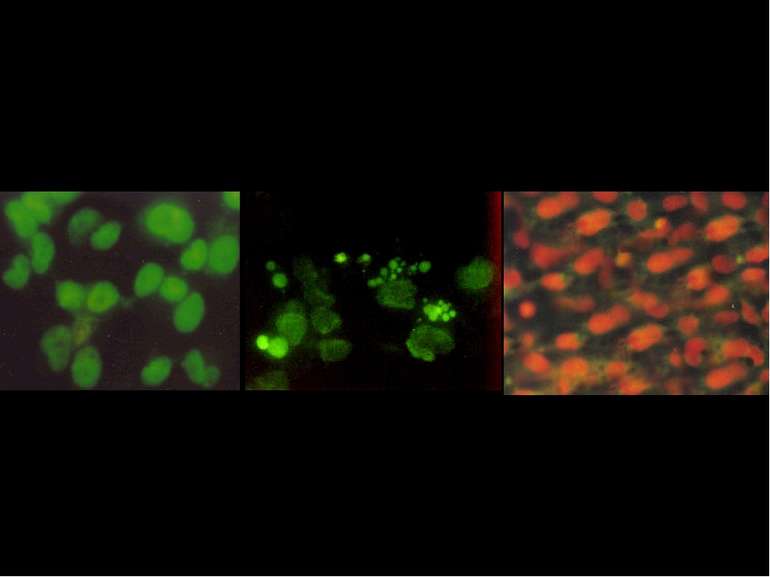
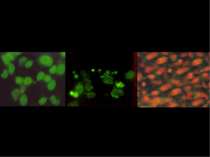
Визначення різних варіантів загибелі клітин за допомогою флуорисцентних барвників АПОПТОЗ Хьохст позитивні фрагментовані ядра НЕКРОЗ Пропідіум-іодид позитивні ядра ЖИВІ Хьохст позитивні ядра
ЗНАЧЕННЯ ЗАПРОГРАМОВАНИХ ВАРІАНТІВ КЛІТИННОЇ СМЕРТІ Попередження вторинної альтерації (загибелі суміжних клітин) Локалізація ураження “Виграш часу”
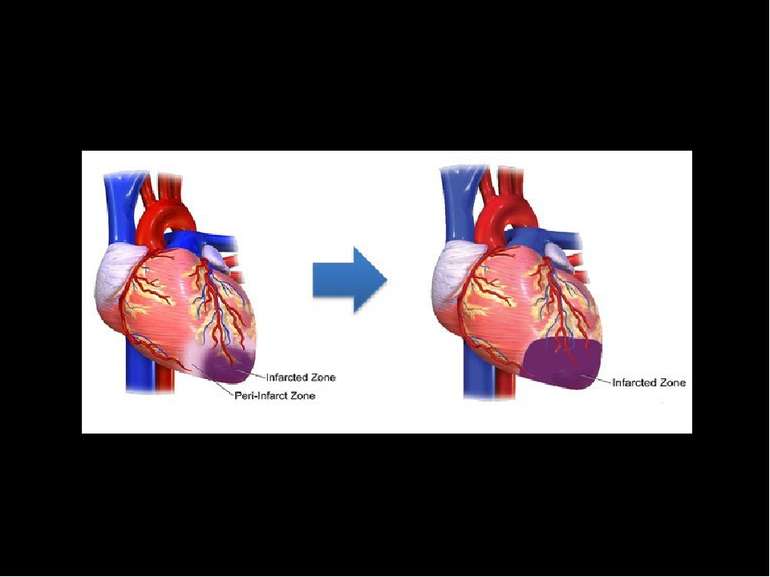
У пері-інфарктній ділянці на ранньому етапі інфаркту знаходяться клітини, в процесі реалізації апоптотичної та аутофагічної програм Запрограмована клітинна загибель є фактором попередження вторинної альтерації і таким чином є протекторноим механізмом для цілого організму
Лікування СПОСІБ ЖИТТЯ МЕДИКАМЕНТОЗНЕ Нітрогліцерин Блокатори кальцієвих каналів Бета-адрено блокатори Антиаґреганти (інгібітори циклооксигенази, рецепторів АДФ на тромбоцитах, тощо) ХІРУРГІЧНЕ (стентування, шунтування)
ЕНДОГЕННІ ПРОГРАМИ ЗАХИСТУ СЕРЦЯ ПРЕКОНДИЦІОНУВАННЯ - феномен підвищеної стійкості міокарда до ішемії-реперфузії, який виникає за рахунок попереднього впливу которкочасної ішемії або інших ушкоджуючих факторів ПОСТКОНДИЦІОНУВАННЯ - феномен підвищеної стійкості міокарда до реперфузії, який виникає за рахунок впливу ушкоджуючих факторів після ішемії (перед початком тривалої реперфузії)
ФАКТОРИ ІНДУКЦІЇ ПРЕ- ТА ПОСТКОНДИЦІОНУВАННЯ ЕКЗОГЕННІ: ФІЗИЧНІ гіпоксія, гіпероксія, гіпертермія ХІМІЧНІ засоби для інгаляційного наркозу (десфлуран, ізофлуран, галотан), опіати, інгібітори протеасоми активатори АТФ-чутливих калієвих каналів та ін. БІОЛОГІЧНІ ліпополісахариди бактерій ЕНДОГЕННІ: ішемія, ішемія-реперфузія, аденозин, NO, брадикінін, ацетилхолін та ін.
Схожі презентації
Категорії