Презентація на тему:
Небезпечні інфекційні захворювання у практиці медичних і фармацевтичних працівників.
Завантажити презентацію
Небезпечні інфекційні захворювання у практиці медичних і фармацевтичних працівників.
Завантажити презентаціюПрезентація по слайдам:
Небезпечні інфекційні захворювання у практиці медичних і фармацевтичних працівників. Тернопільський державний медичний університет імені І.Я. Горбачевського професор Гудима Арсен Арсенович
В нашій країні рівень загальної захворюваності серед медичних працівників становить майже 750-770 днів на 100 працюючих, а захворюваність з тимчасовою втратою працездатності за всі останні роки майже на 20 % перевищує загальну захворюваність на Україні У медичних працівників виявляється 10 % професійних захворювань від їх загальної кількості. При цьому на першому місці стоять інфекційні захворювання (80,2%), на другому – алергійні (12,3%) і на третьому – інтоксикації, захворювання опорно-рухового апарату та інше.
Хвороби органів дихання – 46 %. Серцево-судинні хвороби – 14 %. Хвороби органів травлення, нервової, сечостатевої систем – 5-6 %. СТРУКТУРА ЗАГАЛЬНОЇ ЗАХВОРЮВАНОСТІ МЕДИЧНИХ ПРАЦІВНИКІВ У лікарів-інфекціоністів формуються такі професійні захворювання, як туберкульоз, токсоплазмоз, вірусний гепатит, мікози шкіри, ВІЛ-інфекція, дисбактеріоз.
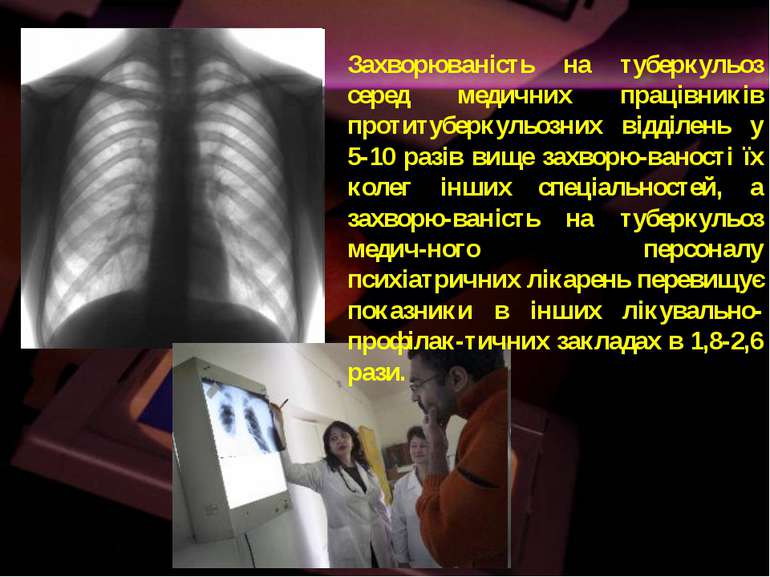
Захворюваність на туберкульоз серед медичних працівників протитуберкульозних відділень у 5-10 разів вище захворю-ваності їх колег інших спеціальностей, а захворю-ваність на туберкульоз медич-ного персоналу психіатричних лікарень перевищує показники в інших лікувально-профілак-тичних закладах в 1,8-2,6 рази.
На скільки високий ризик інфікування ВІЛ медпрацівників Ризик інфікування ВІЛ медпрацівників не менше 1 %; гепатитом В – 10- 15 % Ризику інфікування підлягає кожна особа, яка працює в медичній установі та має безпосередній контакт з кров'ю пацієнтів серед яких можуть бути і ВІЛ-позитивні. Найбільший ризик мають акушер- гінекологи, хірурги, стоматологи, маніпуляційні та операційні медсестри та працівники лабораторії
Від чого залежить ризик інфікування медичних працівників Ступінь ризику залежить: присутності ВІЛ в біологічних рідинах, з якими контактував медпрацівник. Концентрація вірусу в біологічних рідинах. Цілісності шкірних покривів Глибини травмування
Від чого залежить ризик інфікування медичних працівників Площі контакту (особливо при потраплянні на непошкоджену шкіру) Використання індивідуальних засобів захисту Екстрена профілактика після контактну
Що таке “принцип універсальної перестороги?” Це сучасний та найдоцільніший сьогодні підхід до вирішення проблеми профілактики професійного інфікування ВІЛ: Біологічні рідини, середовища та тканини будь – якого пацієнта слід вважати потенційно інфікованими та уникати контакту з ними на всіх етапах діагностики лікування та догляду за ними. БУДЬ-ЯКА БІОЛОГІЧНА РІДИНА ПОТЕНЦІЙНО НЕБЕЗПЕЧНА!
Що таке “принцип універсальної перестороги?” В перше це правило запровадив центр контролю за хворобами (США, Атланта) у 1986 році. За його методиками розроблені стандарти поведінки медичних працівників стосовно пацієнтів у багатьох країнах, в т.ч. в Україні
В чому суть “принципу універсальної перестороги?” Цей принцип називається універсальним тому, що його дотримання дозволяє запобігти не лише ВІЛ-інфікуванню, але й зараженню будь-якою іншою інфекцією, що передаються через кров та інші біологічні рідини. Його можна використовувати не лише у лікарнях, але й у домашніх умовах, побуті, в громадських місцях при виникненні надзвичайних ситуацій .
В чому переваги “принципу універсальної перестороги?” Зникає необхідність обстежувати пацієнта на цілу низку збудників ( в т.ч. ВІЛ), які потенційно можуть спричинити інфікування медичного працівника. Попереджуючи інфікування ВІЛ, одночасно запобігається інфікування багатьма вірусними інфекціями( н-д гепатити В,С)
В чому переваги “принципу універсальної перестороги?” Зосереджується увага не на конкретному пацієнту, як джерелі інфікування, а на біологічних рідинах будь – якого пацієнта, чим вирішується багато етичних, деонтологічних та правових питань. Це правило є однаково для всіх: лікарів, медичних сестер, молодших медичних сестер, санітарів, лаборантів, обслуговуючого персоналу, відвідувачів, родичів пацієнта, сусідів по палаті, тощо
Які біологічні рідини небезпечні для інфікування ВІЛ? Кров та її фракції Сперма Вагінальні виділення Грудне молоко Лімфа Плевральна, перитонеальна, перикардіальна, синовіальна, амніотична рідина Трансудат або ексудат, гній Будь-яка інша біологічна рідина з домішками крові.
Чи всі біологічні рідини небезпечні щодо інфікування ВІЛ Це залежить від кількості вірусних частинок у рідкому біологічному середовищі. Кров найнебезпечніша загроза до інфікування. Кількість вірусу залежить від стадії хвороби (найвища – період гострої інфекції та розпал СНІДу)
Які види контакту є небезпечними для ВІЛ - інфікування Через шкірний Через слизовий Надшкірний
Які індивідуальні засоби захисту використовують для уникнення професійного інфікування ВІЛ Рукавички(одягають перед контактом з кров'ю та біологічними рідинами або забрудненими ними поверхнями). Перед одяганням рукавичок, шкіру біля нігтів слід обробити 5 % спиртовим розчином йоду. Захисний одяг – одягається на верх або замість повсякденного. Можуть використовуватися непромокальні нарукавники або фартухи. Захисні екрани, маски, окуляри.
Зовнішній вигляд лікаря-стоматолога Хірургічний халат і берет. 2. Гумові рукавички. 3. Захисний екран або окуляри. 4. Маска медична. 5. Непромокальний фартух. 6. Непромокальні нарукавники.
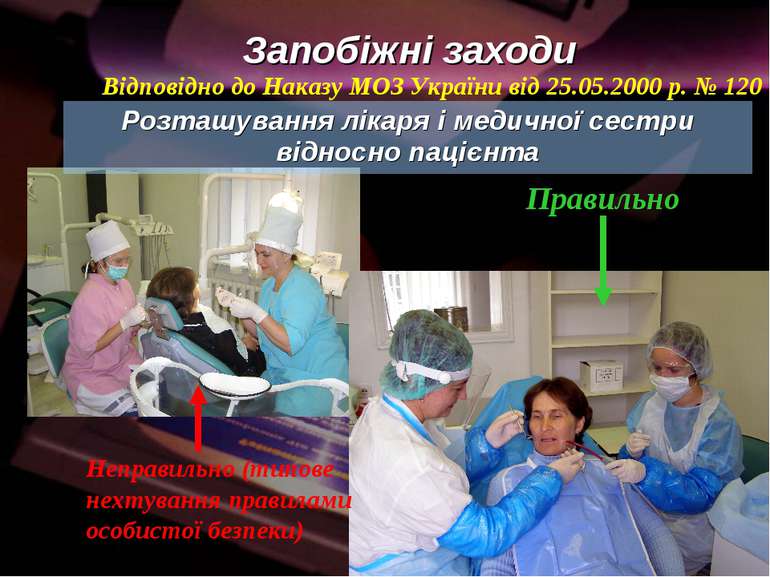
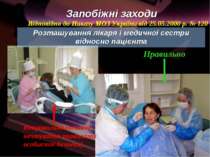
Запобіжні заходи Розташування лікаря і медичної сестри відносно пацієнта Відповідно до Наказу МОЗ України від 25.05.2000 р. № 120 Неправильно (типове нехтування правилами особистої безпеки) Правильно
Запобіжні заходи Маніпуляція з використаним шприцом Відповідно до Наказу МОЗ України від 25.05.2000 р. № 120
Яких засобів захисту слід дотримуватися при контакті з пацієнтом Уникати не самого пацієнта, а контакту з його біологічними рідинами
Що таке професійна аварія? Контакт(укол, поріз, забруднення слизових та шкірних покривів) медичного працівника з кров'ю та біологічними рідинами під час виконання професійних обов'язків. Випадок аварійної ситуації заноситься в журнал реєстрації аварійних ситуацій. Ф –108-о (Наказ МОЗ України № 120 від 25.05.2000 року).
Що таке постконтактна профілактика? Це профілактичні дії, які виконуються після контакту з ВІЛ-вмісними рідинами пацієнта і мають на меті зменшити тривалість контакту з вірусом, зменшити концентрацію ВІЛ або пригнітити його здатність до відтворення
Схема постконтактної профілактики. (Наказ МОЗ України № 120 від 25.05.2000 року) 1.Обробка ділянки контакту з біологічним середовищем з метою найшвидшого усунення біологічних рідин пацієнта зі шкіри чи слизових оболонок медичного працівника. Реєстрація аварії за формою 108-о Проведення посконтактної хіміопрофілактики АРТ – препаратами Обстеження потерпілого за кодом 115.1 до 5 – ти днів після аварії та через 3 місяці Диспансерний нагляд за здоров'ям потерпілого
Склад аптечки Напальники з розрахунку 1-2 на кожного працівника Лейкопластир – 1 моток Ножиці 1 шт. Перманганат калію у наважках по 0,05 3 шт. Ємкість для розведення перманганат калію з маркуванням на 1 літр Спирт етиловий – 70 % 50 мл. Тюбик – крапильниця з 30 % розчином альбуциду – 1-2 шт. 5 % розчин йоду 3% розчин перекису водню
Склад аптечки Рукавички гумові 3 шт. Наважка диззасобів ( по 3 штуки кожної – зберігати окремо: хлорамін- 30гр., хлорцин – 30гр.) Літрова ємкість для розведення деззасобів.
Що робити при глибокому пораненні шкірних покривів використаним гострим інструментом? Зняти рукавички робочою поверхнею усередину Витиснути кров з рани Ушкоджене місце обробити одним із дезінфекантів Ретельно вимити руки з милом під проточною водою, а потім протерти їх 70 % розчином етилового спирту
Що робити при глибокому пораненні шкірних покривів використаним гострим інструментом? На рану накласти пластир, натягнути напальчик За потреби продовжувати роботу, одягнувши нові гумові рукавички Терміново повідомити керівництво лікувально – профілактичного закладу про аварію для її реєстрації та проведення антиретровірусної профілактики ВІЛ- інфекції
Перші дії після потрапляння крові (біологічних рідин) пацієнта на слизові оболонки медичного працівника Прополоскати їх 70 % розчином етилового спирту Закрапати 30 % розчином альбуциду; при контамінації очей – промити великою кількістю води, закрапати 30 % розчином альбуциду Для обробки носа і очей можна використовувати 0,05 % розчин перманганату калію
Перші дії після потрапляння крові (біологічних рідин) пацієнта на слизові оболонки медичного працівника Терміново повідомити керівництво лікувально – профілактичного закладу про аварію для її реєстрації та проведення антиретровірусної профілактики ВІЛ - інфекції
Дії медичного працівника після контакту з кров'ю (біологічними рідинами) пацієнта без ушкодження шкіри Обробити місце забруднення одним із дезінфектантів(70% розчином етилового спирту, 3% розчином перекисю водню, 3% розчином хлораміну) Промити водою з милом і вдруге обробити спиртом Терміново повідомити керівництво лікувально – профілактичного закладу про аварію для її реєстрації
Що робити при забрудненні кров'ю (біологічними рідинами) одягу? Одяг зняти, замочити в одному з дезрозчинів Шкіру рук та інших ділянок тіла при їх забрудненні через одяг протерти 70 % розчином етилового спирту, а потім промити водою з милом і повторно протерти спиртом
Що робити при забрудненні кров'ю (біологічними рідинами) одягу? Забруднене взуття дворазово протерти ганчіркою, змоченою у розчині одного з дезінфекційних засобів
Які показання для проведення постконтактної хіміопрофілактики антиретровірусними препаратами Постконтактну хіміопрофілактику антиретровірусними препаратами рекомендується проводити при: Ушкодженні шкіри гострим предметом, забрудненим кров'ю або іншою біологічною рідиною з видимими домішками крові
Які покази для проведення постконтактної хіміопрофілактики антиретровірусними препаратами Укусі медичного працівника з ушкодженням шкіри ВІЛ – інфікованим пацієнтом, у якого є кровотеча в роті Потраплянні бризок крові або іншої біологічної рідини з видимими домішками крові на слизові оболонки Потраплянні бризок крові або іншої біологічної рідини з видимими домішками крові на ушкоджену шкіру
В яких випадках проводиться постконтактна хіміопрофілактика антиретровірусними препаратами У випадку від'ємного ВІЛ – статусу пацієнта немає потреби в проведенні подальшої постконтактної профілактики У випадку позитивного ВІЛ – статусу медичного працівника немає потреби в проведенні постконтактної профілактики.Медичного працівника необхідно скерувати для подальшого консультування й отримання медичної допомог.и
В яких випадках проводиться постконтактна хіміопрофілактика антиретровірусними препаратами У випадку негативного результату обстеження на ВІЛ медичного працівника та позитивного результату в пацієнта призначається чотиритижневий курс антиретровірусної хіміопрофілак-тики та повторення обстеження через 3, 6, 12 місяців після первинного обстеження
В яких випадках проводиться постконтактна хіміопрофілактика антиретровірусними препаратами При невизначеному ВІЛ-статусі пацієнта, його вважають ВІЛ- інфікованим та виконуються всі рекомендації, викладені в попередньому пункті
Коли починається антиретровірусна терапія після аварії За умови профілактичного використання антиретровірусних препаратів впродовж перших 2-72 годин після випадку професійної аварії, вони дозволяють “випередити” атаку вірусними частинками Т-лімфоцитів, значно пригнітити розмноження вірусу в організмі й у багатьох випадках – попередити розвиток ВІЛ - інфекції
Де можна отримати препарати для постконтактної ситуації? Якщо ВІЛ-інфікування медичного працівника сталося під час виконання ним професійного обов'язку, а обставини належними чином занотовані у “Журналі реєстрації аварії при наданні медичної допомоги ВІЛ – інфікованим та роботі з ВІЛ – інфікованим матеріалом”, то профілактична антиретровірусна терапія забезпечується медичною установою
Де можна отримати препарати для постконтактної ситуації? Перед початком постконтактної профілактики потерпілий медичний працівник заповнює бланк інформованої згоди на проведення постконтактної профілактики ВІЛ-інфекції. Відповідальність за своєчасне забезпечення необхідними препаратами несе головний лікар або спеціально призначений голова режимної комісії
Закони та накази, які регламентують роботу медичних працівників з хворими на ВІЛ-інфекцію/СНІД 1.Закон України “Про запобігання захворюванню на синдром набутого імунодефіциту(СНІД) та соціальний захист населення” Постанова Кабінету Міністрів України від 18.07.1998 року № 2026 “ Питання запобігання та захист населення від ВІЛ – інфекції/СНІД”
Закони та накази, які регламентують роботу медичних працівників з хворими на ВІЛ – інфекцію/СНІД Постанова Кабінету Міністрів України від 16.10.1998 року № 1642 “ Про затвердження Порядку та умов обов'язкового страхування медичних працівників та інших осіб на випадок інфікування ВІЛ під час виконання ними професійних обов'язків, а також на випадок настання у зв'язку з цим інвалідності або смерті від захворювань, зумовлених розвитком ВІЛ – інфекції, і переліку категорій медичних працівників та інших осіб, які підлягають обов'язковому страхуванню на випадок інфікування ВІЛ під час виконання ними професійних обов'язків, а також на випадок настання у зв'язку з цим інвалідності або смерті від захворювань, зумовлених розвитком ВІЛ - інфекції
Закони та накази, які регламентують роботу медичних працівників з хворими на ВІЛ – інфекцію/СНІД Наказ МОЗ України від 31.08.1998 року № 265 “Про порядок виплати щомісячної державної допомоги дітям віком до 16 років, інфікованих вірусом імунодефіциту людини або хворим на СНІД”
Закони та накази, які регламентують роботу медичних працівників з хворими на ВІЛ – інфекцію/СНІД Наказ МОЗ України від 25.05.2000 року № 120 “ Про вдосконалення організації медичної допомоги хворим на ВІЛ – інфекцію/СНІД Наказ МОЗ України від 12.12.2003 року № 580 “Про удосконалення лікування хворих на ВІЛ – інфекцію/СНІД”
Закони та накази, які регламентують роботу медичних працівників з хворими на ВІЛ – інфекцію/СНІД Наказ МОЗ України від 04.08.2004 року № 394 “ Про розширення антиретровірусної терапії хворих на ВІЛ – інфекцію/СНІД в Україні в 2004 році”
Основні напрямки профілактики ВІЛ в лікувально – профілактичних закладах 1. Створення безпечних умов праці медпрацівників 2. Профілактика ВІЛ у пацієнтів, завдяки забезпечення якості дезінфекції стерилізації медінструментів, дотримання санепідрежиму 3. Безпека донорства 4. Раннє виявлення ВІЛ – інфікованих та хворих на СНІД
Схожі презентації
Категорії