Презентація на тему:
Метаболізм лікарських засобів
Завантажити презентацію
Метаболізм лікарських засобів
Завантажити презентаціюПрезентація по слайдам:
Метаболізм, або біотрансформація - сукупність процесів, що забезпечують підвищення полярності та прискорення виведення молекули лікарської або іншої сторонньої речовини після її надходження в організм
ОРГАНИ МЕТАБОЛІЗМУ ЛІКАРСЬКИХ ЗАСОБІВ печінка нирки мя'зова тканина стінка кишечника легені шкіра кров
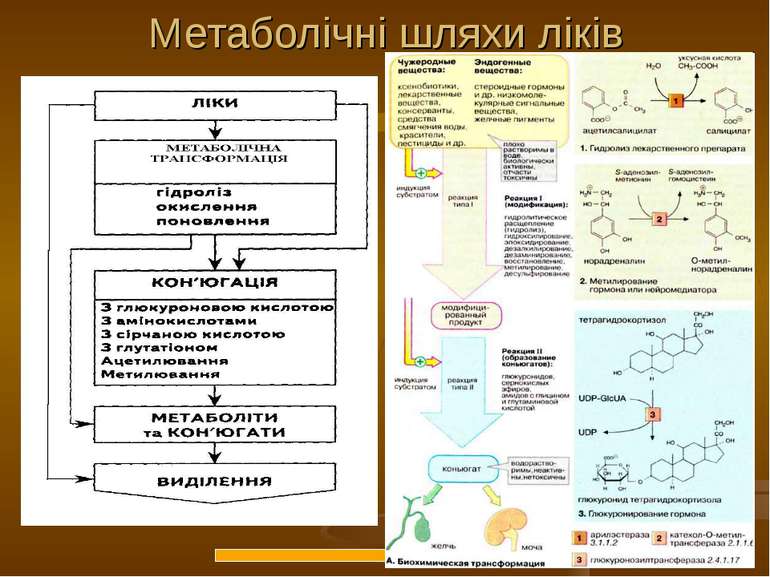
Реакції біотрансформації Несинтетичні - І фаза Синтетичні - ІІ фаза І фаза - несинтетичні реакції (окиснення, відновлення, гідроліз) 1) мікросомні реакції 2) немікросомні реакції Реакції І фази - перебудова у молекулі з утворенням функціональних груп з активним атомом водню – оксигруп, аміногруп, карбоксигруп тощо. ІІ фаза - синтетичні реакції (кон'югація) Реакції ІІ фази – за рахунок наявних функціональних груп відбувається кон'югація утворених метаболітів з високополярними кислотними залишками (глюкуронової, сірчаної, деяких амінокислот, ацетилювання, метилювання). В результаті гідрофільність зростає настільки, що отримані метаболіти швидко виводяться нирками.
Основні ферменти, які беруть участь у біотрансформації ЛЗ Оксидоредуктази - ферменти цього типу переносять водень чи електрони і каталізують біологічне окислення (оксидази, пероксидази, дегідрогенази); Гідролази - каталізують гідролітичне розщеплення і називаються відповідно до типу зв'язку, що розривається (пептидази,глікозидази, ліпази, естерази); Ліази - відщеплюють групи від молекули субстрату негідролітично. Вони також утворять подвійні зв'язки чи приєднують групи по подвійних зв'язках. Вони можуть відщеплювати СО2, Н2О, NH3 і більш складні групи (декарбоксилази, альдолази, дегідратаз, дезамінази); Трансферази - переносять групи атомів за допомогою специфічних переносників, що діють як коферменти. Вони відіграють роль у біохімічних перетвореннях і можуть переносити метильні, карбоксильні, аміно-, сульфо-, формильні чи фосфорильні групи (фосфотрансферази, амінотрасферази, сульфотрансферази, ацетилтрансферази).
Мікросомна ферментна система Оксидоредуктази, естерази, гідролази, ліази, тренсферази, ферменти біосинтезу білків, ліпідів, гліцерофосфатидів, ліпо- і глікопротеїнів, жовчних кислот, холестерину, простагландинів, ферментні системи біосинтезу парних сполук, ефірів глюкуронової та сірчаної кислот
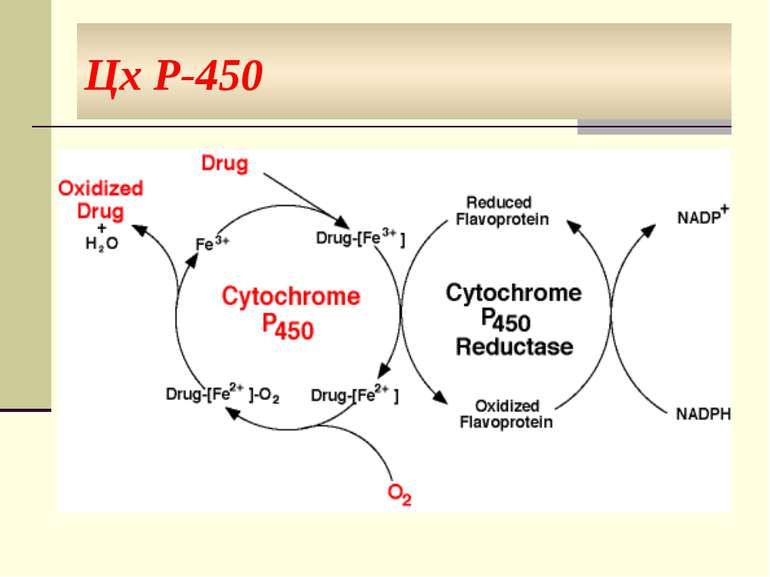
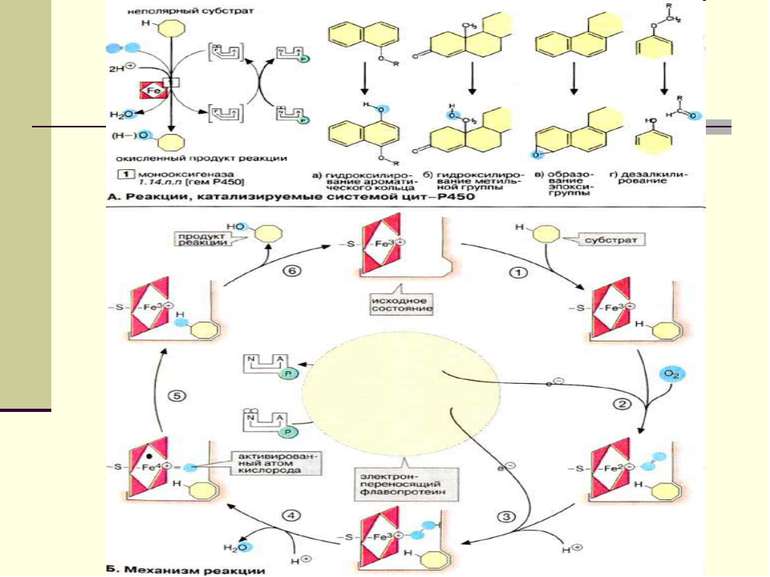
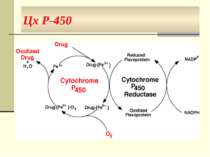
Оксидоредуктази мікросом (оксигенази мікросом, мікросомальна гідроксилююча система, NADPH-гідроксилазна система, монооксигенази змішаних функцій) – це ферменти, які активують молекулярний кисень і каталізують включення одного (монооксигенази) або двох (диоксигенази) атомів кисню до молекули субстрату (RН). Реакція має такий вигляд: RН + O2 + НАДФН·Н ROH + H2O + НАДФ+ При цьому один атом О2 включається до молекули субстрату, інший відновлюється до Н2О, тобто фермент виконує одночасно оксигеназну та оксидазну функції. Тому монооксигенази ще називають оксидазами змішаної функції. При цьому в молекулі субстрату утворюється гідроксильна група (-ОН), тому монооксигеназну систему ще називають гідроксилюючою системою, а реакцію окислення – окиснювальним гідроксилюванням.
Цх Р-450 Цх Р-450 – гемопротеїн, який має властивість взаємодіяти із субстратом окиснення, активувати кисень і з’єднувати його з субстратом. Саме на цх Р-450 проходять реакції гідроксилювання велика кількість ізоформ цього ферменту - можливість його зв’язування з різними субстратами і участі в їхньому метаболізмі у мікросомах печінки людини - 24 ізоформи цх Р-450 множинність ферменту має груповий характер: одна ізоформа цх Р-450 взаємодіє не з одним субстратом, а з групою речовин.
Немікросомне окиснення 1. Реакції гідролізу (ацетилхолін, новокаїн, атропін); 2. Реакції окисного дезамінування (катехоламіни, тирамін) – окиснюються МАО мітохондрій до відповідних альдегідів; 3. Реакції окиснення спиртів - окиснення багатьох спиртів і альдегідів каталізують ферменти розчинної фракції (цитозолю) клітин – алкогольдегідрогеназа, ксантиноксидаза.
Біотрансформація лікарських препаратів різними шляхами I фаза Окислення: діазепам, пентазоцин, сиднокарб, фенотіазини, фенобарбітал, аспірин, бутадіон, лідокаїн, морфін, кодеїн, етанол, рифампіцин Відновлення: гестагени, метронідазол, нітразепам, левоміцетин хлордіазепоксид. Гідроліз: левоміцетин стеарат, новокаїн, кокаїн, глікозиди, дитилін, новокаінамід, ксикаін, фентаніл II фаза Кон'югація з сульфатом: морфін, парацетамол, ізадрин Кон’югація з глюкуроновою кислотою: тетурам, сульфаніламіди, левоміцетин, морфін Kон’югація із залишками - амінокислот: кислота нікотинова, парацетамол Ацетилювання: сульфаніламіди, ізоніазид, новокаїнамід Метилювання: морфін, унітол, етіонамід, норадреналін
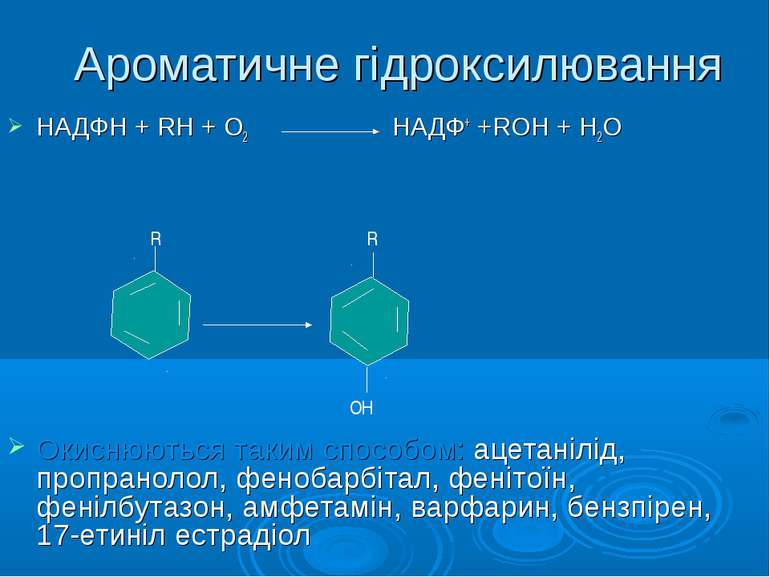
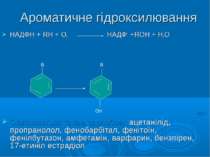
Ароматичне гідроксилювання НАДФН + RH + O2 НАДФ+ +RОН + Н2О Окиснюються таким способом: ацетанілід, пропранолол, фенобарбітал, фенітоїн, фенілбутазон, амфетамін, варфарин, бензпірен, 17-етиніл естрадіол R R OH
Аліфатичне гідроксилювання 1) Алканів та алкенів: RCH2CH3 RCH2CH2OH 2) Алкільних бічних ланцюгів цикліччних сполук: С6Н5-СН3 С6Н5-СН2ОН Таким способом окиснюються: амобарбітал, пентобарбітал, секобарбітал, хлорпропамід, ібупрофен,мепробамат, фенілбутазон, дигітоксин
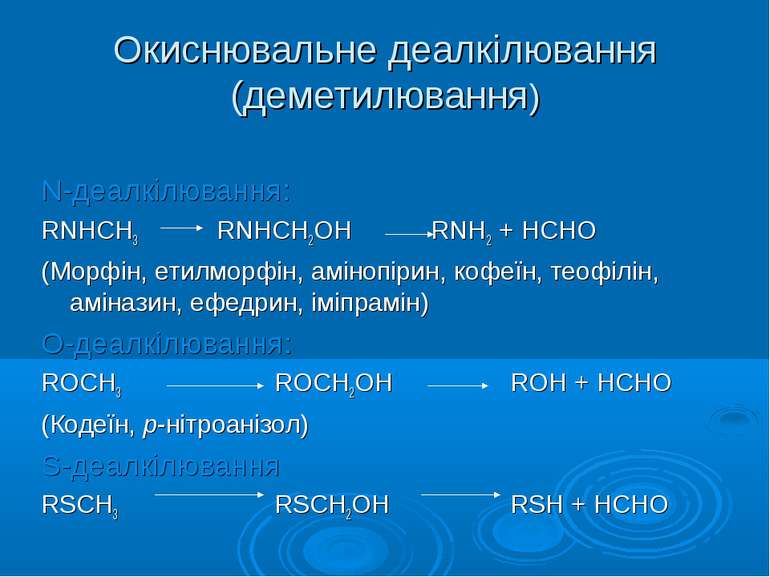
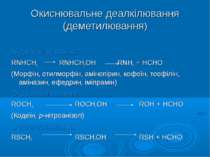
Окиснювальне деалкілювання (деметилювання) N-деалкілювання: RNHCH3 RNHСН2ОН RNH2 + НСНО (Морфін, етилморфін, амінопірин, кофеїн, теофілін, аміназин, ефедрин, іміпрамін) О-деалкілювання: RОCH3 RОСН2ОН RОH + НСНО (Кодеїн, p-нітроанізол) S-деалкілювання RSCH3 RSСН2ОН RSH + НСНО
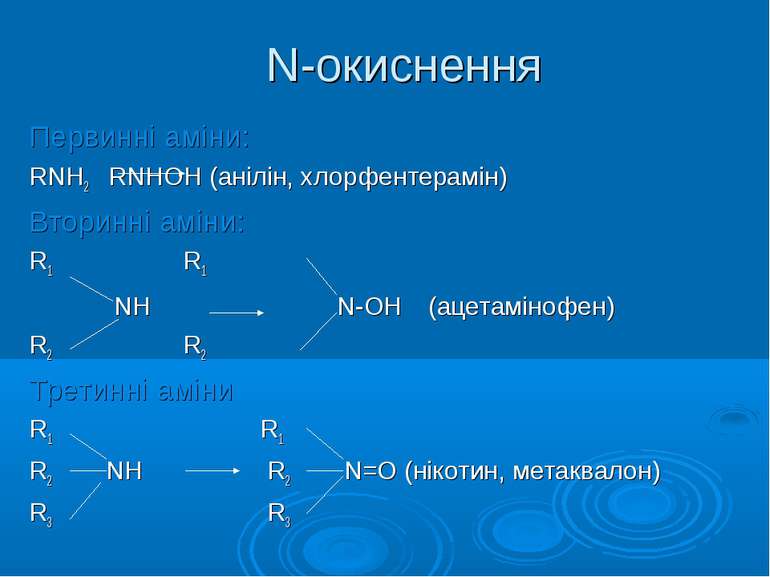
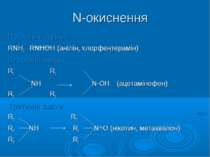
N-окиснення Первинні аміни: RNH2 RNHОН (анілін, хлорфентерамін) Вторинні аміни: R1 R1 NH N-ОH (ацетамінофен) R2 R2 Третинні аміни R1 R1 R2 NH R2 N=О (нікотин, метаквалон) R3 R3
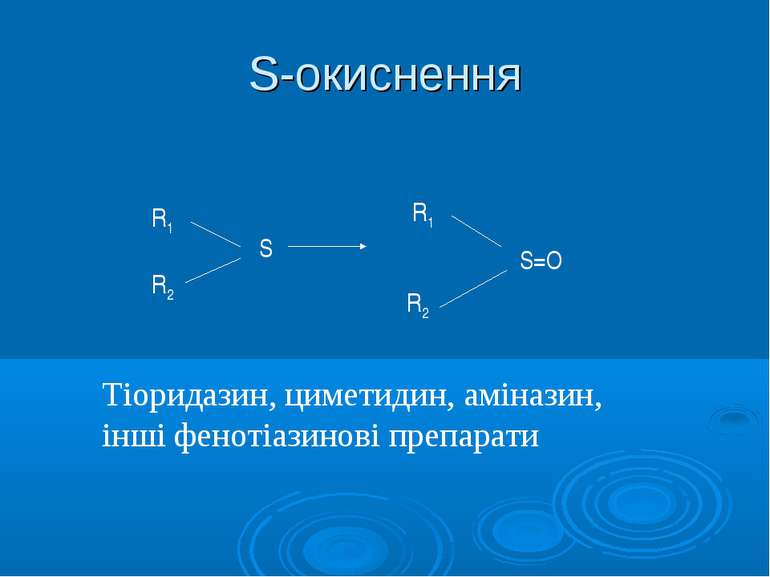
S-окиснення R1 R2 S R1 R2 S=O Тіоридазин, циметидин, аміназин, інші фенотіазинові препарати
Метаболізм у стінці кишечника Відбуваються несинтетичні та синтетичні реакції ізадрин – кон’югація з сульфатом гідралазин - ацетилювання пеніцилін, аміназин - метаболізм неспецифічними ферментами метотрексат, леводопа - метаболізм бактеріями кишечника
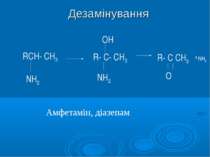
Цитохром Р-450-незалежне окиснення Флавінмонооксигеназне: R3N R3N+ O- R3N+OH (аміназин, амітриптилін, бензфетамін) Амінооксидазне: RCH2NH2 RCHO + NH3 (адреналін, норадреналін. фенамін, мексамін, фенфлурамін, гістамін) Дегідрогенізація: RCH2ОН RCHО (етанол) H+
Відновлення Азо-відновлення: RN=NR1 RNH-NHR1 RNH2 + R1NH2 (пронтозил, тартразин, стрептоцид, салазопрепарати) Нітро-відновлення: RNO2 RNO RNHOH RNH2 (хлорамфенікол, клоразепам, метронідазол) Карбонільне відновлення: RCR’ RCHR’ (метадон, налоксон) O OH
Гідроліз Гідроліз складних ефірів R1COOR2 R1COOH + R2OH (Левоміцетин стеарат, ново,каїн, кокаїн, глікозиди, глюкуронідні метаболіти, дитилін, ацетилсаліцилова кислота, клофібрат) Гідроліз амідів: RCONHR1 RCOOH + R1NH2 (Новокаінамід, хлорпропамід, ксикаін, карбамазепін, пеніциліни, лідокаін, пілокарпін, ізоніазид, фентаніл, індометацин)
ПРЕСИСТЕМНА ЕЛІМІНАЦІЯ Пресистемна елімінація - вилучення лікарського засобу із загального кровообігу при першому проходженні через печінку (ефект першого проходження) - призводить до зниження біодоступності (і відповідно - біологічної активності) ліків пропранолол, алпренолол, лабеталол, аміназин, ацетилсаліцилова кислота, гідралазин, ізадрин, кортизон, лідокаїн, морфін, пентазоцин, органічні нітрати, резерпін. Ступінь метаболізму ЛЗ при першому проходженні визначається метаболічною ємністю ферментів для даного препарату, швидкістю метаболічних реакцій і швидкістю абсорбції.
Характер змін при біотрансформації лікарських засобів В результаті біотрансформації лікарських засобів може відбутися: Інактивація лікарських засобів, тобто зниження їх фармакологічної активності Підвищення активності лікарських засобів Утворення метаболітів з новими фармакологічними властивостями Утворення токсичних метаболітів
Інактивація лікарських засобів Це результат метаболічних перетворень переважної більшості лікарських засобів. Наприклад, лікарський засіб - барбітурат в результаті біотрансформації перетворюється у гідроксибарбітурат
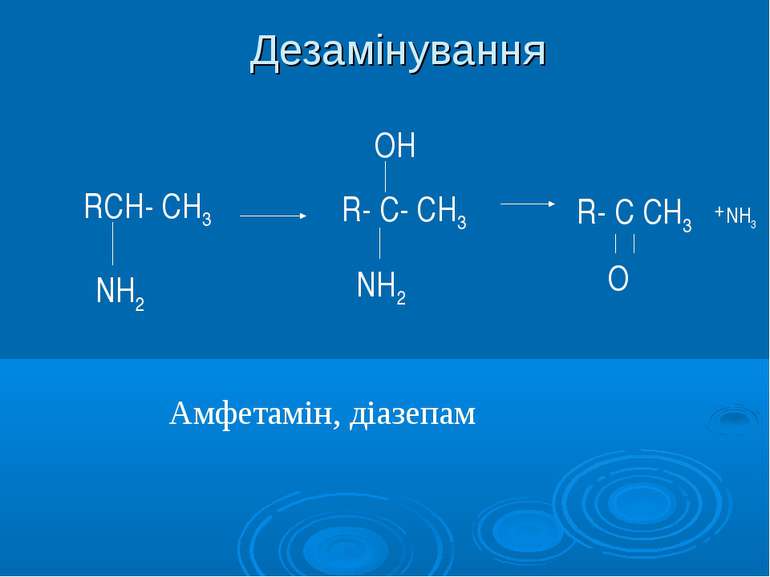
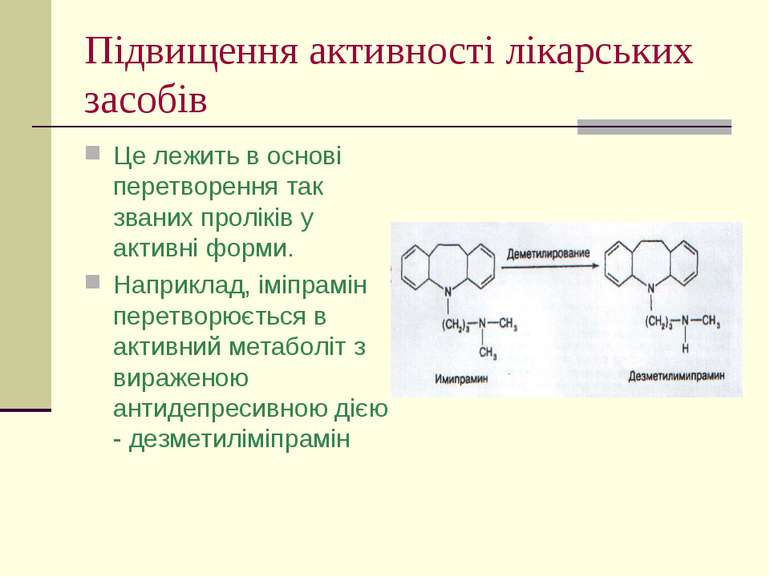
Підвищення активності лікарських засобів Це лежить в основі перетворення так званих проліків у активні форми. Наприклад, іміпрамін перетворюється в активний метаболіт з вираженою антидепресивною дією - дезметиліміпрамін
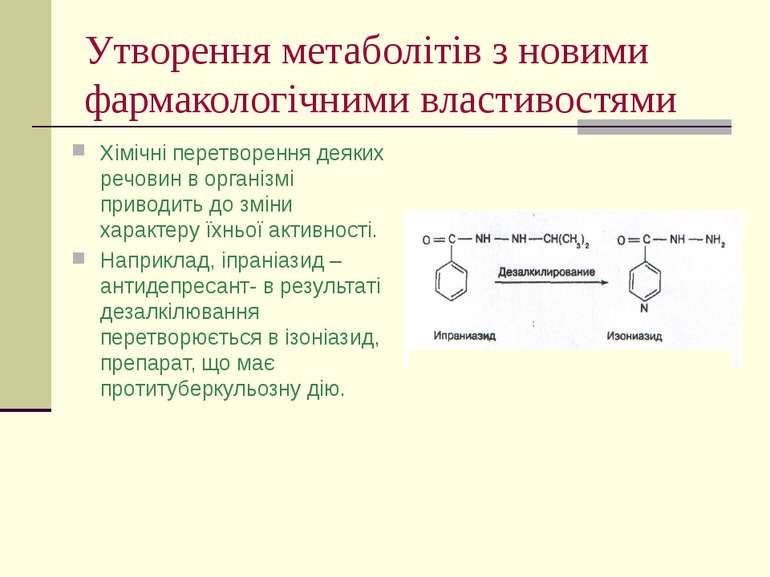
Утворення метаболітів з новими фармакологічними властивостями Хімічні перетворення деяких речовин в організмі приводить до зміни характеру їхньої активності. Наприклад, іпраніазид – антидепресант- в результаті дезалкілювання перетворюється в ізоніазид, препарат, що має протитуберкульозну дію.
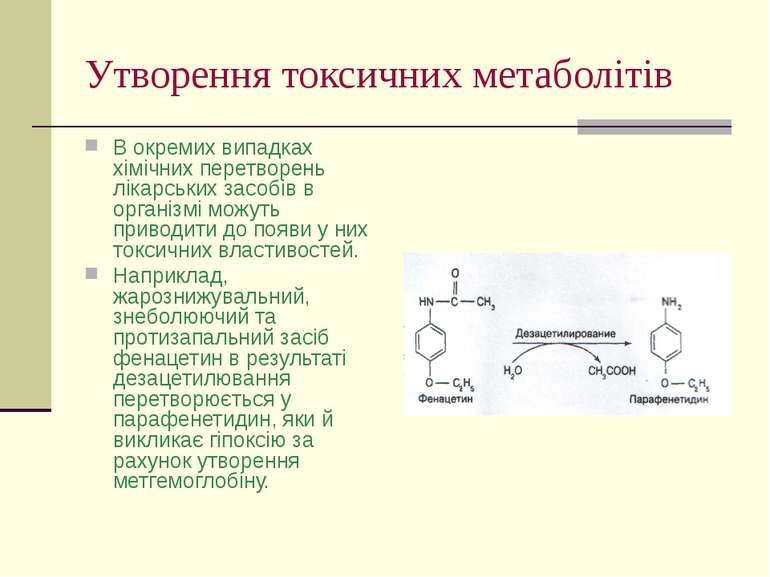
Утворення токсичних метаболітів В окремих випадках хімічних перетворень лікарських засобів в організмі можуть приводити до появи у них токсичних властивостей. Наприклад, жарознижувальний, знеболюючий та протизапальний засіб фенацетин в результаті дезацетилювання перетворюється у парафенетидин, яки й викликає гіпоксію за рахунок утворення метгемоглобіну.
Розподіл лікарських засобів, що застосовуються всередину, в залежності від печінкового кліренсу І група — з високим печінковим кліренсом ІІ група — з низьким печінковим кліренсом Здатність печінки метаболізувати препарати І групи залежить від швидкості їхньої доставки до печінки, (від печінкового кровотоку). Кінетика таких препаратів значно змінюється при захворюваннях, що порушують печінковий кровоток. Для ІІ групи лікарських препаратів печінковий кліренс залежить не від швидкості печінкового кровотоку, а від ємності ферментативних систем печінки, що метаболізують дані препарати. Останні можуть мати високий, чи низкий ступінь зв'язування з білками. Тому для речовин з низьким печінковим кліренсом і високою здатністю до зв'язування з білками зміна метаболізму буде залежати від змін у швидкості зв'язування з білками, а не від змін у швидкості печінкового кровотоку
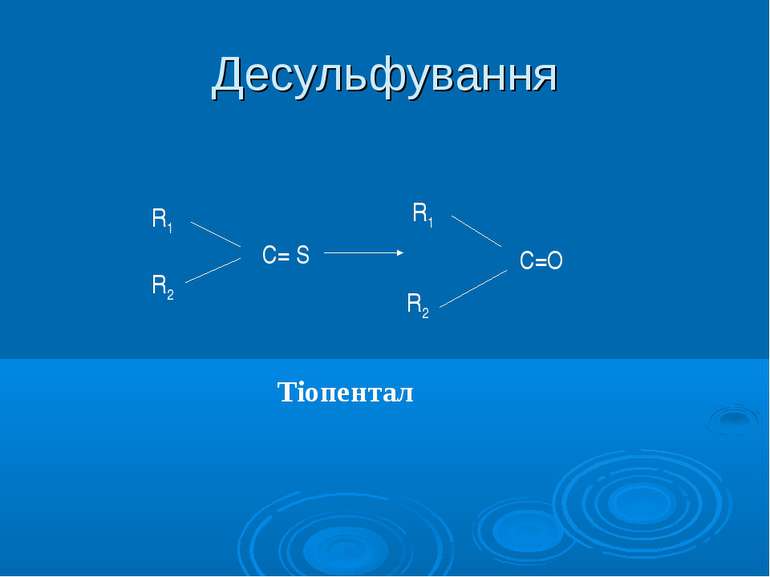
Фармакокінетична класифікація лікарських засобів, що переважно виводяться з організму в результаті печінкового метаболізму Лікарські засоби Індекс печінкової екстракції Зв'язування з білками, % З високим кліренсом: лабеталол 0,7 50 лідокаїн 0,7 45—80 морфін 0,5—0,75 35 пентазоцин 0,8 95 пропраналол 0,64 93 З низьким кліренсом і високою здатністю до зв'язування з білками: аміназин 0,22 98 діазепам 0,03 98 дигітоксин 0,005 97 дифенін 0,3 90 толбутамід 0,02 98 хінідин 0,27 82 З низьким кліренсом і малою здатністю зв'язування з білками: левоміцетин 0,28 60—80 парацетамол 0,43 5 теофілін 0,09 59 тіопентал 0,28 68—72
Вплив маси тіла на кінетику лікарських засобів У виснажених хворих - прискорення елімінації, тому доцільно на 1/3 підвищувати дозу В осіб з надмірною масою тіла - затримка ліпідорозчинних препаратів в організмі Цим категоріям пацієнтів доцільно коригувати дози з розрахунку на “ідеальну” масу тіла: для чоловіків ІМТ = 50 + [(Н - 150) : 2,5] для жінок ІМТ = 45 + [(Н - 150) : 2,5] де Н - ріст у см При нормальній масі тіла дозу розраховують на кг маси тіла пацієнта
Вплив статі на кінетику лікарських засобів Фактори: а) серед чоловіків більше тих, що курять та вживають алкоголь, багато жінок використовують контрацептиви; б) маса тіла чоловіків, як правило, більша, ніж у жінок, що призводить до вищих рівнів препаратів при застосуванні однаових доз (ампіцилін, доксициклін, рифампіцин); в) у жінок, як правило, вищий відносний вміст жирової тканини, тому ліпофільні ЛЗ будуть мати більший об'єм розподілу і меншу концентрацію в крові (цефрадин, цефуроксим).
Ферментопатії, які призводять до спотворення реакції на лікарські засоби (вплив генетичних факторів) Недостатність глюкозо-6-фосфатдегідрогенази (Г-6-ФД) еритроцитів (понад 200 млн людей): гемоліз при прийомі саліцилатів, нітрофуранів, сульфаніламідів, аскорбінової кислоти, нітратів, левоміцетину Недостатність ацетилтрансферази: порушення інактивації ізоніазиду, сульфаніламідів, новокаїнаміду Недостатність глюкуронілтрансферази (синдроми Криглера-Наджара, Жильбера-Мейленграхта): протипоказане застосування стрептоміцину, левоміцетину, прогестерону Недостатність каталази: не утворюється піна при нанесенні Н2О2 на тканини: можуть виникати опіки Недостатність бутирилхолінестерази: дія міорелаксанту дитиліну подовжується (години замість 2-5 хв) Атипово висока активність алкогольдегідрогенази Недостатність оксидаз мікросом печінки: порушення метаболізму кумаринів з розвитком кровотеч
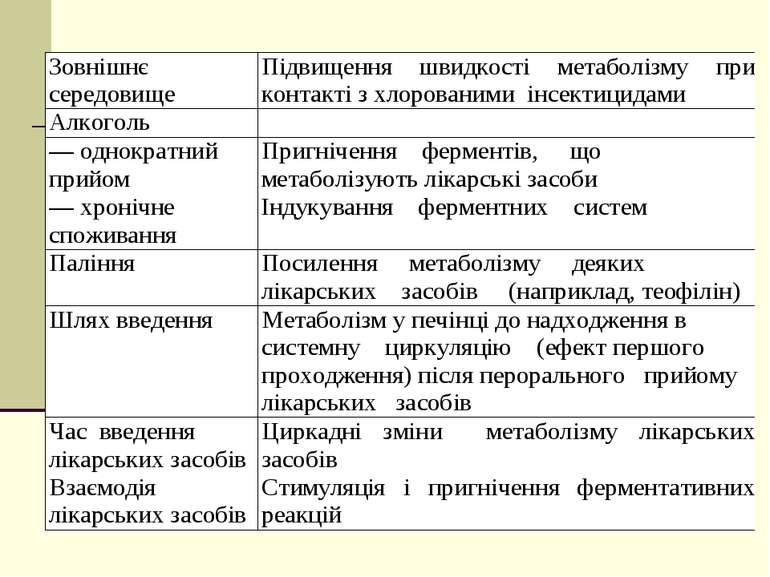
Вплив куріння і харчування на метаболізм лікарських засобів Куріння приводить до індукції печінкових ферментів, що метаболізують ЛЗ. Загальний кліренс теофіліну майже удвічі вищий у курящих, ніж у некурящих, що вимагає індивідуального дозування для оптимального ліківування астми. Більш швидку елімінацію в курящих людей відзначали для фенацетину, антипірину і ряду інших ліків, що в організмі людей піддаються інтенсивному окисному метаболізму. Їжа може впливати на кінетику лікарських препаратів не тільки на етапі їхнього всмоктування в ШКТ. Швидкість окисного метаболізму ліків залежить від співвідношення в дієті білків і вуглеводів: це було продемонстровано на прикладі антипірину і теофіліну. Дієта з високим вмістом у їжі вуглеводів веде до зниження швидкості метаболізму препаратів, а при високому вмісті білків швидкість біотрансформації ліків збільшується. У вегетаріанців швидкість метаболізму ліків знижена.
Вплив алкоголю на метаболізм лікарських засобів Однократний прийом: пригнічення метаболізму -підсилює гіпертензивні ефекти симпатоміметиків (ефедрину, норадреналіну) і вазопресину; різко сповільнює інактивацію препаратів оксикумаринового ряду, сприяючи виникненню носових і інших кровотеч; сповільнюється метаболізація сечогінних засобів, що підсилює їх діуретічний і гіпотензивний ефекти; підвищує гіпоглікемічну дію інсуліну і різко підсилює токсичність оральних протидіабетічних засобів, похідних сульфонілсечовини. При поєднаному прийомі спирту етилового і бутаміду, хлорпропаміду чи цикламіду розвивається тетурамоподібний ефект; посилення болезаспокійливої дії ненаркотичних анальгетиків - амідопирину, анальгіну, бутадіону і трибузону.
Частий прийом: присорення метаболізму ЛЗ коротшає протизгортальний ефект непрямих антикоагулянтів; прискорюється метаболізація (інактивація) стероїдних гормонів і їхніх препаратів; у питущих жінок гормональні контрацептиви неефективні; знижується активність пероральних протидіабетичних засобів; звичайні дози антибіотиків групи рифампіцину не створюють терапевтичної концентрації в крові питущих людей. У термінальних фазах хронічного алкоголізму, коли в хворих розвиваються алкогольні ураження печінки, аж до цирозу, активність ферментів гепатоцитів знову різко падає.
Вплив медикаментів на метаболізм лікарських засобів І група – індуктори мікросомних ферментів: снодійні засоби (фенобарбітал і інші барбітурати, хлоралгідрат), транквілізатори (діазепам, хлордіазепоксид, мепробамат), протисудомні (карбамазепін, фенітоїн, гексамідин), протизапальні (фенілбутазон), антигістамінні (димедрол, супрастин), пероральні протидіабетичні засоби, стероїдні гормони, деякі антибіотики (рифампіцин, гризеофульвін ізоніазид), діуретики (верошпірон), а також нікотинамід, кордіамін, омепразол, ритонавір, флумецинол (зиксорін). У невеликих дозах деякі ЛЗ (фенобарбітал, фенілбутазон, нітрати) можуть стимулювати власний метаболізм (автоіндукція)
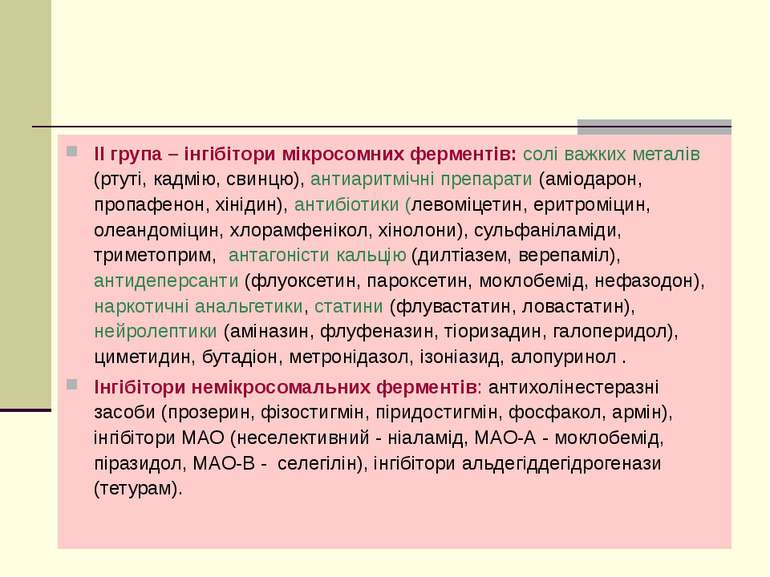
ІІ група – інгібітори мікросомних ферментів: солі важких металів (ртуті, кадмію, свинцю), антиаритмічні препарати (аміодарон, пропафенон, хінідин), антибіотики (левоміцетин, еритроміцин, олеандоміцин, хлорамфенікол, хінолони), сульфаніламіди, триметоприм, антагоністи кальцію (дилтіазем, верепаміл), антидеперсанти (флуоксетин, пароксетин, моклобемід, нефазодон), наркотичні анальгетики, статини (флувастатин, ловастатин), нейролептики (аміназин, флуфеназин, тіоризадин, галоперидол), циметидин, бутадіон, метронідазол, ізоніазид, алопуринол . Інгібітори немікросомальних ферментів: антихолінестеразні засоби (прозерин, фізостигмін, піридостигмін, фосфакол, армін), інгібітори МАО (неселективний - ніаламід, МАО-А - моклобемід, піразидол, МАО-В - селегілін), інгібітори альдегіддегідрогенази (тетурам).
ВПЛИВ БІОЛОГІЧНИХ РИТМІВ Погодинні, добові (циркадні), місячні, річні Їх порушення - ДЕСИНХРОНОЗИ Призначення ГКС між 6-8 год ранку Вночі максимальна чутливість бронхів до гістаміну та ацетилхоліну, тому пролонговані форми теофіліну доцільно призначати звечора Гіпертензивні кризи частіше розвиваються між 16-24 год Максимальна діуретична дія при прийомі сечогінних препаратів спостерігається зранку (до 10 год) Токсичність галоперидолу протягом доби відрізняється у 5 разів
Схожі презентації
Категорії















![Дехлорування ССl4 [CCl·3] CHCl3 Чотирихлористий вуглець Дехлорування ССl4 [CCl·3] CHCl3 Чотирихлористий вуглець](https://svitppt.com.ua/images/20/19274/770/img23.jpg)






































![Дехлорування ССl4 [CCl·3] CHCl3 Чотирихлористий вуглець Дехлорування ССl4 [CCl·3] CHCl3 Чотирихлористий вуглець](https://svitppt.com.ua/images/20/19274/210/img23.jpg)