Презентація на тему:
Медико–генетичне консультування
Завантажити презентацію
Медико–генетичне консультування
Завантажити презентаціюПрезентація по слайдам:
Питання теми: Медико-генетичні аспекти сім'ї. Медико-генетичне консультування. Мета та завдання МГК; Визначення ступеня генетичного ризику; Оцінка тяжкості медичних та соціальних наслідків даної аномалії. Перспектива застосування та ефективність методів пренатальної діагностики. Пренатальна діагностика спадкової патології. Скринінг-програми новонароджених для виявлення спадкових порушень обміну речовин. Перспективи генотерапії.
Медико-генетичне консультування (МГК) –– це один із видів спеціалізованої допомоги населенню, родинам, яка направлена на попередження народження дітей зі спадковою патологією.
Основні завдання медико-генетичного консультування: а) встановлення точного діагнозу спадкового захворювання; б) визначення типу спадкового захворювання в даній сім'ї; в) розрахунок ризику повторення хвороби в сім'ї; г) визначення найбільш ефективного способу профілактики; д) пояснення що звернулося сенсу зібраної і проаналізованої інформації, медико-генетичного прогнозу і методів профілактики.
Медико-генетична допомога населенню України виявляється фахівцями міжрайонних медико-генетичних кабінетів (ММГК), обласних медико-генетичних кабінетів (ОМГК), міжобласних медико-генетичних центрів (ММГЦ), Українського наукового центру медичної генетики, а також клінічних НДІ МЗ України і АН України, медінститутів, інститутів удосконалення лікарів.
Міжобласні медико-генетичні центри (ММГЦ) надають спеціалізовану допомогу населенню цілого регіону в діагностиці, профілактиці і лікуванні хворих із спадковими і природженими захворюваннями. Окрім генетиків-педіатрів і акушеров-гинекологои, в штат ММГЦ входять і інші фахівці, що пройшли спеціальну підготовку по медичній генетиці (ендокринолог, невропатолог).
ММГЦ мають: цитогенетичну і біохімічну лабораторії, УЗИ, лабораторію ДНК-діагностики. ММГЦ має широкі можливості всестороннього обстеження хворого і встановлення діагнозу, вибір тактики лікувальних і профілактичних заходів
ММГЦ організує пренатальну діагностику в регіоні, масовий скринінг спадкових захворювань. Є спеціалізовані центри діагностики і лікування для найбільш поширених спадкових захворювань (фенілкетонурії, муковісцидозу, гемофілії, м'язової дистрофії).
Розвиток МГК пов’язують з S.C. Read (1947р.), який сформував основні задачі МГК. Раніше С.Н. Давиденков (1934р.) проводив консультування хворих, родин із спадковими порушеннями нервової системи.
Етапи МГ консультування: На першому етапі консультування проводиться вивчення анамнезу хвороби, складання родоводу і уточнення клінічного діагнозу.
На другому етапі консультування лікар-генетик може прогнозувати вірогідність народження хворої дитини на основі встановлення типу успадкування патології в даній сім'ї. На третьому етапі генетичного консультування робиться офіційний висновок з рекомендаціями, в т.ч. про ступінь ризику для потомства.
На четвертому етапі лікар-генетик рекомендує необхідні заходи (через 3-6 місяців після встановлення діагнозу). Висновки лікаря-генетика повинні бути об'єктивними, оскільки необґрунтовані рекомендації можуть обернутися важкою психологічною травмою після народження хворої дитини.
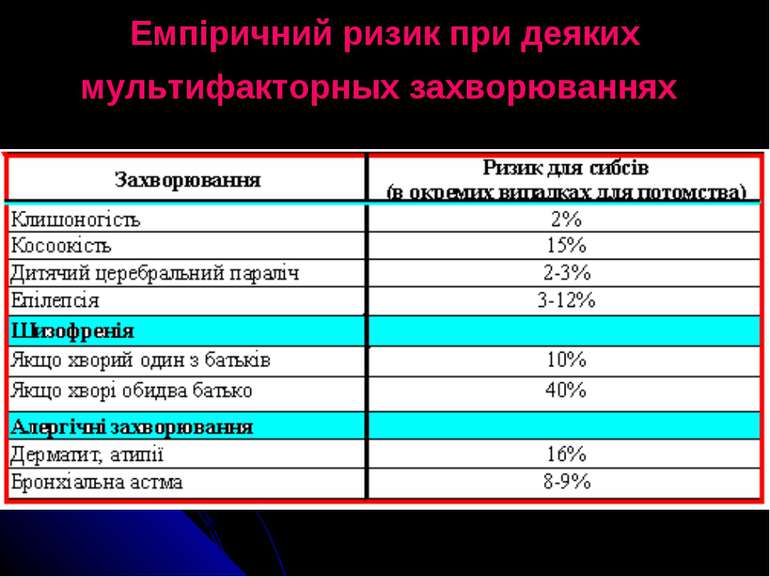
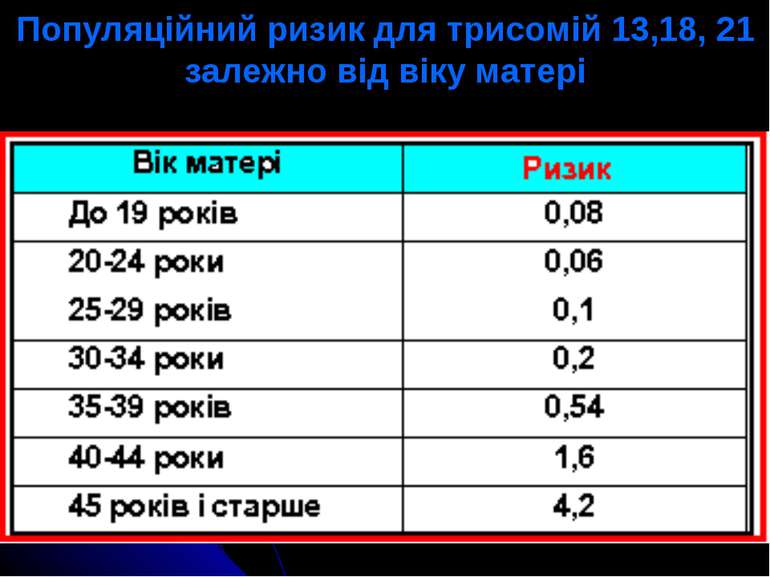
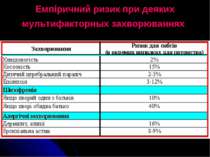
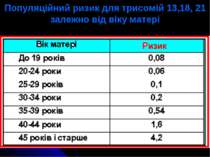
Складання генетичного прогнозу включає три етапи: Визначення ступеня генетичного ризику. Генетичний ризик –– специфічна ймовірність (від 0 до 1,0) появи певної аномалії у пробанда або його родичів. Генетичний ризик може бути загальнопопуляційним (3–5%) та специфічним (0–100%).
Специфічний ризик може бути: дуже низький – до 3% (0-3%); низький (3–5%); підвищений (до 10%); середній (до 20%); високий (більше 20%).
Ступінь генетичного ризику залежить від типу успадкування ознаки, спорідненості особин у шлюбі, наявності у батьків транслокацій.
Оцінка тяжкості медичних та соціальних наслідків даної аномалії. Ступінь генетичного ризику іноді не співпадає зі ступенем патології. Наприклад, А–Д полідактилія передається з ймовірністю 50%, але можлива корегуюча операція, після якої хворий може вести нормальний спосіб життя. Ризик менінгомієлоцеле для сибсів становить 3–4%, але наслідки хірургічної операції не завжди позитивні, часто після операцій можливий парапарез нижніх кінцівок, розумова відсталість. Ступінь медичних та соціальних наслідків у другому випадку тяжка.
3) Перспектива застосування та ефективність методів пренатальної діагностики. Застосування методів пренатальної діагностики дозволяє планувати дітонародження в родинах високого ризику, попередити народження дітей з природженою патологією. Зміст роботи генетичної консультації визначається її кінцевою метою, тобто встановленням ступеня генетичного ризику в обстежуваній родині, і роз'ясненням у доступній формі змісту медико-генетичного висновку тим, хто звернувся.
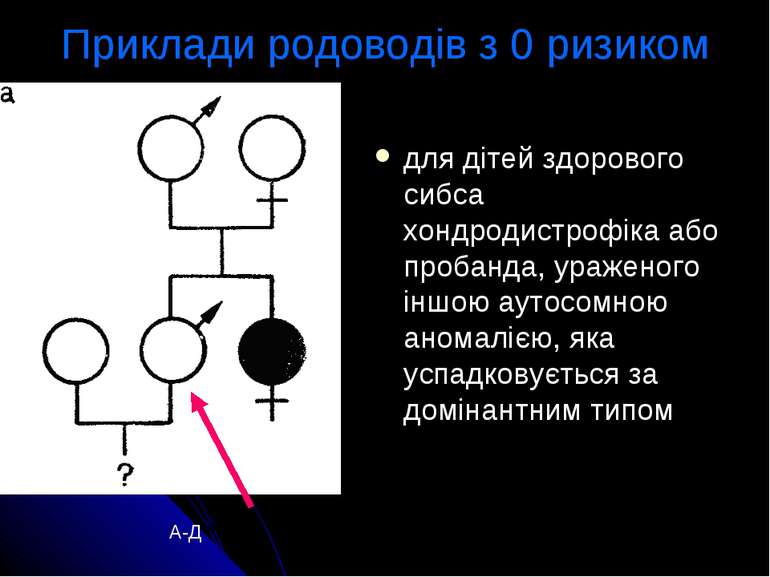
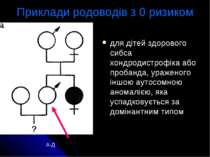
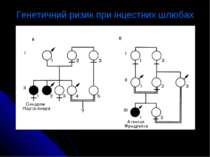
Приклади родоводів з 0 ризиком для дітей здорового сибса хондродистрофіка або пробанда, ураженого іншою аутосомною аномалією, яка успадковується за домінантним типом А-Д
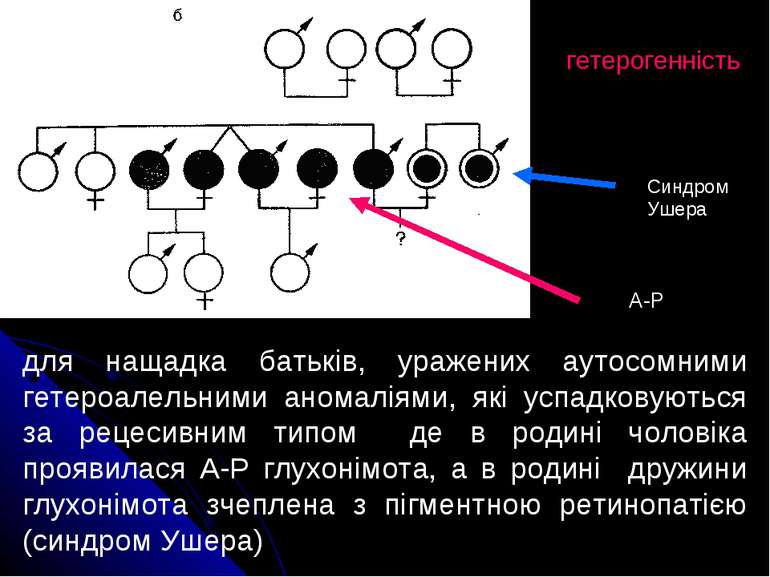
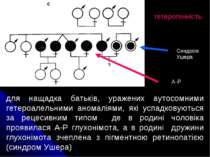
гетерогенність для нащадка батьків, уражених аутосомними гетероалельними аномаліями, які успадковуються за рецесивним типом де в родині чоловіка проявилася А-Р глухонімота, а в родині дружини глухонімота зчеплена з пігментною ретинопатією (синдром Ушера) А-Р Синдром Ушера
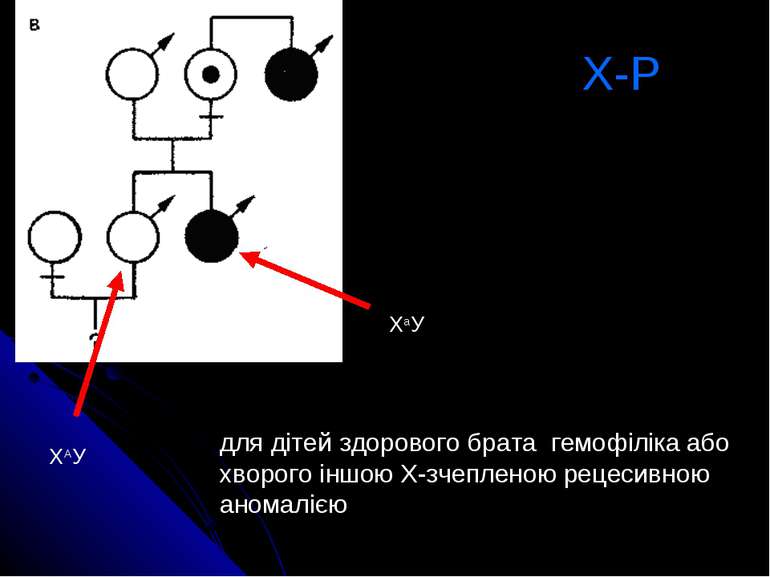
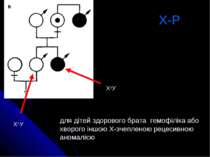
Х-Р для дітей здорового брата гемофіліка або хворого іншою Х-зчепленою рецесивною аномалією ХАУ ХаУ
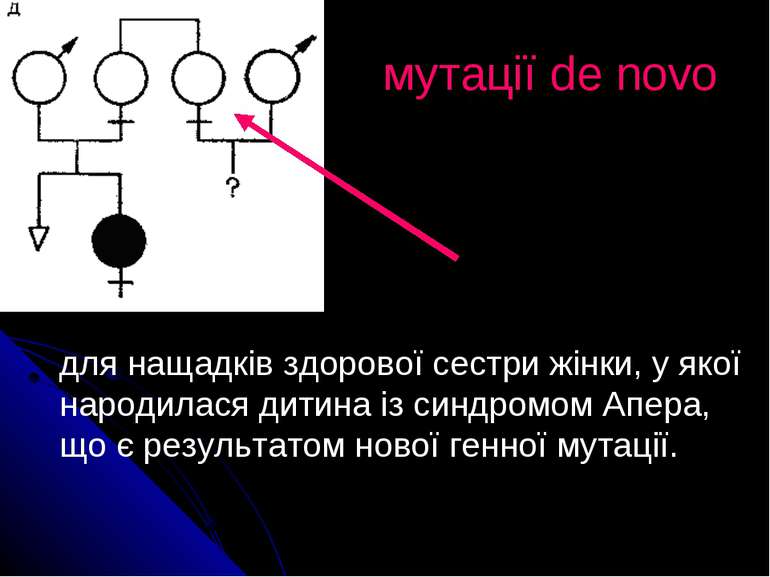
мутації de novo для нащадків здорової сестри жінки, у якої народилася дитина із синдромом Апера, що є результатом нової генної мутації.
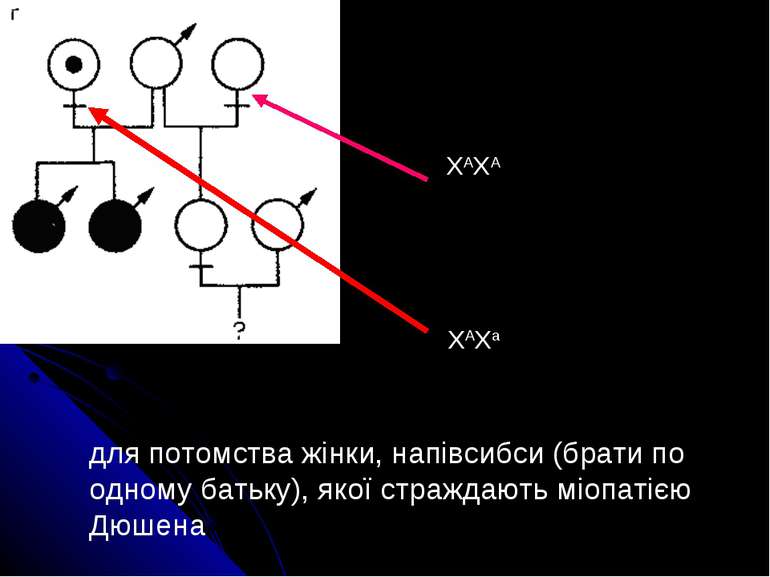
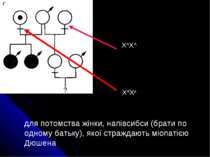
для потомства жінки, напівсибси (брати по одному батьку), якої страждають міопатією Дюшена ХАХа ХАХА
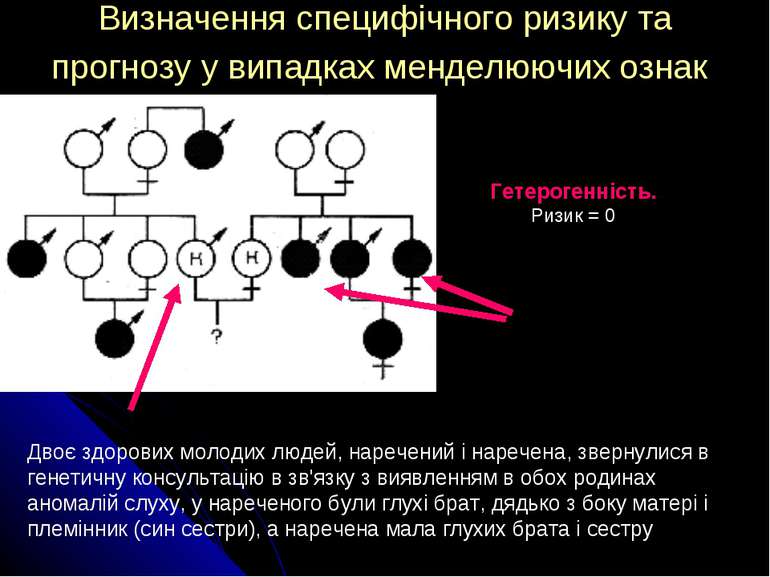
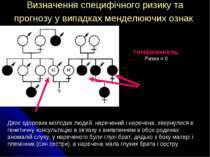
Визначення специфічного ризику та прогнозу у випадках менделюючих ознак Двоє здорових молодих людей, наречений і наречена, звернулися в генетичну консультацію в зв'язку з виявленням в обох родинах аномалій слуху, у нареченого були глухі брат, дядько з боку матері і племінник (син сестри), а наречена мала глухих брата і сестру Гетерогенність. Ризик = 0
Фенотипово здорова жінка (пробанд), батько, дядько і сестра якої страждають недосконалим остеогенезом, цікавилася генетичним прогнозом для своїх дітей. У пробанда знайшли лише блакить склер. Пробанд не мала переломів, мала гарний слух. Експресивність гена в неї знижена ~ 80%. Ймовірність того, що вона є носієм патологічних генів, які у неї маніфестувалися тільки блакиттю склер, складає 80%, а ймовірність, що її діти можуть бути уражені остеопорозом, складає 4/5 х 1/2=4/10, тобто 40%. Знижена експресивність
Зчеплення генів Вагітна жінка звернулася в консультацію, 2 її брати страждали ядерною катарактою і їхній дядько з боку матері, вона просила визначити стать свого плоду. Аномалія зчеплена зХ-зчеплена рецесивна, а патологічний ген знаходиться в тісному зв'язку з геном групи крові Xg. Обоє уражених брати мають генотип Xg+, тоді як пробанд мала генотип Xg-, як і її батько. Генотип її матері Xg+Xg-, причому відомо, що в родині ген ядерної катаракти локалізується на Х-хромосомі разом з геном групи крові Xg+. Жінка - пробанд не одержала цю хромосому від матері (зв'язок тісний, 1% кросинговеру). Не треба рекомендувати вагітній жінці пренатальне визначення статі плоду.
При плануванні вагітності ступень генетичного ризику не завжди вирішальний фактор для родини. На прийняття позитивного рішення впливають наступні фактори: 1) можливості наступної медичної корекції даного дефекту або його часткового виправлення; 2) дефект (аномалія) не обмежує нормальний спосіб життя хворого; 3) пізня маніфестація дефекту; 4) відсутність дітей у родині; 5) перинатальна летальність розглянутого дефекту.
Фактори, що негативно впливають на рішення родини: 1) відсутність або обмеженість можливостей проведення пренатальної діагностики; 2) психічне захворювання пробанда і його присутність у родині; 3) тривале проживання хворого в родині, що накладає значні соціальні обмеження; 4) наявність здорових живих дітей в родині.
Пренатальна діагностика спадкової патології Розробка нових методів діагностики різних спадкових хвороб дозволила вивчення організму в пренатальний період з метою ранньої діагностики та попередження спадкової патології, особливо з тяжкими вадами розвитку.
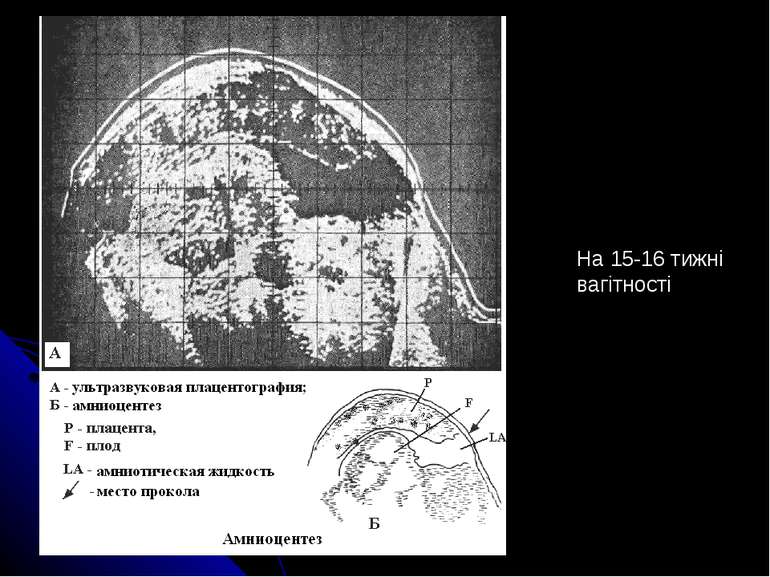
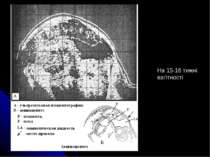
Для одержання необхідного для аналізу матеріалу проводять амніоцентез (див. кодограму), на 15 – 16 тижнях вагітності беруть амніотичну рідину, яка має клітини плоду та містить продукти його життєдіяльності. Одержаний матеріал досліджують різними методами: біохімічним; цитогенетичним; молекулярно–генетичними (ДНК – зонди); імунологічним.
Пренатальна діагностика призначається в таких випадках: при наявності в родинах дітей з природженими вадами розвитку; з рецесивними моногенними хворобами; при наявності хромосомних транслокацій у батьків; при наявності у одного із батьків домінантного захворювання; при віці матері більш як 35 років; при викиднях, які, можливо, пов’язані з несумісністю плода і матері за еритроцитарними антигенами (резус-конфлікт, конфлікт за системою АВО та ін.).
Ультразвукове дослідження (ехографія). проводиться на 14-20 тижні вагітності. визначають величину плоду, аномалии головки, хребта, концівок, вади развитку серця. Надійні в диагностиці вад развитку ЦНС (аненцефалія, мікроцефалія, спинномозкові вади).
Фетоскопія Метод візуального спостереження плоду в порожнині матки через еластичний зонд, оснащений оптичною системою. За допомогою фетоскопа можно подивитися частини плоду, сфотографувати його, провести біопсію щкіри плоду та взяти у нього кров з сосун пуповини. ризик визвати порушення вагітності вищий, ніж при амніоцентезі.
Метод біопсії хоріона дає можливість дислідити біологичні зразки в 1-ом триместрі вагітності.
Перспективи гемотерапії. На 2000 рік завершена програма з встановлення нуклеотидної послідовності ДНК геному людини, яка визначає будову генетичного апарату індивідума. Міжнародний проект "Генетика людини" стартував у 1990 році, а у 2000 році керівник проекту Ф. Коллінс сповістив, що робота над проектом завершена.
Ця програма в основному була спрямована не лише для розуміння роботи генетичного апарату, а в першу чергу, для пошуку генів, продукти яких могли б бути використані у лікуванні різних захворювань. Вона надає шанс для створення медицини, яка базуватиметься на виправленні дефектів, що є в генетичному апараті.
Прогнозується, що впродовж одного–двох десятиліть генотерапія за допомогою вакцин, створених генно–інженерними методами покінчить з такими невиліковними хворобами, як діабет, бронхіальна астма, рак, хвороба Альцгеймера.
Схожі презентації
Категорії