Презентація на тему:
Гігієнічні аспекти протирадіаційного захисту в медичних закладах і його контроль
Завантажити презентацію
Гігієнічні аспекти протирадіаційного захисту в медичних закладах і його контроль
Завантажити презентаціюПрезентація по слайдам:
ЛЕКЦІЯ на тему: “Гігієнічні аспекти протирадіаційного захисту в медичних закладах і його контроль ”
ПЛАН ЛЕКЦІЇ 1. Основні фактори, що обумовлюють дію іонізуючого випромінювання на організм людини. 2. Джерела іонізуючого випромінювання. 3. Використання радіонуклідів у медицині. 4. Використання іонізуючого випромінювання в різних видах народного господарства. 5. Захист під час рентгенодіагностичних досліджень. 6. Дози опромінення населення промислово розвинених країн. 7. Профілактика променевих уражень. 8. Допустимі дози опромінення. 9. медичні протипоказання. 10. Заключна частина.
АЕС потужністю 1 млн кВт за рік створює приблизно 1 т відходів. Аналогічної потужності вугільна ТЕС за рік створює 50 тис. т золи, десятки тисяч тонн сірчаного газу, оксиду вуглецю, багато інших шкідливих для організму людини речовин. За нормального режиму експлуатації ядерних реакторів у газорозподільних викидах АЕС є радіоактивні речовини (інертні радіоактивні гази: криптон-85, ксенон-138 та ін, бета-і гамма-аерозолі, йод-131, цезій-132, стронщй-90, кобальт- 60 та ін.). Сумарний річний вихід радіоактивних речовин АЕС може досягати 18—20 х 104 Бк (4,8—5,4 х 104 Кі). Однак АЕС, яка нормально експлуатується, являє собою досить безпечний для персоналу і довкілля об'єкт.
За нормального режиму експлуатації ядерних реакторів у газорозподільних викидах АЕС є інертні радіоактивні гази: криптон-85, ксенон-138 та ін, бета - і гамма-аерозолі, йод-131, цезій-132, стронщй-90, кобальт- 60 та ін. радіоактивні речовини. Сумарний річний вихід радіоактивних речовин АЕС може досягати 18—20 х 104 Бк (4,8—5,4 х 104 Кі). Однак АЕС, яка нормально експлуатується, являє собою досить безпечний для персоналу і довкілля об'єкт.
Широко використовують іонізуюче випромінювання в промисловому і сільськогосподарському виробництві, харчовій промисловості з метою контролю технологічних процесів, вивчення фільтраційних процесів, синтезу нових речовин, для дефектоскопії, автоматичної сигналізації, для радіаційної стерилізації і знезаражування тощо
У медицині радіонукліди використовують для вивчення різних процесів життєдіяльності організму в нормі й за наявності патології з метою діагностики для лікування хворих.
Основні фактори, що обумовлюють дію іонізуючого випромінювання на організм людини 1. Поглинута доза опромінення. 2. Вид опромінення. 3. Тривалість і дробність опромінення. 4. Обєм опромінених тканин. 5. Радіочутливість і функціональне значення опромінених органів. 6. Спосіб опромінення (зовнішнє, внутрішнє). 7. Індивідуальні особливості організму, що характеризують його радіочутливість (стать, вік, стан здоровя, функціональний стан організму в момент опромінення тощо). 8. Умови зовнішнього середовища (неблагоприємні мікрокліматичні умови, перепади тиску, умови харчування тощо).
З метою рентгенодіагностики використовують понад 150 видів досліджень: Ангіографію, коронарографію, комп'ютерну томографію, електрорентгенографію, мамографію, а також уронефрологічні, пульмонологічні, гастроентерологічні дослідження та багато інших. Опромінення (рентгенівське, генероване лінійними та циклічними прискорювачами, гамма-випромінювачами та іншими джерелами) широко використовується, як метод лікування онкологічних і деяких інших захворювань.
Залежно від конструктивно-технологічних особливостей апаратури, характеру, локалізації і методики обстеження, значення отримуваних індивідуальних доз опромінення під час діагностичних рентгенологічних досліджень дози опромінення коливаються від 0,01 до 40 рад і більше, у середньому 50—70 мрад/рік (0,05—0,07 Р). У формуванні цієї дози : рентгеноскопічні дослідження становлять 57 %, рентгенографічні —10%, флюорографічні — 33 %. Середня ефективна доза на 1 людину становить 100—150 мрад (10—15 мкЗв). Середньомісячна доза опромінення лікарів-рентгенологів орієнтовно становить 2,5—5 мрад, середньорічна — 2,5—3 рад, для ренггенлаборантів відповідно 2,0—2,5 мрад до 3 рад. Опромінення рук у них може бути у 8—10 разів більшим.
ОСНОВИ ПРОФІЛАКТИКИ ПРОМЕНЕВИХ УРАЖЕНЬ Науковим підґрунтям здійснення відповідних профілактичних заходів є гігієнічні регламенти (нормативи) допустимих рівнів опромінення населення в цілому і окремих його груп. На думку Комітету експертів ВООЗ, рівень радіаційного впливу повинен бути настільки низьким, щоб його можна було враховувати на фоні інших повсякденних техногенних і побутових несприятливих умов і чинників життя сучасної людини
Особливого захисту під час рентгенодіагностичних досліджень потребує нижня ділянка черевної порожнини (зона розміщення статевих органів) оскільки навіть під час дослідження інших органів доза опромінення гонад може бути досить значною. Так, у разі однократної рентгеноскопії грудної клітки ця доза становить у чоловіків 0,5—20 мрад, стравоходу-шлунка — 40—100 мрад, у разі іригоскопії може досягати 3250 мрад, а у жінок — 19 000 мрад (190 м3в).
Діагностичні дослідження з використанням радіонуклідів зумовлюють значно меншу поглинену дозу, ніж рентгенодіагностичні. Під час функціонально-діагностичного радіонуклідного (йод-131) дослідження щитоподібної залози доза опромінення становить 20—30 мрад, за функціонального дослідження нирок — 0,14 мрад. В окремих дослідженнях (радіонуклідна сканографія внутрішніх органів) ці дози можуть сягати 1—2 рад, проте і у цьому випадку вони значно нижчі порівняно з рентгенологічним дослідженням.
Певний (відносно невеликий) внесок у сумарну дозу надфонового опромінення роблять телевізійні приймачі. За гігієнічними нормативами, на відстані 5 см від дисплея кольорового телевізора потужність дози не повинна перевищувати 0,5 мР/год, від дисплея чорно-білого зображення — 0,05м Р/год. Більшість сучасних телевізорів відповідають цій вимозі.
Допустимі рівні радіаційного опромінення населення в Україні регламентуються Нормами радіаційної безпеки України (НРБУ-97), затверджених наказом МОЗ України № 208 від 14. 07. 97 р. і введенних в дію з 01. 01. 98 р. Ці норми включають систему принципів, критеріїв, нормативів та правил, виконання яких є обов'язковою нормою в політиці держави щодо забезпечення протирадіаційного захисту людини і радіаційної безпеки.
НРБУ-97 є основним державним документом, що встановлює систему радіаційно-гігієнічних регламентів для забезпечення прийнятих рівнів опромінення як для окремої людини, так і для суспільства в цілому. Ці регламенти спрямовані на запобігання виникненню детерміністичних (нестохастичних) ефектів у осіб, що зазнали опромінення, і обмеження на прийнятому рівні ймовірності виникнення стохастичних ефектів. НРБУ-97 регламентують вимоги протирадіаційного захисту в умовах практичної діяльності в разі нормальної експлуатації індустріальних та медичних джерел іонізуючого випромінювання, аварійного опромінення населення, а також хронічного опромінювання за рахунок техногенно-підсилених джерел природного походження.
НРБУ-97 включають чотири групи радіаційно-гігієнічних регламентованих величин. Перша група — регламенти опромінення персоналу та населення на прийнятному для індивідуума й суспільства рівні, а також підтримання радіаційно-прийнятного стану навколишнього середовища та дотримання безпечних технологій радіаційно-ядерних об'єктів. До цієї групи входять: ліміти доз (ЛД), допустимі рівні (ДР), контрольні рівні (КР). Друга група — регламенти, що мають за мету обмеження опромінення людини від медичних джерел (рекомендовані рівні — РР). Третя група — регламенти щодо відверненої внаслідок втручання дози опромінення населення в умовах радіаційної аварії: рівні втручання і рівні дії (РВ і РД). Четверта група — регламенти щодо відверненої внаслідок втручання дози опромінення населення від техногенно-підсилених джерел природного походження. Це також рівні втручання і рівні дії (РВ і РД).
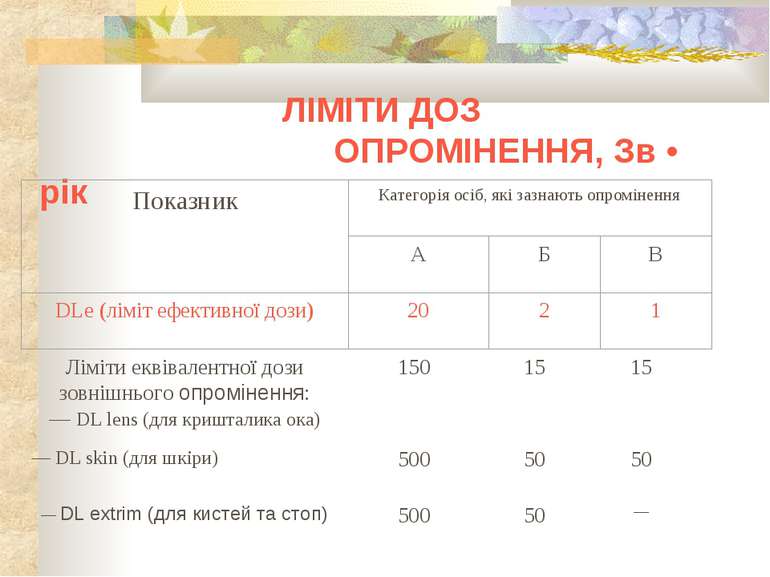
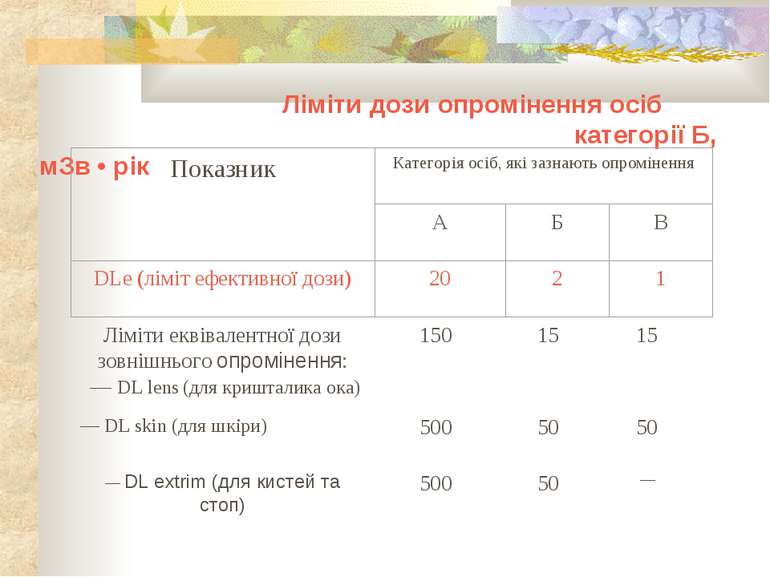
Нормами радіаційної безпеки встановлюються три категорії осіб, які зазнають опромінювання: Категорія А (персонал) — особи, що постійно чи тимчасово працюють безпосередньо з джерелами іонізуючих випромінювань. Категорія Б (персонал) — особи, які безпосередньо не зайняті роботою з джерелами іонізуючих випромінювань, але у зв'язку з розташуванням робочих місць у приміщеннях та на промислових майданчиках об'єктів з радіаційно-ядерними технологіями можуть отримувати додаткове опромінення. Категорія В — усе населення.
Розподіл дози опромінення протягом календарного року не регламентується. Ліміт ефективної дози (DLe) вказаний в середньому за будь-які послідовні 5 років, але він не повинен перевищувати 50 м3в за окремий рік.
Для осіб категорії А регламентується: допустиме надходження (ДНа) радіонукліда через органи дихання, допустима концентрація (ДКа) радіонукліда в повітрі робочої зони, допустима щільність потоку частинок (ДЩПа), допустима потужність дози зовнішнього опромінення (ДПДа), допустиме радіоактивне забруднення (ДЗа) шкіри, спецодягу та робочих поверхонь.
Для осіб категорії Б регламентується: допустиме надходження (ДНб) радіонукліда через органи дихання, допустима концентрація (ДКб) радіонукліда в повітрі робочої зони, допустима щільність потоку частинок (ДЩПб), допустима потужність дози зовнішнього опромінення (ДПДб), допустиме радіоактивне забруднення (ДЗб) шкіри, спецодягу та робочих поверхонь.
Для осіб категорії В регламентується: допустиме надходження радіонукліда через органи дихання (ДНв ingal) і травлення (ДНв ingest), допустимі концентрації радіонукліда в повітрі (ДКв ingal) та питній воді (ДКв ingest), допустимі скид (ДС) і викид (ДВ) у довкілля.
ВИДИ ЗАХИСТУ ПЕРСОНАЛУ ПРИ РОБОТІ З ДЖЕРЕЛАМИ ІОНІЗУЮЧОГО ВИПРОМІНЮВАННЯ 1. Захист екрануванням (використання просвинцьованного одягу, екранів, покриття стін баритовою штукатуркою тощо). 2. Захист відстанню (використання маніпуляторів). 3. Захист дозою (контроль за одержаною дозою опромінення). 4. Захист часом (не перевищувати дози опромінення протягом робочого часу).
До роботи з джерелами іонізуючих випромінювань в установах України не дозволяється допускати осіб, які мають такі медичні протипоказання: . 1.Вміст гемоглобіну менше ніж 130 г/л у чоловіків і 120 г/л — у жінок. 2. Вміст лейкоцитів менше ніж 4,5х109 в 1 л, тромбоцитів менше ніж 180 000. 3. Облітеруючий ендартеріїт, хвороба Рейно, ангіоспазми периферичних судин. 4. Хвороби серця з недостатністю кровообігу 5. Гіпертонічна хвороба III ступеня (індивідуальний підхід). 6. Усі захворювання (у всіх стадіях) системи крові, у тому числі кровотворних органів. 7. Передпухлинні захворювання, схильні до переродження і рецидиву; новоутворення. 8. Доброякісні пухлини і захворювання, що перешкоджають туалету шкірних покривів (індивідуальний підхід) 9. Злоякісні новоутворення (після проведеного лікування) питання може вирішуватися індивідуально за відсутності абсолютних протипоказань. 10. Променева хвороба І—IV ступеня важкості або наявність стійких наслідків (за наявності променевої хвороби І ступеня важкості придатність визначається індивідуально). Всього 35 протипоказань.
Протипроменевий захист пацієнтів грунтується на таких засадах — опромінення має бути обгрунтованим і призначеним тільки лікарем для досягнення корисних діагностичних та терапевтичних ефектів, які неможливо отримати іншими методами діагностики й лікування (принцип виправданості), — колективні дози, що їх отримує населення за час проведення рентгенологічних та радіологічних процедур, повинні бути настільки низькими, наскільки це доцільно з урахуванням економічних та соціальних чинників (принцип оптимізації), — величина дози опромінення встановлюється тільки лікарем індивідуально для кожного пацієнта, виходячи з клінічних показань, і повинна враховувати необхідність запобігти виникненню детерміністичних ефектів у здорових тканинах та в організмі в цілому (принцип неперевищення).
Вимоги стосовно забезпечення радіаційної безпеки персоналу, а також щодо охорони навколишнього середовища від забруднення радіоактивними речовинами регламентуються "Основними санітарними правилами роботи з джерелами іонізуючого випромінювання в Україні" (ОСПУ-99). До таких робіт відносяться виробництво, оброблення, зберігання, транспортування та інші форми використання джерел іонізуючих випромінювань (ДІВ), перероблення, зберігання та знезараження радіоактивних відходів, науково-дослідна та практична діяльність різних радіологічних установ, закладів, лабораторій
Вимоги до розміщення і проектування об'єктів, призначених для роботи з джерелами іонізуючого випромінювання. Ділянки для будівництва відповідного об'єкта вибирають з урахуванням особливостей ситуаційного плану місцевості та рози вітрів. Ділянка має знаходитися з підвітряного боку щодо житлових і громадських будівель, зон відпочинку, спортивних споруд, дитячих і санаторно-оздоровчих закладів тощо. За необхідності (це визначається органами санепідемслужби спільно з засновником і проектною організацією) встановлюються санітарно-захисна зона і зона спостережень. Їх розміри визначають на підставі спеціальних розрахунків очікуваних доз опромінення та (або) допустимих радіоактивних викидів у навколишнє середовище, враховуючи можливі аварійні ситуації.
Розміри зон спостереження, як правило, повинні бути у 3—4 рази більшими, ніж розміри санітарно-захисної зони. У санітарно-захисній зоні не допускається розміщення житлових та громадських будівель, лікувально-профілактичних, дитячих, санаторних та інших оздоровчих закладів, об'єктів господарчо-питного водопостачання, а також промислових і допоміжних споруд, які не мають відношення до об'єкта, для якого встановлюється ця зона. Всі питання, пов'язані з проектуванням, будівництвом та введенням до експлуатації об'єктів, що використовуватимуть ДІВ і мають відношення до забезпечення радіаційної безпеки персоналу й населення, підлягають узгодженню з відповідними органами і службами санепіднагляду.
Схожі презентації
Категорії