Презентація на тему:
Диференційна діагностика і терапія гострих кишкових розладів у дітей
Завантажити презентацію
Диференційна діагностика і терапія гострих кишкових розладів у дітей
Завантажити презентаціюПрезентація по слайдам:
Диференційна діагностика і терапія гострих кишкових розладів у дітей ДОЦ. КАФЕДРИ ПЕДІАТРІЇ ФПО О.Р.БОЯРЧУК
Актуальність: ІІ місце в структурі захворюваності після ССЗ; Щорічно реєструється від 68 млн. до 275 млн. діарейних захворювань, Щодня від діареї гине 12 тис. дітей, 80 % яких – діти перших 2-х років життя. ГКІ - одна з основних причин інфекційної захворюваності і смертності дітей.
Етіологічна структура: Віруси – 60-80 %; Бактеріальні збудники – 20-30 %; Найпростіші – 3-5 %.
Механізми розвитку діарейного синдрому: Осмотичний – ушкодження епітелію ворсинок кишечника порушення синтезу дисахаридаз накопичення дисахаридів в просвіті кишки підвищення осмотичного тиску, який першкоджає всмоктуванню води. Секреторний – етеротоксини активація аденілатциклази синтез циклічних нуклеотидів стимуляція фосфоліпаз, які регулюють проникність клітинних мембран посилення секреції води і електролітів в порожнину кишечника. Ексудативний або запальний - запалення пошкодження клітинних мембран підвищення їх проникності посилення моторики
Класифікація діарей за патогенезом: Секреторні – симптоми гастроентериту, функціональні порушення епітелію шлунка та тонкої кишки; Інвазивні – розвиток запалення в слизовій тонкої і товстої кишки, колітичний синдром.
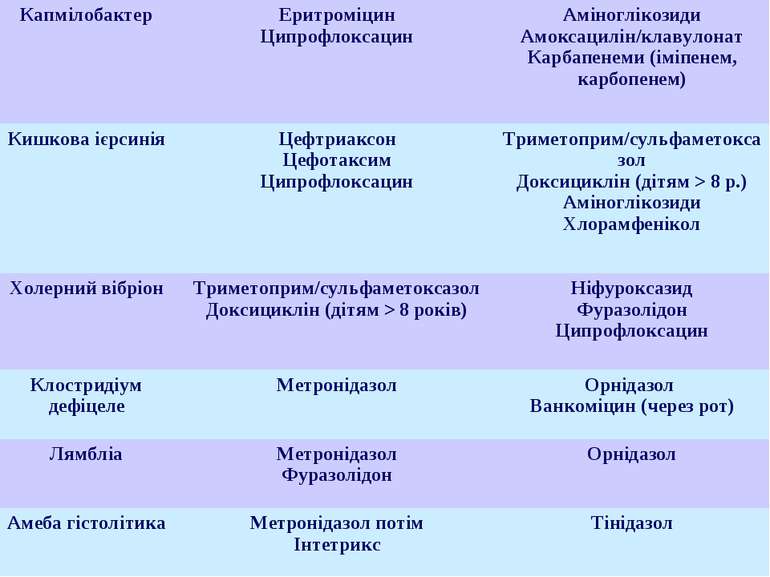
Збудники секреторних діарей Віруси Ротавіруси; Астровіруси; Аденовіруси; Каліцивіруси (Норфолк і Норфолкподібні); Ентеровіруси; Реовіруси; Бактерії Ешеріхії ентеропатогенні, ентеротоксигенні; Холерний вібріон; Кампілобактер; Клостридії. Найпростіші: Кріптоспоридії; Мікроспоридії; Балантидії; Ізоспори.
Збудники інвазивних діарей Шигели Сальмонели Ешеріхії ентероінвазивні та ентерогеморагічні Кампілобактерії Ієрсінії Клостридії Амеба гістолітика
Основні клінічні синдроми: Діарейний; Гастритичний (нудота, блювання, болі в епігастрії); Інтоксикаційний; Зневоднення.
Клініка інвазивних діарей гострий початок; підвищення температури тіла до 38-40 °С; симптоми інфекційного токсикозу, можливий розвиток токсичної енцефалопатії (порушення свідомості, судоми); блювота; переймоподібні болі в животі; тенезми чи еквіваленти тенезмів; спазмована сигмоподібна, ободова кишка; рідкі малокалові випорожнення, часто зеленого кольору; в випорожненнях домішки слизу, крові, рідко гною.
Клініка секреторних діарей гострий початок; підвищення температури тіла до 38-38,5 С чи вище; можливе блювання; постійні, ниючі болі в животі; рідкі, рясні випорожнення з домішками води і рештків неперевареної їжі; можливий катар верхніх дихальних шляхів при ГКІ вірусної етіології; у великому відсотку випадків розвивається токсикоз з ексикозом.
Клініка ротавірусної інфекції: Блювання – 80 % - 1-2 дні. Випорожнення рідке, водянисте, пінисте, слабко забарвлене, без патологічних домішок, з незначною кількістю слизу, з різким запахом. Чатота випорожнень 5-20 разів на добу. Імперативні позиви до дефекації – буркотіння, відходження газів, порскаючі випорожнення. Покращення після дефекації. Тривалість діареї 7-10 днів. Катаральні явища.
Клініка ешерихіозів: Випорожнення водянисті, яскраво жовтого кольору, невеликі домішки прозорого склоподібного слизу, інколи м.б. прожилки крові. Стійке, тривале блювання. Живіт здутий, чутливий при пальпації.
Сальмонельоз: Salmonella typhimurium Salmonella enteritidis Salmonella Heidelberg Salmonella panama Salmonella haifa Salmonella infantis Salmonella anatum
Клініка сальмонельозу: Поступове наростання симптомів інтоксикації і кишкових розладів; Випорожнення водянисті, з грудочками слизу та зелені малокалові – каламутний зелений слиз на фоні вологої плями на пелюшці. Гемоколіт – у 60 % н/н. У дітей раннього віку – септичні форми 50 % (виражена інтоксикація, значні гемодинамічні розлади, гепатолієнальний синдром; виявлення септичних вогнищ – на 3-7 день хвороби); Позакишкові форми хвороби у дітей раннього віку – пієлонефрит, цистит, параректальний абсцес, менінгіт, остеомієліт.
Клініка дизентерії: Лихоманка утримується 2-5 днів, інколи більше тижня; Виражені ознаки токсикозу з ураженням нервової та серцево-судинної систем; Болі в животі під час дефекації; Випорожнення у вигляді дизентерійного плювка; Спазмована, болюча сигмоподібна кишка.
Клініка холери: Випорожнення в перші години каловий характер – потім типу “рисового відвару”, при тяжких випадках – типу м‘ясних помиїв; Переймоподібні болі в животі; Швидкий розвиток зневоднення – протягом кількох годин, з розвитком судом; Зниження температури 35-36 °С, олігурія. У дітей частіше легкі та стерті форми; У дітей 1-го року – летальність 15-20 %; Часте нашарування інших КІ.
Діагностика: ЗАК; Посів калу на диз. групу і сальмонельоз; Бактеріальне і вірусологічне дослідження калу; Копрограма; Серологічні дослідження.
Лікування ГКІ: Дієтотерапія. Регідратація (оральна і парентеральна). Антибактеріальна терапія. Допоміжні засоби: - ентеросорбенти; - пробіотики.
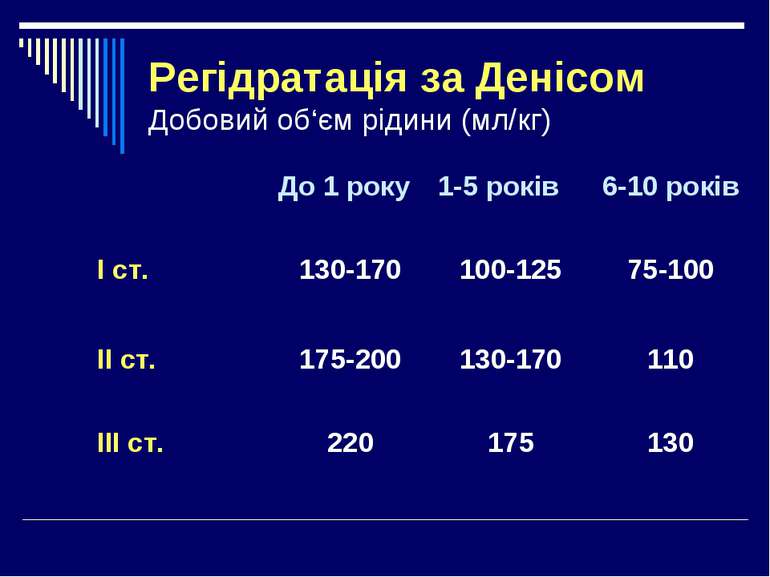
ФізіологічнІ потреби в рідині (Holiday Segar). + патологічні витрати –1% дегідратації = 10 мл/кг або 1 кг втрати маси = 1 літру
Оральна регідратація: Оптимальний склад розчинів натрій - 60 ммоль/л; калій - 20 ммоль/л; бікарбонати - 10 ммоль/л; глюкоза - 110 ммоль/л; осмолярність - 250 мосмоль/л
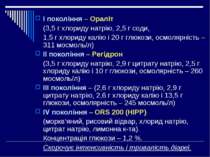
І покоління – Ораліт (3,5 г хлориду натрію, 2,5 г соди, 1,5 г хлориду калію і 20 г глюкози, осмолярність – 311 мосмоль/л) ІІ покоління – Регідрон (3,5 г хлориду натрію, 2,9 г цитрату натрію, 2,5 г хлориду калію і 10 г глюкози, осмолярність – 260 мосмоль/л) ІІІ покоління – (2,6 г хлориду натрію, 2,9 г цитрату натрію, 2,6 г хлориду калію і 13,5 г глюкози, осмолярність – 245 мосмоль/л) ІV покоління – ORS 200 (HIPP) (моркв‘яний, рисовий відвар, хлорид натрію, цитрат натрію, лимонна к-та). Концентрація глюкози – 1,2 %. Скорочує інтенсивність і тривалість діареї.
Склад: глюкоза, натрію хлорид, мальтодекстрин, калію цитрат, натрію цитрат, натуральний ароматизатор банан, підсолоджувач ацесульфам калію
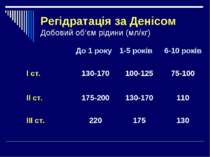
Етапи регідратації: І етап: об’єм рідини за перші 4-6 год. І ст. – 30-50 мл/кг або 1/3 добового об'єму, ІІ ст. – 60 - 100 мл/кг або 1/2 добового об’єму.
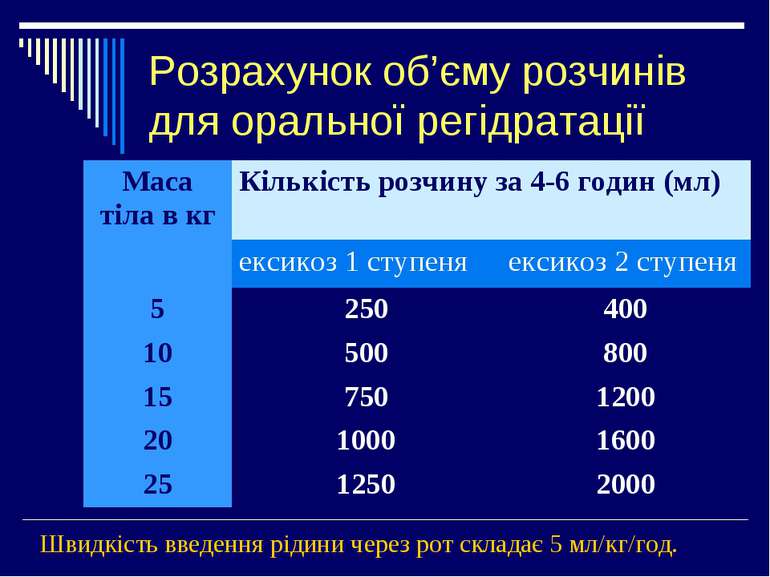
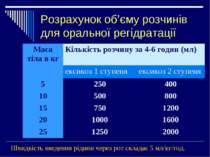
Розрахунок об’єму розчинів для оральної регідратації Швидкість введення рідини через рот складає 5 мл/кг/год. Маса тіла в кг Кількість розчину за 4-6 годин (мл) ексикоз 1 ступеня ексикоз 2 ступеня 5 250 400 10 500 800 15 750 1200 20 1000 1600 25 1250 2000
Критерії ефективності 1-го етапу: (оцінюється через 4 - 6 годин) зникнення спраги, поліпшення тургору тканин, зволоження слизових, збільшення діурезу, зникнення ознак порушення мікроциркуляції. Вибір подальшої тактики: ознак зневоднення немає - переходити до підтримуючої регідратаційної терапії (2-й етап). ознаки зневоднення зменшилися, але ще зберігаються - треба продовжувати давати розчин через рот протягом наступних 4-6 годин в попередньому об’ємі. ознаки зневоднення наростають – перехід на парентеральну регідратацію.
II етап - підтримуюча терапія, яка проводиться залежно від втрат рідини, що продовжуються, з блювотою і випорожненнями. Орієнтований обсяг розчину для підтримуючої регідратації: до 2 років - 50-100 мл, старше 2 років - 100-200 мл або 10 мл/кг маси глюкозо-сольового розчину після кожного випорожнення. Розчин для оральної регідратації можна чергувати з фруктовими чи овочевими відварами без цукру, чаєм, особливо зеленим. При блюванні після 10 – хвилинної паузи регідратаційну терапію продовжують. В умовах стаціонару при відмови дитини від пиття чи блюванні - зондова регідратація. Тонкий шлунковий зонд вводять через ніс (довжина зонда дорівнює відстані від вуха до носа + від носа до мечеподібного відростка). Зондову регідратацію можна проводити безперервно краплинно за допомогою системи для в/в введення, з макс. швидкістю 10 мл/хв.
ПАРЕНТЕРАЛЬНА РЕГІДРАТАЦІЯ Добову потребу в рідині та електролітах. Тип і ступінь дегідратації. Рівень дефіциту рідини. Поточні втрати рідини.
В/в введення протягом 4-8 год, при необхідності – повторне введення через 12год. Фізіологічна потреба в рідині : Новонароджені : 1-й день життя - 2 мл/кг/год; 2-й день життя - 3 мл/кг/ год; 3-й день життя - 4 мл/кг/ год; діти: масою до 10 кг - 40 мл/кг/год; масою від 10 до 20 кг - 40 мл/ год + 2 мл на кожний кг маси тіла понад 10 кг; масою більше 20 кг - 60 мл/ год + 1 мл на кожний кг маси тіла понад 20 кг.
Корекція дефіциту калію: Якщо лабораторний контроль не проводиться – К вводиться з розрахунку до фізіологічної потреби – 1-2 ммоль/кг/добу; В\в краплинно на 5 % р-ні глюкози; Концентрація калію хлориду в розчині не повинна перевищувати 0,3-0,5 % (макс. 6 мл 7,5 % КСl на 100 мл глюкози); 1 мл 7,5 % р-ну КСl містить 1 ммоль К. Дефіцит іону = (Іон норма – Іон хворого) х масу тіла х 0,3 (до 1 року) або 0,2 (після року і дорослих).
Співвідношення розчину глюкози та сольових розчинів Ізотонічна дегідратація – 2:1 Гіпертонічна дегідратація – 3:1 Гіпотонічна дегідратація – 1:1
Рекомендації ВООЗ щодо швидкості проведення інфузійної терапії на першому етапі регідратації розчином Рінгер-лактату або 0,9% хлориду натрію
АНТИБАКТЕРІЙНА ТЕРАПІЯ Показання до призначення при інвазивних діареях Тяжкі та середньотяжкі форми захворювання. Діти віком до 3 місяців, Діти з імунодефицітними станами, ВІЛ-інфіковані діти, діти, що знаходяться на імуносупресивній терапії (хімічна, променева), довготривалій кортикостероїдній терапії, Діти з гемолітичними анеміями, гемоглобінопатіями незалежно від віку дитини і тяжкості захворювання. Гемоколіт незалежно від віку дитини і тяжкості захворювання. Наявність вторинних бактерійних ускладнень у всіх вікових групах.
Показання до призначення антибактерійної терапії при секреторних діареях Діти із тяжкими та середньотяжкими формами віком до 6 місяців. Діти з імунодефіцитними станами, ВІЛ-інфіковані діти, діти, які знаходяться на імуносупресивній (хімічна, променева), довготривалій кортикостероїдній терапії, діти з гемолітичними анеміями, гемоглобінопатіями. Холера, паразитарні діареї незалежно від віку дитини і тяжкості захворювання. Наявність вторинних бактерійних ускладнень у всіх вікових групах.
Антибактерійна терапія не показана при ГКІ Хворим з легкими, стертими та середньотяжкими формами інфекцій, окрім тих, що перераховані вище. При бактерійному носійстві будь-якої етіології (транзиторне, постінфекційне). Хворим з дисфукцією шлунково-кишкового тракту, яка пов'язана з наслідками ГКІ (дисбіоз кишечника, лактазна недостатність, синдром целіакії, вторинна ферментопатія та інші).
ДІЄТОТЕРАПІЯ Зменшити добовий об’єм їжі на 1/2-1/3, у гострому періоді коліту - на 1/2-1/4. Збільшити кратність годувань до 8-10 разів на добу для грудних дітей, особливо при позивах на блювання. Поступове відновлення харчування. Низьколактозні суміші від 1-4 тижнів до 1,5-2 місяців. Введення у раціон продуктів багатих пектиновими речовинами (печене яблуко, банани, яблучне і моркв’яне пюре).
Пробіотики: Самостійні препарати етіотропної терапії -коли призначення а/б не показано; Домоміжні препарати при антибіотикотерапії. Пробіотики, які містять лакто-, біфідобактерії та пропіоновокислі бактерії. При інвазивних діареях на тлі а/б терапії застосовують самоелемінуючі пробіотики (містять сахароміцети) чи пробіотики, що містять лактобактерії - стійкі чи помірно стійкі до дії а/б. Курс 5-10 днів.
Ентеросорбенти Перевага – “білі”, алюмосилікатні ентеросорбенти. По активності перевершують багато інших ентеросорбентів і є безпечними в дитячому віці.
Препарати цинку Зменшують втрату рідини організмом та загальну тривалість діареї. Дітям віком до 6 місяців - 10 мг на день, дітям віком 6 місяців і більше – 20 мг на день протягом 10-14 днів. На сьогодні в Україні препаратів цинку для дітей не зареєстровано.
Схожі презентації
Категорії