Презентація на тему:
Фармакотерапія хронічного больового синдрому у онкологічних хворих
Завантажити презентацію
Фармакотерапія хронічного больового синдрому у онкологічних хворих
Завантажити презентаціюПрезентація по слайдам:
Фармакотерапія хронічного больового синдрому у онкологічних хворих Завідуючий відділу хоспісної та паліативної онкології Київської міської онкологічної лікарні Калачов О.В.
Основні причини незадовільного лікування больового синдрому у інкурабельних онкологічних хворих: неадекватна оцінка (недооцінка / переоцінка) тривалості та інтенсивності болю; віднесення больового синдрому, не пов'язаного зі злоякісним процесом, до розряду "пухлинних"; призначення знеболюючих засобів по потребі; повторне або спільне призначення слабодіючих анальгетиків; страх появи залежності при призначенні сильнодіючих анальгетиків; припинення ефективного лікування болю при появі побічних ефектів; недостатнє використання ад’ювантних засобів;
Фактори ризику розвитку хронічного болю Демографічні (похилий вік, стать) Соціальні (рівень доходів, самотні) Інтенсивність болю та попередній больовий досвід Афективні стани при виникнені гострого болю (тривога, депресія) Зловживання алкоголем та лікарськими засобами
Загальні клінічні особливості пацієнтів з хронічним больовим синдромом Увага пацієнта постійно зосереджена на болі, він постійно скаржиться на біль, але це не заважає йому виконувати повсякденні обов’язки Пацієнт постійно драматизує свої больові відчуття, “демонструє біль” ( стогне і т.п.) Хворі вважають біль інтенсивним та постійним, незалежно від первинного його виникнення Фізичне навантаження посилює біль, але підвищена увага зі сторони оточуючих його полегшує Хворі користуються великою кількістю різноманітних лікарських засобів Хворі часто звертаються за медичною допомогою
Основні причини розвитку больового синдрому при злоякісних новоутвореннях 1. Первинні, обумовлені власне пухлинним процесом Компресія та інфільтрація нервових структур пухлиною Проростання пухлини в м’які тканини Здавлення та деструкція внутрішніх органів 2. Вторинні, обумовлені ускладненнями пухлинного процесу Патологічні переломи кісток Некроз та розпад пухлини Поліміозити 3. Паранеопластичні синдроми Канцероматозна сенсорна нейропатія Остеоартропатія
Основні причини розвитку больового синдрому при злоякісних новоутвореннях (продовження) 4. Больовий синдром, обумовлений лікуванням Ускладнення хірургічного лікування Ускладнення поліхіміотерапії Ускладнення променевої терапії 5. Больовий синдром, обумовлений іншою патологією Остеохондроз хребта Цукровий діабет Поліартрит
Причини виникнення больового синдрому у онкологічних хворих 77% - больовий синдром, пов’язаний безпосередньо з пухлинним процесом 19% - больовий синдром, пов’язаний з проведенням спеціального лікування 4% - больовий синдром, пов’язаний з ускладненнями супутньої патології
Типи хронічного больового синдрому Соматичний – ураження м’яких тканин, кісток Вісцеральний – ураження та переростягнення паренхіматозних органів, канцероматоз серозних оболонок Нейропатичний – ураження (здавлення) нервових структур
Принципи лікування больового синдрому Прийом ліків погодинно Лікування по висхідній Адекватне дозування та режим Пероральний прийом медикаментів Застосування ад’ювантних анальгетиків (коанальгетиків) Попередження побічних ефектів, а при потребі адекватне лікування
Схема знеболення (ВОЗ, 1987р) I ступінь – слабкий біль ненаркотичні анальгетики ад’ювантні препарати II ступінь – помірний біль слабкі опіати ненаркотичні анальгетики ад’ювантні препарати III ступінь – сильний біль сильні опіати ненаркотичні анальгетики ад’ювантні препарати
Ненаркотичні анальгетики Ацетилсаліцилова к-та - до 1000 мг через кожні 3-4 години. Парацетамол - 500-600 мг через кожні 5-6 годин. Ібупрофен - 400-600 мг через кожні 4-6 годин. Напроксен - 250-500 мг через кожні 8-12 годин. Індометацин - 25 мг через кожні 6-8 годин. Кетанов – до 20 мг 3 – 4 рази на добу
Класифікація опіоідних анальгетиків за дією на опіоідні рецептори: Чисті агоністи (морфін, фентаніл) Часткові агоністи (бупренорфін, трамадол) Змішані агоністи/антагоністи (стадол, налбуфін) Чисті антагоністи (налоксон)
Слабкі опіати Трамадол гідрохлорид – по 50-100 мг Залдіар (37,5 мг трамадола, 325 мг парацетамола) Стадол (1,0) Препарати, що містять кодеїн Салподеїн (8мг) П’ятирчатка (10мг) Продеїн (30мг) Аспікод (10мг)
Сильні опіати Бупренорфін 1,0 (2,0) Промедол 1% (2%) 1,0 Омнопон 1% (2%) 1,0 Морфін гідрохлорид 1% 1,0 Введення через кожні 4 -12 годин Максимальна добова доза до 300 мг При поступовому збільшенні дози не має зупинки дихання за рахунок “опіоїдного досвіду” Розвиток наркотичної залежності у 1 на 100 000
Побічні ефекти опіоідів: Седація / ейфорія Пригнічення дихання Закреп Сухість ротової порожнини Нудота та блювота Фізична та психічна залежність Пітливість Свербіння шкіри Толерантність
Неінвазивні пролонговані форми наркотичних анальгетиків (недозволені для використання в Україні) Дігідрокодеїн (таблетована форма кодеїну 60, 90, 120мг; діє на протязі 12 годин) Просідол (таблетована сублінгвальна форма по 10, 20, 25мг) Бупренорфін (таблетована сублінгвальна форма 0,2мг) MST-Continus (таблетована форма 10, 30, 60, 100, 200мг, діє на протязі 12 годин) Дюрогезік (трансдермальна форма фентанілу 25, 50, 75, 100мкг/г, діє на протязі 72 годин)
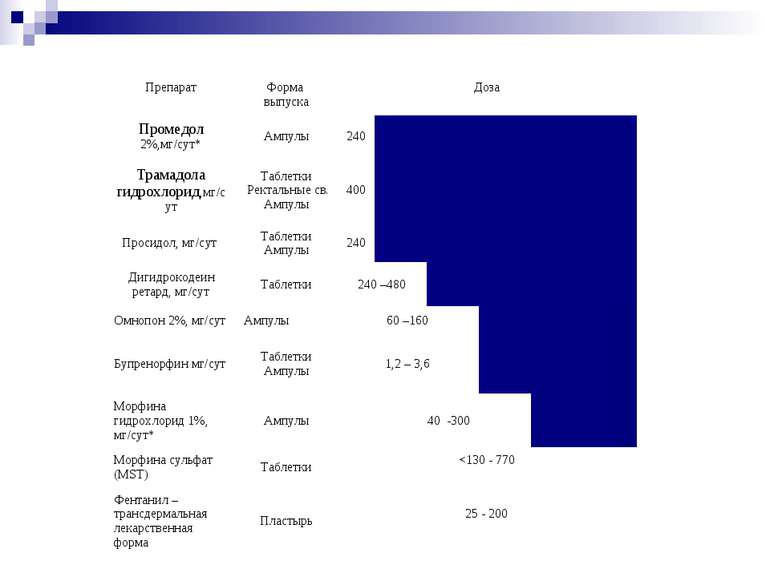
Препарат Форма выпуска Доза Промедол 2%,мг/сут* Ампулы 240 Трамадола гидрохлорид,мг/сут Таблетки Ректальные св. Ампулы 400 Просидол, мг/сут Таблетки Ампулы 240 Дигидрокодеин ретард, мг/сут Таблетки 240 –480 Омнопон 2%, мг/сут Ампулы 60 –160 Бупренорфин мг/сут Таблетки Ампулы 1,2 – 3,6 Морфина гидрохлорид 1%, мг/сут* Ампулы 40 -300 Морфина сульфат (MST) Таблетки
Схема знеболення I ступінь – слабкий біль ненаркотичні анальгетикі ад’ювантні препарати II ступінь – помірний біль слабкі опіати (трамадол, просідол) ненаркотичні анальгетики ад’ювантні препарати III ступінь – сильний біль сильні опіати (бупренорфін) ненаркотичні анальгетики ад’ювантні препарати IV ступінь – дуже сильний біль сильні опіати – пролонговані форми наркотичних анальгетиків (MST, дюрогезік) ненаркотичні анальгетики ад’ювантні препарати
Позитивні аспекти використання неінвазивних пролонгованих форм наркотичних анальгетиків Незалежність хворого від медичного персоналу Підвищення соціальної адаптованості хворого Зменшення первинної та добової дози наркотичних анальгетиків Забезпечення безперервності в знеболенні та довший строк знеболення (від 12 до 72 годин) Економічно вигідно
Ад’ювантні препарати Кортикостероїди Антидепресанти Протисудомні Нейролептики Транквілізатори Міорелаксанти
Кортикостероїди Дексаметазон – максимальна доза 18 мг/добу Преднізалон – максимальна доза 120 мг/добу
Антидепресанти Амітриптилін – первинна доза 12,5 – 25 мг; максимальна доза 125 мг/добу Флуоксетин – первинна доза 20 мг; максимальна доза 80 мг/добу
Протисудомні Карбамазепін - первинна доза 200 – 400 мг; максимальна доза 1200 мг/добу Фінлепсин – первинна доза 200 – 300 мг; максимальна доза 1200 мг/добу Габапентін ( нейралгін, нейрантін, габагама ) первинна доза 300 – 900 мг; максимальна доза 3600 мг/добу
Нейролептики Галоперідол – первинна доза 1 – 5 мг; максимальна доза 30 – 40 мг/добу Аміназин - первинна доза 300 мг; максимальна доза 1,5 г/добу
Транквілізатори Сибазон – первинна доза 2,5 – 5 мг; максимальна доза 60 мг/добу Феназепам – первинна доза 0,25 – 0,5 мг; максимальна доза 3 – 5 мг/добу
Міорелаксанти Баклофен - первинна доза 15 мг; максимальна доза 75 мг/добу Мідокалм - первинна доза 50 мг; максимальна доза 450 мг/добу
Зразок схеми знеболення Морфін 1,0 – 6.00 Доларен 1т – 8.00 Нейралгін 300мг – 8.00 Амітриптилін 12,5мг – 10.00 Дексаметазон 10мг – 10.00 Морфін 1,0 – 12.00 Дексаметазон 10мг – 14.00 Нейралгін 300мг – 16.00 Морфін 1,0 – 18.00 Доларен 1т – 20.00 Амітриптилін 25мг – 22.00 Морфін 1,0 – 24.00 Нейралгін 300мг – 24.00 Сибазон 2,0 – 24.00
Висновки Знеболення хронічного больового синдрому потребує системного медикаментозного підходу Периферичні анальгетики повинні використовуватись на всіх ступенях знеболення Якщо має місце посилення больового синдрому на фоні прийому 400 мг на добу трамадолу, то треба вирішувати питання про призначення сильних опіатів На III сходинці знеболення на сьогодні препаратом вибору є морфін при посиленні больового синдрому доза морфіну повинна лімітуватись тільки при появі симптомів пригнічення дихання і може досягати до 300 мг на добу на всіх ступенях знеболення обов’язково повинні використовуватись ад’ювантні препарати Перспективним є використання неінвазивних пролонгованих наркотичних анальгетиків
Схожі презентації
Категорії