Презентація на тему:
Цироз печінки
Завантажити презентацію
Цироз печінки
Завантажити презентаціюПрезентація по слайдам:
ГОСТРА ПЕЧІНКОВА НЕДОСТАТНІСТЬ Міщук Іван Ілліч док. мед. н., професор, зав. курсом анестезіології та інтенсивної терапії
Гостра печінкова недостатність: визначення це патологічний стан організму, при якому виникає масована загибель гепатоцитів, що призводить до неспроможності печінки синтезувати одні хімічні речовини та утилізувати інші з накопиченням їх в крові та розвитком важкої ендогенної інтоксикації.
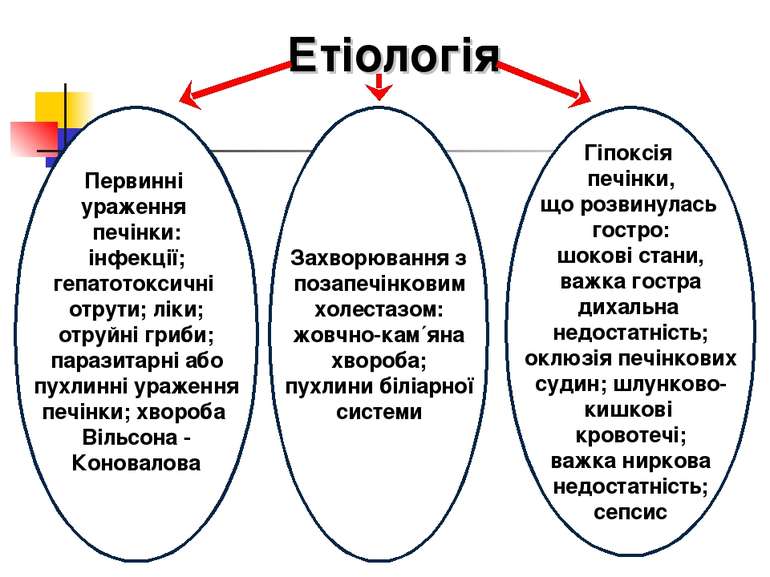
Етіологія Первинні ураження печінки: інфекції; гепатотоксичні отрути; ліки; отруйні гриби; паразитарні або пухлинні ураження печінки; хвороба Вільсона - Коновалова Захворювання з позапечінковим холестазом: жовчно-кам´яна хвороба; пухлини біліарної системи Гіпоксія печінки, що розвинулась гостро: шокові стани, важка гостра дихальна недостатність; оклюзія печінкових судин; шлунково- кишкові кровотечі; важка ниркова недостатність; сепсис
Основні патогенетичні ланки гострої печінкової недостатності: Порушення вуглеводного, жирового, білкового обміну. Порушується глюконеогенез із розвитком лактатацидозу. В ураженій печінці посилюється утворення ацетонових тіл, знижується синтез альбумінів, протромбіну, фібриногену. Порушується синтез сечовини, в крові накопичується аміак. Розвиток геморагічного діатезу та коагулопатій внаслідок зниження синтезу VІІ, VІІІ, ІХ факторів згортання крові, зниження фібриногену, тромбоцитопенії. Розвиток синдрому холемії. Внаслідок цитолізу гепатоцитів різко знижується надходження жовчі в кишківник що призводить до холемії.
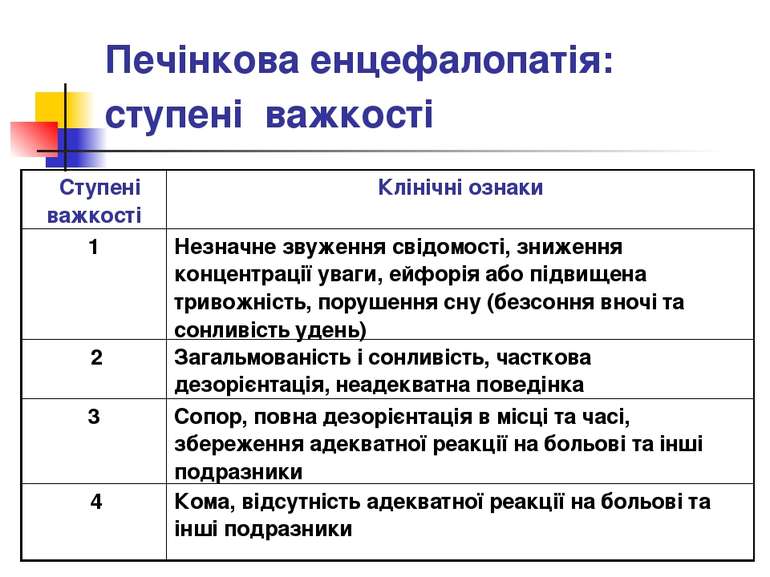
Основні патогенетичні ланки гострої печінкової недостатності (продовження): 4. Розвиток гепаторенального синдрому. Вторинне ураження нирок обумовлено внутрішньо-нирковою вазоконстрикцією та ішемією на тлі накопичення в крові вазоактивних речовин (катехоламінів, простагландинів, ангіотензину, ін.). Це призводить до виразної азотемії. 5. Розвиток печінкової енцефалопатії обумовлено порушенням дезинтоксикаційної функції печінки та впливом кінцевих продуктів азотистого обміну (насамперед, аміаку) та інших нейротоксинів (меркаптани, коротко- та середньоланцюгові жирні кислоти, феноли), на ЦНС. При надходженні в системний кровообіг токсини діють токсично на мозок, викликаючи енцефалопатію, кінцевою стадією якої є кома.
Класифікація гострої печінкової недостатності: Печінковоклітинна, або ендогенна, яка обумовлена масивним некрозом гепатоцитів та надходженням в кровообіг значної кількості токсичних продуктів розпаду: - компенсована; - декомпенсована. Екскреторна, або портосистемна, що виникає при високій портальній гіпертензії з розвитком порто-кавальних анастомозів, внаслідок чого токсини з кишок попадають в кровообіг - компенсована; - декомпенсована.
Класифікація гострої печінкової недостатності за ступенем важкості: Легка – наявність клінічних ознак ураження печінки та незначні зміни у лабораторних показниках. Средня – наявність клінічних ознак ураження печінки та більш значних змін у лабораторних даних. Важка.
Клінічна класифікація гострої печінкової недостатності виділяє: Первинні синдроми: а) симптом холестазу ( первинний чи вторинний); б) синдром печінково-клітинної недостатності; в) субтотальна печінкова недостатність. Вторинні синдроми: а) портальна гіпертензія; б) порушення гемодинаміки та гомеостазу. Гострий та хронічний перебіг печінкової недостатності. Ускладнення печінкової недостатності: а) ураження нирок; б) ураження підшлункової залози; в) ураження мозку, інших органів.
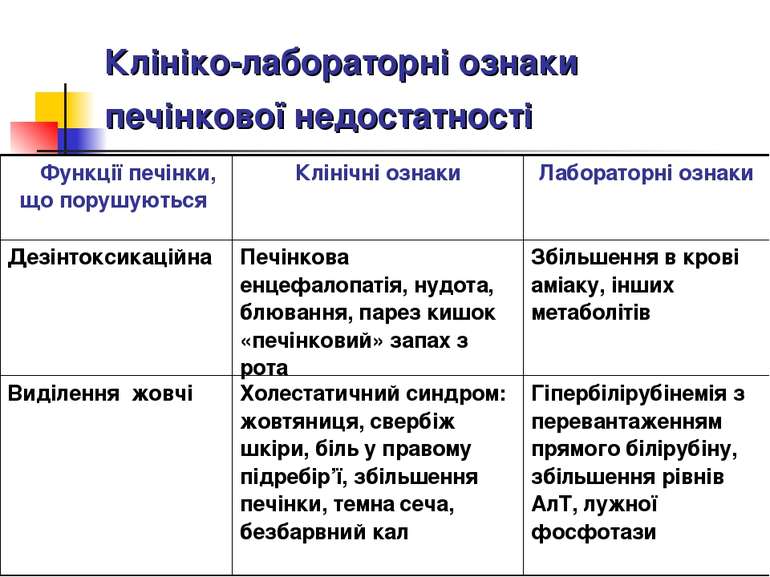
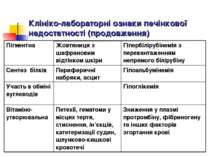
Основні клінічні синдроми гострої печінкової недостатності: Синдром холестазу – проявляється болем у правому підребір´ї, жовтяницею та свербіжем шкіри, порушенням зору у темряві, кровоточивістю, темною сечею, ахолічним калом, ксантомами. Лабораторні показники: ↑ білірубіну та лужної фосфатази. 2. Синдром гепатоцитолізу – жовтяниця, геморагічний діатез, збільшення або зменшення розмірів печінки, диспептичний і астенічний синдроми, зменшення маси тіла, „судинні зірочки”, енцефалопатія. Лабораторні показники: ↑АлТ, ↑АсТ, ↑ЛДГ.
Клінічні синдроми печінкової недостатності (продовження): 3. Синдром мезенхімально-запальний – підвищення температури тіла, біль у суглобах, збільшення селезінки, ураження шкіри та нирок. Лабораторні показники: ↑ ШОЕ, гіпергамма-глобулінемія, гіпер- та дисімуноглобулінемія, позитивна тимолова проба, порушення глікогенутворення в печінці. Геморагічний синдром - ↓ факторів згортання крові (І, ІІ, V, VII, ХІІІ, ІХ, Х). Синдромом портальної гіпертензії - гепатолієнальний синдром, метеоризм, варикозне розширення вен передньої черевної стінки, кровотечі з вен стравоходу, асцит, значна токсична енцефалопатія. Синдром печінкової енцефалопатії.
Гострої печінкової недостатності: пріоритетні дії Необхідно : Контроль ЦВТ, підтримка «нульового» водного балансу. Попередження гіпоглікемії.
Гостра печінкова недостатність: базисна терапія Покращення печінкового кровообігу (усунення гіповолемії, анемії). Оксигенація, ГБО. Антиоксиданти (вітамін Є, С, солкосерил або актовегін до 1000 мг/добу в/в). Берлітіон. Профілактика та лікування ускладнень. Профілактика та лікування ДВЗ-синдрому (+ вітамін К). Лікування енцефалопатії. Спрямована інфузійна терапія (глюкоза з інсуліном, альбумін, плазма, аміноплазмаль). Дієта з обмеженням білку. Парентеральне харчування.
Гостра печінкова недостатність: специфічна терапія Етіотропна терапія: нормалізація ОЦК, серцевого викиду, мікроциркуляції. При механічній жовтяниці: оперативне втручання. Гормональна терапія (глюкокортикостероїди) дексаметазон до 20 мг/добу в/в – для стабілізації клітинних мембран. Ліквідація набряку клітин – діуретики (фуросемід). Ліквідація негативної дії аміаку – зниження його продукції: деконтамінація кишківника (антибіотики, що не всмоктуються – неоміцин, канаміцин), очисні клізми, лактулоза (дуфулак) 15-200 мл/добу. Збільшення утилізації аміаку – орніцетил.
Гостра печінкова недостатність: специфічна терапія (продовження) Гепатопротектори: гептрал (боротьба з енцефалопатією) – попереджує цитоліз, зменшує мезенхімально-клітинне запалення, покращує біосинтетичну функцію, зменшує холестаз, 10-20 мл (800-1600 мг) в/в. Тіотриазолін: перші 7-10 діб по 4-8 мл 2,5%: розчину в/м або в/в, далі по 0,1 г 3 рази/добу. Легалон – 1 капсула 3 рази/добу. Хофітол – 5 мл 2 рази/ добу, в/в, в/м. Ліпоєва кислота – (зменшення ПОН) 0,5% 25-30 мл/добу, липамід до 60 тис./добу. Орніцетил 2-6 г в/м, в/в. Плазмаферез. Трансплантація донорської печінки.
Схожі презентації
Категорії