Презентація на тему:
Актуальні питання клініки, діагностики і лікування пієлонефриту у дітей.
Завантажити презентацію
Актуальні питання клініки, діагностики і лікування пієлонефриту у дітей.
Завантажити презентаціюПрезентація по слайдам:
Пієлонефрит неспецифічне мікробно-запальне захворювання нирок з переважним залученням в патологічний процес чашково-мискової системи та тубуло-інтерстиціальної тканини цього органу.
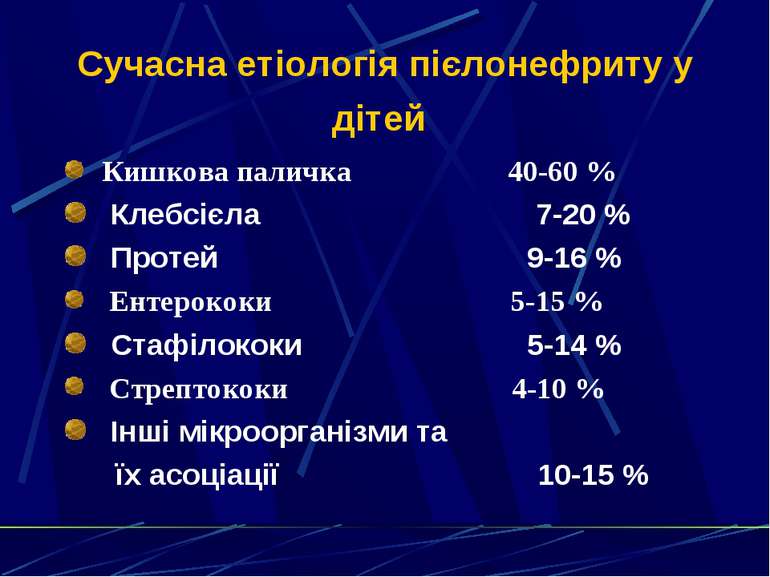
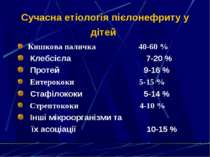
Сучасна етіологія пієлонефриту у дітей Кишкова паличка 40-60 % Клебсієла 7-20 % Протей 9-16 % Ентерококи 5-15 % Стафілококи 5-14 % Стрептококи 4-10 % Інші мікроорганізми та їх асоціації 10-15 %
Шляхи інфікування нирок 1.Висхідний. 2.Гематогенний. Чинники, які сприяють інфікуванню нирок 1. Порушення інтра- та екстраренальної уродинаміки. 2. Проникнення збудника в нирки. 3. Порушення місцевої та загальної неспецифічної і специфічної реактивності організму.
Причини порушення уродинаміки у дітей І. Вроджені: 1. Гістологічні аномалії будови нирок. 2. Тубулопатії. 3. Дизметаболічні нефропатії з кристалурією. 4. Гіпо-, аплазія нирки, додаткова нирка. 5. Підковоподібна та інші види зміни форми нирок. 6. Аномалії будови і розташування ниркових судин. 7. Вади розвитку сечоводу. 8. Вади розвитку сечового міхура і уретри.
ІІ. Набуті: 1. Нефролітіаз. 2. Гіпервітаміноз Д. 3. Стан дегідратації. 4. Гострий і хронічний цистит, уретрит. 5. Нейрогенний сечовий міхур. 6. Міхурово-сечовідно-мискові рефлюкси.
Методи лабораторно-інструментальної діагностики пієлонефриту у дітей 1. Загальний аналіз сечі. 2. Загальний аналіз сечі з двохстаканної проби. 3. Кількісне визначення форменних елементів крові в сечі (дослідження сечі за Нечипоренком, Амбурже, Адіс-Каковським). 4. Бактеріальне дослідження сечі (посів сечі на стерильність з визначенням мікробного числа). 5. Загальний аналіз крові.
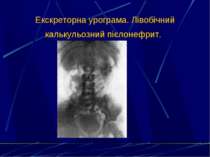
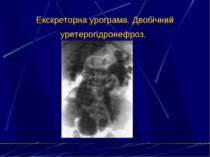
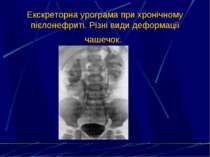
6. Дослідження концентраційної (проба за Зимницьким) та фільтраційної функції нирок (рівень залишкового азоту, креатиніну, сечовини, дослідження кліренсу за ендогенним креатиніном). 7. УЗД нирок і сечового міхура. 8. Екскреторна урографія. 9. Мікційна цистографія. 10. Цистоскопія. 11. Динамічна нефросцинтиграфія. 12. Ангіографія ниркових судин. 13. Комп’ютерна томографія та МРТ нирок.
Діагностичні критерії бактеріурії З середньої порції сечі Понад 105 МТ/мл одного виду (E. coli) 103 МТ/мл для умовнопатогенної флори (Proteus, Klebsiella, Enterobacter та інші) Будь-яке число КУО Pseudomonas 103-104 МТ/мл при повторних однотипових результатах та за наявності відповідної клініки За допомогою катетера – 103 МТ/мл Безпосередньо з сечового міхура (цистостома, пункція) – будь-яке число
Діагностичні критерії пієлонефриту. Гарячка, загальна інтоксикація, болі в попереку, животі, дизуричні явища, лейкоцитурія, бактерурія, нейтрофільний лейкоцитоз і прискорена ШОЕ є підставою для діагностики гострого пієлонефриту або загострення хронічного. На користь останнього свідчить відсутність повної клініко-лабораторної ремісії гострого пієлонефриту більше 6 місяців або гострий пієлонефрит в анамнезі.
В процесі обстеження слід пам’ятати, що джерелом лейкоцитурії можуть бути вульвовагініт чи баланопостит, особливо на тлі фімозу. Слід також виключити інфекцію сечовивідних шляхів, для якої характерні більш виражені дизуричні прояви, особливо при циститі, відсутність симптомів загальної інтоксикації і гарячки, незначна лейкоцитурія, нерідко в сполученні з еритроцитурією, швидший ефект від призначення уросептиків.
Принципи терапії пієлонефриту 1. Адекватна антибактеріальна терапія. 2. Дезінтоксикаційна терапія. 3. Підвищення неспецифічної та специфічної реактивності організму. 4. Корекція порушень уродинаміки.
Антибактеріальна терапія Ампіцилін (амоксицилін) 50-100 мг/кг добу “Захищені” пеніциліни (аугментин, амоксиклав, тазоцин, уназин) 50-100 мг/кг добу Цефалоспорини ІІ-ІІІ покоління (цефуроксим, цефаклор, цефтріаксон, цефотаксим, цефтазидим, цефоперазон) 50-100 мг/кг на добу Гентаміцин 3-5 мг/кг на добу, аміноглікозиди ІІІ покоління (амікацин, нетроміцин)
Антибактеріальна терапія Фурадонін , фурамаг 5-8 мг/кг на добу Грамурін, табл. 0,25, 2-12 років по 1 табл. тричі на добу після їжі, старше 12 років по 2 табл. тричі на добу Уросульфан, табл. 0,5, 1-2,5 г/добу в 4 прийома Бісептол (триметприм/сульфаметоксазол) табл. 120 мг та 480 мг,10 мг/кг (разова доза по сульфаметоксазолу) двічі на добу
Антибактеріальна терапія Невіграмон (неграм), капс. 0,5 г, 50-60 мг/добу в 4 прийоми Піпемидова кислота (палін), капс.200 мг, після 3 років по 1 капс.x2 р. після 12 років по 2 капс. x2 р. Нітроксолін (5 нок), табл. 0,05 г, до 5 років 0,2 г/добу, старше 5 років 0,4 г/добу Циноксацин (цинобак), 0,5 1 г/добу в 2 прийоми Фторхінолони (ципрофлоксацин, офлоксацин, еноксацин) – 5-15 мг/кг/добу
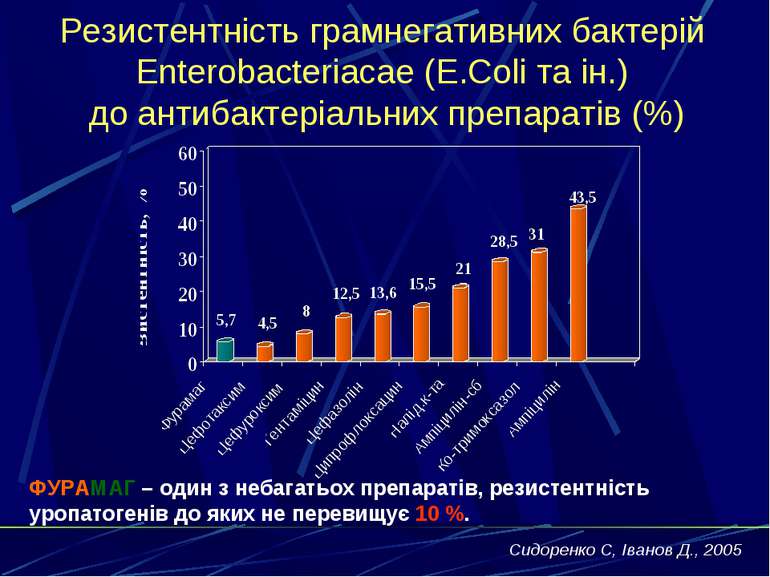
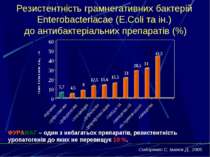
Резистентність грамнегативних бактерій Enterobacteriacae (E.Coli та ін.) до антибактеріальних препаратів (%) ФУРАМАГ – один з небагатьох препаратів, резистентність уропатогенів до яких не перевищує 10 %. Сидоренко С, Іванов Д., 2005
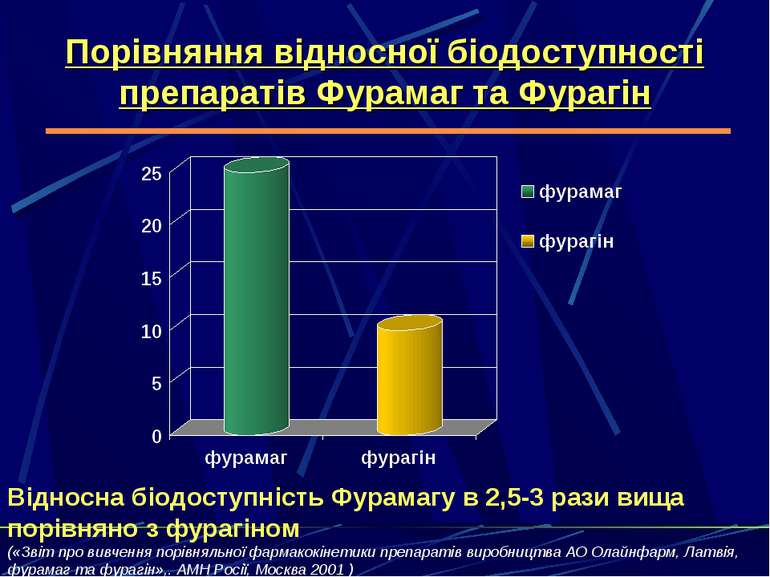
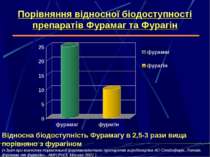
Порівняння відносної біодоступності препаратів Фурамаг та Фурагін Відносна біодоступність Фурамагу в 2,5-3 рази вища порівняно з фурагіном («Звіт про вивчення порівняльної фармакокінетики препаратів виробництва АО Олайнфарм, Латвія, фурамаг та фурагін»,. АМН Росії, Москва 2001 )
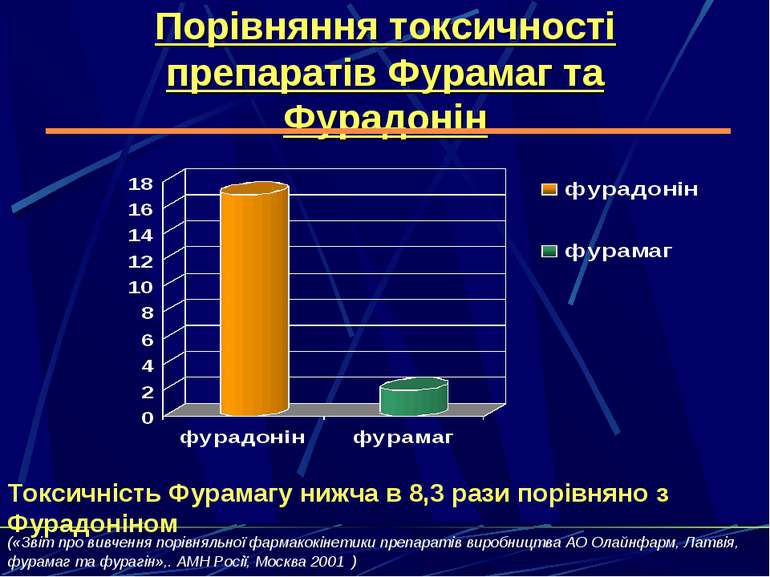
Порівняння токсичності препаратів Фурамаг та Фурадонін Токсичність Фурамагу нижча в 8,3 рази порівняно з Фурадоніном («Звіт про вивчення порівняльної фармакокінетики препаратів виробництва АО Олайнфарм, Латвія, фурамаг та фурагін»,. АМН Росії, Москва 2001 )
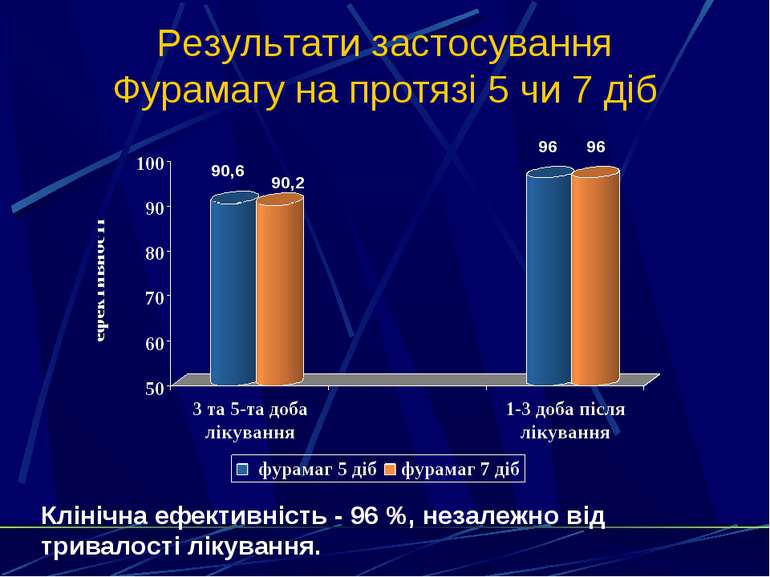
Результати застосування Фурамагу на протязі 5 чи 7 діб 90,6 90,2 96 96 Клінічна ефективність - 96 %, незалежно від тривалості лікування.
Заключення по дослідженню Фурамаг високоефективний (96%) при лікуванні неускладнених інфекцій сечовивідних шляхів. Ерадикація збудників гострого циститу на фоні застосування Фурамагу досягається в 95,5 % випадків. Короткий 5-добовий курс лікування гострого циститу Фурамагом не поступається 7-добовому курсу лікування як по клінічній ефективності, так і по бактеріологічній. При 5-добовому курсі лікування відмічали незначне зменшення частоти побічних реакцій – на 2,2 % (порівняно с 7-добовим курсом лікування). 5-добовий курс Фурамагу (150 мг/добу) можна рекомендувати при неускладнених інфекціях сечовивідних шляхів.
ФУРАМАГ Переваги: Новий хімічний синтез вища біодоступність з одночасним зменшенням дозування Висока клінічна ефективність Низька резистентність мікроорганізмів до Фурамагу Низька токсичність Антитоксична дія Стимуляція імунної системи
ТАКТИКА ТАКТИКА АНТИБАКТЕРІАЛЬНОЇ ТЕРАПІЇ ПІЄЛОНЕФРИТУ Моно – або комбінована терапія (антибіотик+урасептик) 10-14 днів (ступінево парентерально/перорально). Далі безперервна монотерапія уросептиками, які змінюються кожні 10-14 днів при загальній тривалості до 4-х тижнів з моменту нормалізації сечі. Далі переривчасте лікування з чергуванням курсів уросептиків з фітотерапією по 10-14 днів при загальній тривалості до 3-х місяців при гострому пієлонефріту і до 6-9 місяців при хронічному.
ПРФІЛАКТИЧНЕ ЛІКУВАННЯ ХРОНІЧНОГО ПІЄЛОНЕФРІТУ Альтернуючий режим: вікова доза антибактеріального препарату дається по10-12 днів щомісячно протягом 6-9 місяців. Безперервний режим: 1/3-1/4 добової дози антибактеріального препарату дається одноразово на ніч протягом 3-12 місяців. Дублюючий режим: 1/3-1/4 дози триметоприм/сульфаметаксозол +1/3-1/4 дози фурамага або нітроксоліну дається щоденно вранці і ввечері тривало. Підтримуючий режим: фітотерапія безперервно або по 10 днів місяця протягом 6 місяців з подальшим повторенням по 2-3 місяця в осінньо-зимовий період. Можна комбінувати з іншими режимами .
Фітотерапія пієлонефриту Фітолізин, ½-1 ч.л.x3-4 р. на день після їжі Канефрон, до 1 р. 10 кр.x3р.;1-5 р. 15 кр.x3 р.; старше 5 р. 25 кр.x3р. або по 1 др.x3р. Нирковий чай(лист),3,5 г:200 мл. Трава хвоща польового,10,0:200 мл Лист толокнянки, 6,0:200 мл.
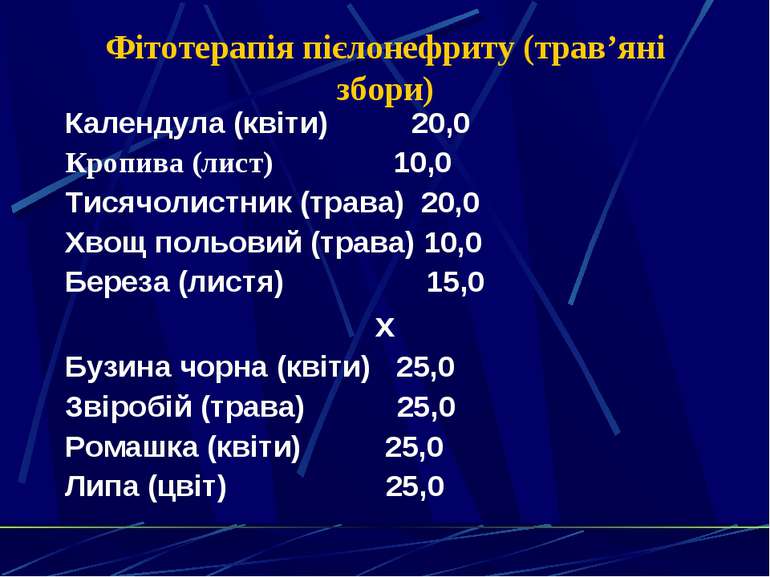
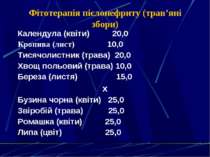
Фітотерапія пієлонефриту (трав’яні збори) Календула (квіти) 20,0 Кропива (лист) 10,0 Тисячолистник (трава) 20,0 Хвощ польовий (трава) 10,0 Береза (листя) 15,0 x Бузина чорна (квіти) 25,0 Звіробій (трава) 25,0 Ромашка (квіти) 25,0 Липа (цвіт) 25,0
Дезінтоксикація здійснюється шляхом водного наванта-ження та застосування дезінтоксикаційних розчинів та ентеросорбентів. Водне навантаження з розрахунку 25-50 мл/кг/добу і включає чай, лужну мінеральну воду, компоти, молочні продукти, відвари і настої шипшини, трав. При лужній сечі- напої з журавлини, брусниці тощо. Інфузія 5% р-ну глюкози і фізрозчину при токсікозі. З метою підвищення реактивності організму, особливо у дітей з хронічним пієлонефритом, в комплекс лікування включають токоферолу ацетат, аскорбінову кислоту, полівітамінні препарати, апілак, пентоксил, метилурацил, рибоксин, препарати ехінацеї, жень-шеню, елеутерококу, китайського лимонника тощо. Імуномодулююча терапія призначається під контролем дослідження імунного статуса дитини.
При обструктивному пієлонефриті важливою складовою комплексної терапії є корекція порушень уродинаміки. Особливе значення останній час придається лікуванню нейрогенної дисфункції сечового міхура, на тлі якої виникають міхурово-сечоводно-мискові рефлюкси, що підтримують запальні зміни в нирках і роблять їх резистентними до антибактеріальної терапії. Клінічно це нерідко проявляється енурезом і тому всі діти з неутриманням сечі повинні пройти урологічне обстеження в умовах спеціалізованого відділення.
РЕАБІЛІТАЦІЯ ТА ДИСПАНСЕРІЗАЦІЯ Гострий пієлонефрит 1.Лікарські спостереження: педіатр або сімейний лікар 1 раз на місяць перші 6 міс., далі 1 раз в 3 міс. Уролог, стоматолог, ЛОР 1 раз в 6 міс., гінеколог за показами. 2. Обєм і кратність обстеження: 3аг.ан.сечі 1 раз на місяць перші 6 міс., далі 1 раз в 3 місяці. Заг.ан. крові 1 раз в 6 міс. Дослідження сечі за Зимницьким і кліренс за ендогенним креатиніном перед зняттям з обліку. УЗД нирок за показами. 3. Кратність і об’єм реабілітації: Стіл №5 . Заняття фізкультурою в спецгрупі. Санація вогнищ хронічної інфекції.Раціональна терапія інтеркурентних захворювань. Курси реабілітації 2 рази на рік, зазвичай весною і восени по 4-6 тижнів, які включають мінеральні води, фітотерапію, полівітамінні препарати, загальнозміцнюючі засоби: апілак, пентоксил, метилурацил, рибоксин, препарати ехінацеї, жень-шеню, елеутерококу тощо. Уросептики за показами. Профщеплення після виздоровлення при умові повної клініко-лабораторної ремісії. 4. Тривалість диспансеризації: 3 роки повної клініко-лабораторної ремісії.
РЕАБІЛІТАЦІЯ ТА ДИСПАНСЕРІЗАЦІЯ Хронічний пієлонефрит (період неповної клініко-лабораторної ремісії) 1.Лікарські спостереження: Педіатр або сімейний лікар 1 раз в міс. Нефролог (уролог) 1 раз в 3 міс. Стоматолог, окуліст, ЛОР 1 раз в 6 міс. Гінеколог за показами. 2. Обєм і кратність обстеження: Ан сечі 1 раз в 2 тижні. Заг.ан.крові 1 раз в 3 міс. Дослідження сечі за Зимницьким і кліренс за ендогенним креатиніном 1 раз в 6 міс. УЗД нирок за показами. 3. Кратність і об’єм реабілітації: Стіл № 5, звільнення від фізкультури або спецгрупа. Санація вогнищ хронічної інфекції. Раціональна терапія інтеркурентних захворювань. Продовжується безперервна антибактеріальна терапія уросептиками протягом 3-6 міс., за показами довше з наступним переходом на профілактичне лікування. Особлива увага приділяється виявленню і усуненню порушень уродинаміки та призначенню препаратів, які підвищують реактивність організму. Профщеплення проводяться при відсутності активності процесу. 4. Тривалість диспансеризації: З обліку не знімається. Протирецидивне лікування припиняють через 5 років стійкої ремісії.
РЕАБІЛІТАЦІЯ ТА ДИСПАНСЕРІЗАЦІЯ Хронічний пієлонефрит (період повної клініко-лабораторної ремісії) 1.Лікарські спостереження: Педіатр або сімейний лікар 1 раз в 3 міс. Нефролог (уролог), стоматолог, ЛОР, окуліст 1 раз в 6 міс. Гінеколог за показами. 2. Обєм і кратність обстеження: Ан.сечі 1 раз на місяць перший рік, далі 1 раз в 3 міс. Заг.ан.крові, дослідження сечі за Зимницьким, кліренс за ендогенним креатиніном 2 рази на рік. УЗД нирок 1 раз на рік . 3. Кратність і об’єм реабілітації: Стіл № 5, заняття фізкультурою в підготовчій групі. Санація вогнищ хронічної інфекції. Раціональна терапія інтеркурентних захворювань. Курси реабілітації перші 2 роки 3-4, далі 2 рази на рік тривалістю 4-6 тижнів, які включають мінеральні води, фітотерапію, полівітаміни, загальнозмицнююч засоби: апілак, пентоксил, метилурацил, рибоксин, препарати ехінацеї, жень-шеню, елеутерококу тощо. Профілактична терапія за показами. Санаторно-курортне лікування: Трускавець, Моршин. 4. Тривалість диспансеризації: : З обліку не знімається. Протирецидивне лікування припиняють через 5 років стійкої ремісії.
Схожі презентації
Категорії