Презентація на тему:
Кафедри хірургії
Завантажити презентацію
Кафедри хірургії
Завантажити презентаціюПрезентація по слайдам:
Кафедра хірургії №1 медичного факультету Тернопільського державного медичного університету імені І. Я. Горбачевського
Ректор ТДМУ, член-кор. НАМН України, Заслужений діяч науки і техніки України д. мед. н., проф. Леонід Якимович Ковальчук
завідувач кафедри хірургії №1 заслужений діяч науки і техніки України д. мед. н., проф. Ігор Якович Дзюбановський
ГОСТРИЙ АПЕНДИЦИТ. -Гострий апендицит продовжує залишатися однієї з найважливіших проблем хірургії. -Aпендектомія складає близько 20-30 % усіх черевних хірургічних оперативних втручань. Усього в рік в Україні виконується до 500 тис. апендектомій без помітного зниження їхньої кількості [А.А. Шалімов, 1989]. -Вчення про апендицит пройшло багато етапів, перш ніж була створена струнка система з етіології, патогенезу, клініки, діагностики і лікування. Летальність здавалося б невелика, вона рідко перевищує 0,2-0,3 %, але за цими цифрами, з огляду на частоту виникнення даного захворювання, маскуються десятки тисяч життів.
Діагностика та дифдіагностика гострого апендициту є одним з найактуальніших питань ургентної хірургії Невизначеність ситуації часто наштовхує хірурга на виконання екстрених оперативних втручань зприводу ГА Як наслідок видалення морфологічно-незмінених червоподібних паростків Частота таких оперативних втручань є досить високою, і за даними літератури складає від 20 до 50%
Ми багато чого не знаємо з історії цього “необразливого” захворювання. Очевидно, що минулі століття несуть у собі відбиток трагедії багатьох мільйонів людей. Адже лише 100 років тому блискучий професор Гарвардського університету R. Fitz (1886) вимовив слово “гострий апендицит” і рекомендував хірургам при наявності останнього оперувати хворих негайно. Дуже яскраво роль R. Fitz виразив Ganz (1910):”Якщо я тільки згадаю про ті неясні уявлення, що були зв'язані з надзвичайно широким поняттям “тифліт”, “перитифліт”, те мені здається, що ми маємо підставу бути вдячними тому практичному американцю, що у 1886 році придумав назву “апендицит” і тим самим поклав кінець усякої неточності у визначенні цього захворювання”. Перші апендектомії зроблені Kronlein у 1883 р., Malomed у 1884 і А.А. Трояновим у 1890 році.
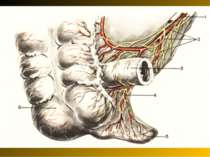
Короткий анатомо-топографічний нарис Червоподібний відросток (appendix vermiformis) є складовою частиною ілеоцекального кута, що являє собою морфологічну єдність чотирьох відділів кишечнику: сліпої кишки, термінального відділу здухвинної кишки, початкової частини висхідної, ободової кишки і червоподібного відростка. Усі складові ілеоцекального кута знаходяться в строгому взаємозв'язку, виконуючи функцію “внутрішнього аналізатора”, що координує найважливішу функцію кишечнику – перехід харчової кашки з тонкої кишки в товсту. Важливим елементом ілеоцекального кута є ілеоцекальна (Баугінієва) заслінка (valva ileocaecalis), що має досить складну будову. Функція ілеоцекальної заслінки полягає в здійсненні регуляції переходу кишкового вмісту в сліпу кишку окремими порціями і перешкоджає зворотньому його переміщенню зі сліпої кишки в тонку.
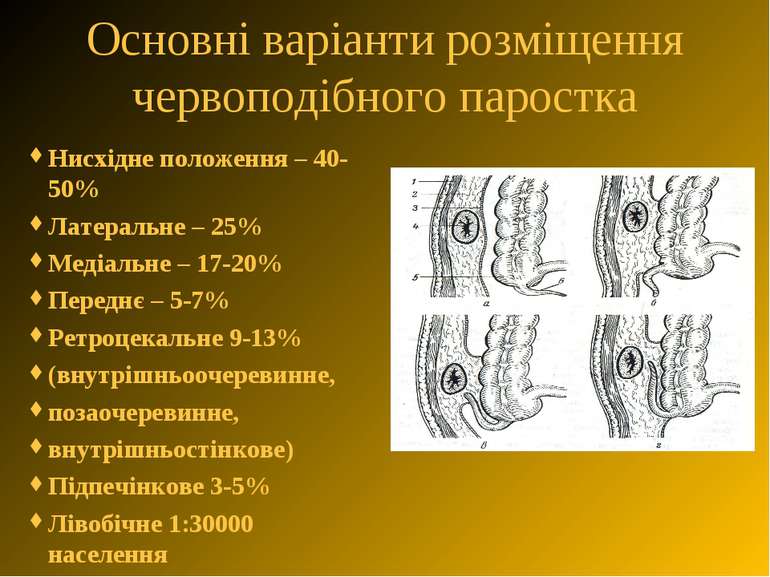
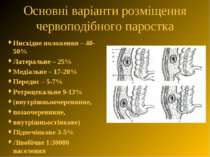
Основні варіанти розміщення червоподібного паростка Нисхідне положення – 40-50% Латеральне – 25% Медіальне – 17-20% Переднє – 5-7% Ретроцекальне 9-13% (внутрішньоочеревинне, позаочеревинне, внутрішньостінкове) Підпечінкове 3-5% Лівобічне 1:30000 населення
Етіопатогенез Єдиної думки про причини виникнення гострого апендициту не існує. Існує ряд теорій, що пояснюють причини захворювання і його патогенез. Найбільш відомі : Інфекційний чинник. Інфекція проникає у паросток слідуючими шляхами: ентерогенно, із просвіту сліпої кишки. лімфогенно. безпосередній перехід інфекції із сусідніх органів. гематогенний шлях. (Серед збудників апендициту на першому місці є стрептококи, стафілококи і кишкова паличка).
ЗАСТІЙ. Коли наступають явища застою й набряку в оболонках паростка, бактерії беруть гору над зниженим опором тканин та лімфоцитів і проходять між розширені міжклітинні простори, заглиблюючись у підслизову тканину й далі. АНАТОМІЧНА БУДОВА ПАРОСТКА. - Невідповідність ширини просвіту паростка до його довжини, кволість мускулатури його стінок – сприяють недостатньому спорожненню паростка і застоєві у ньому. Зрощення навколо паростка, його перегини і перекрути. Гострий печінковий кут між висхідно і поперековоободовою кишкою.
ГЛИСТНА ІНВАЗІЯ. НАЯВНІСТЬ СТОРОННІХ ТІЛ І КАЛОВИХ КАМЕНІВ. Клініка показує, що при значних розмірах камінь може призводити до утворення пролежня у стоншеній стінці паростка і викликати перфорацію його. РОЗЛАД КРОВОПОСТАЧАННЯ ПАРОСТКА: у звязку із серментарною будовою судинної системи паростка, при наявності кінцевих гілочок art.appendicularis, розлад кровопостачання створює locus minoris resistentiae у стінці паростка і таким чином сприяє заглибленню інфекції. Отже досить невеликого інсульту, як розвязної фази, щоб з боку паростка, викликати відомий феномен Артюса і внаслідок фібриноїдного запаленнядеструктивного тромбангіїту призвести до перфорації або ж гангрени паростка.
Сучасні погляди на фізіологію червоподібного паростка Чи випадково природа створила червоподібний паросток і розташувала його в небезпечні зоні на стику двох вітділів кишечника, які відрізняються один від одного не лише розмірами, формою, функціями, але і різновидністю мікрофлори Н.Г.Колосов, А.А.Сушко “ Как оказалось этот ненужный орган имеет в своих стенках нервный аппарат большой мощности и весьма свеобразной структуры” Е.П.Мельман “ В рудиментарном органе нервные приборы должны были утвердить в филогенезе присущие и когда-то особенности структуры и сохраниться в виде скудных рецепторов. Однако в этом придатке кишечника определяеться исключительно высокая концентрация нервных элементов, имеющих к тому же своеобразную архитектуру”
Експериментальними дослідженнями підтверджено тісний взаємозвязок червоподібного паростка з іншими вітділами травного тракту, як в нормі, так і при патологічних процесах Апендикс-сліпа кишка-баугінієва заслінка-термінальний відрізок здухвинної кишки складають єдину, нероздільну систему Подразнення механо та хіморецепторів паростка викликає диференційований вплив на жовчовиділення та шлункову секрецію Червоподібний паросток буквально нафарширований лімфоїдною тканиною, яка як відомо виконує важливі захисні функції і відноситься до імунної системи
Таким чином, ми знаходимось на такій стадії філогенезу, коли червоподібний паросток не втратив своєї фізіологічної ролі і не є рудиментарним органом чи рудиментом. Він виконує відведені йому функції, а його видалення без відповідних серйозних показів не оправдано!
Як відомо, після видалення будь-яких органів в організмі людини проходять серйозні зміни які проявляються можливими функціональними та системними наслідками 1. J.Mc Vaq встановив, що більшість хворих, померлих від раку товстої кишки перенесли апендектомію 2. H.Bierman підтвердив залежність від раніше перенесеної апендектомії частоти не лише раку товстої кишки, а і злоякісних новоутворів молочної залози та яйників, лейкемії та пухлин лімфоїдної тканини
3. Статистично доведено, що 57,8% жінок котрі страждають гінекологічними захворюваннями та безпліддям перенесли апендектомію, в тому числі 27,1% із них з приводу гострого простого апендициту 4. Причиною злукової хвороби очеревини у 78% хворих була перенесена напередодні апендектомія, в тому числі у 32% хворих з приводу гострого простого апендициту і у 40% оперованих з приводу хронічного апендициту 5. Однією з причин у 43,2% недостатності баугінієвої зослінки з розвитком рефлюкс ілеіту є апендектомія
Таким чином, суспільство сьогодні сміло може запитати хірургів та їхніх керівників, чому без достатньо обґрунтованих показів виконується така величезна кількість екстрених апендектомій з приводу гострого простого апендициту, при яких хворі піддаються ризику оперативного втручання й небезпеці виникнення післяопераційних ускладнень.
На нашу думку, вирішення цієї проблеми,полягає в широкому впровадженні в хірургічну практику сучасних методів діагностики УЗД, КТ які б в значній мірі дозволили знизити кількість діагностичних похибок, та значно зменшити відсоток необгрунтованих апендектомій. Справа в тому, що навіть відповідальний хірург не завжди може чітко діагностувати гострий апендицит і визначати покази до термінового виконання оперативного втручання. В реальному житті простіше видалити паросток усього за 15-20 хв., ніж цілу ніч спостерігати за хворим.
Алгоритм діагностичної програми Ретельний збір історії захворювання Шляхом пальпації перкусії, аускультації живота визначення характерної симптоматики гострого апендициту Лабораторне обстеження включає: - загальний аналіз крові - загальний аналіз сечі - біохімічний аналіз крові - група крові та резус приналежність - при необхідності коагулограма - визначення коефіцієнту нейтрофіли-лімфоцити - визначення лейкоцитарного індексу інтоксикації ЛІІ
Виключення соматичних захворювань які викликають гостру хірургічну патологію органів черевної порожнини При підозрі на урологічну патологію необхідно виконати хромоцистоскопію, або ж оглядову та ретроградну урографію, УЗД При необхідності оглядова рентгенографія органів черевної порожнини УЗД моніторинг Лапароскопічна діагностика
В США завдяки впровадженню жорсткого підходу до обгрунтування показів стосовно виконання екстрених оперативних втручань при гострому апендициті, кількість оперованих хворих з діагнозом гострий простий апендицит знизилась з 30-50% до 13-15%. В Шотландії зменшилась кількість оперативних втручань з приводу гострого простого апендициту до 11,7% з часу, коли вони заборонили проведення нічних апендектомій, за виключенням деструктивних форм .
Іншим і на нашу думку найбільш суттєвим моментом в плані зменьшення кількості оперативних втручань з приводу гострого простого апендициту є широке впровадження в хірургічну практику лапароскопічної діагностики.
Лапароскопічна діагностика Підозра на гострий апендицит Діагноз підтверджений - 41% Патологічних змін в черевній порожнині не знайдено - 14,7%
Діагноз змінений - 44,3% Гострі гін.захв. 14,7% Апоплексія яйника 2,7% Матково-трубний рефлюкс 7,1% Мезоаденіт 12,2% Гострий панкреатит 1,9% Термінальний ілеіт 0,6% Перфор. порожнистого органу –19% Паросток не оглянутий 3,2%
Класифікація ГА Класифікація А.И. Абрикосова: I. Поверхневий апендицит (первинний афект); II. Флегмонозний апендицит; 1) простий флегмонозний апендицит; 2) флегмонозно-виразковий апендицит; 3) апостематозний апендицит; а) із проривом; б) без прориву; в) емпієма червоподібного відростка; III. Гангренозний апендицит; 1) первинний гангренозний апендицит; а) із проривом; б) без прориву; 2) вторинний гангренозний апендицит; а) із проривом; б) без прориву.
Класифікація В.И. Колесова: I. Гострий простий (поверхневий апендицит); А. Без загальклінічних ознак, але зі слабкими місцевими, швидко минаючими проявами захворювання. Б. З незначними загальклінічними ознаками і місцевими проявами захворювання. II. Деструктивний гострий апендицит (флегмонозний, гангренозний, перфоративний): А. З клінічною картиною захворювання середньої ваги й ознаками місцевого перитоніту. Б. З важкою клінічною картиною й ознаками місцевого перитоніту. III. Ускладнений апендицит: А. З аппендикулярным інфільтратом. Б. З аппендикулярным гнійником. В. З розлитим перитонітом. Г. З іншими ускладненнями (пілефлебітом, сепсисом ).
Міжнародна класифікація хвороб (М К Х- 10) К. 35 Гострий апендицит К.35.0 Гострий апендицит з генералізованим перитонітом К.35.1 Гострий апендицит з перитонеальним абсцесом К.35.9 Гострий апендицит неуточнений
Фази перебігу гострого апендициту. - епігастральна фаза - фаза локальних проявів - фаза затухання - фаза ускладнень
Основні симптоми гострого апендициту Ø Воскресенського - посилення болю в правій здухвинній ділянці при швидкому проведенні рукою по сорочці від епігастрію до правої здухвинної ділянки;
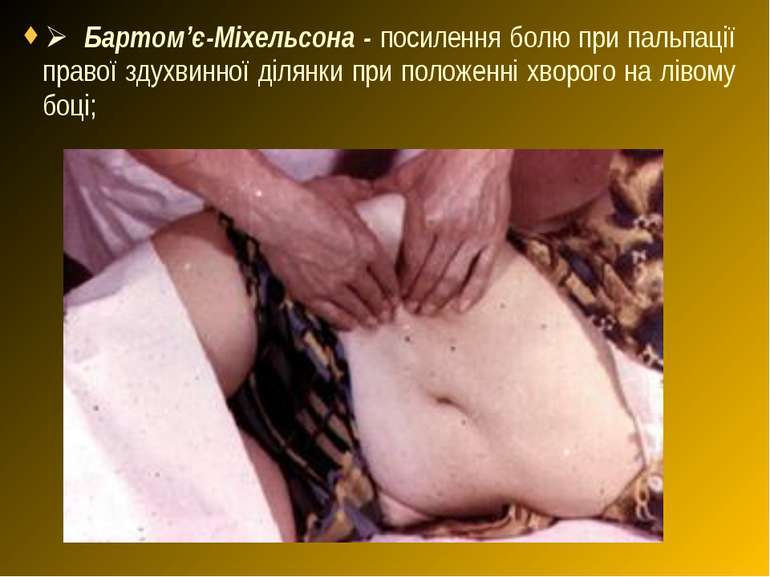
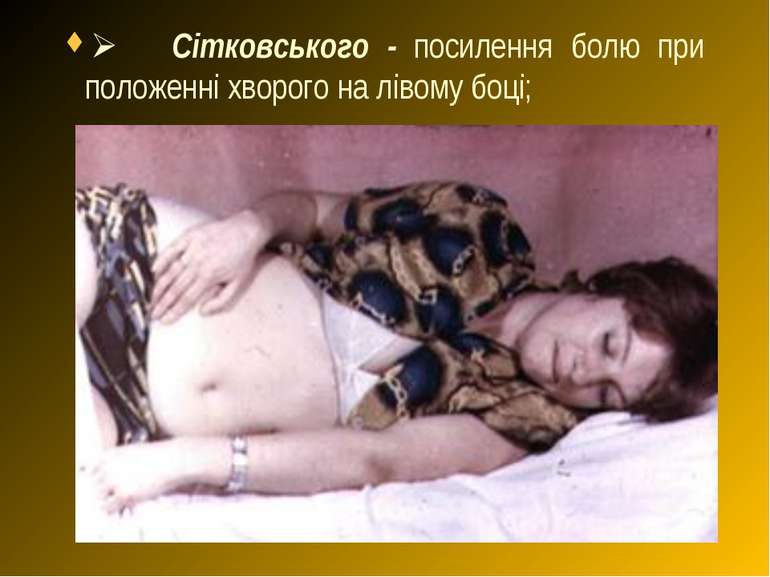
Ø Бартом’є-Міхельсона - посилення болю при пальпації правої здухвинної ділянки при положенні хворого на лівому боці;
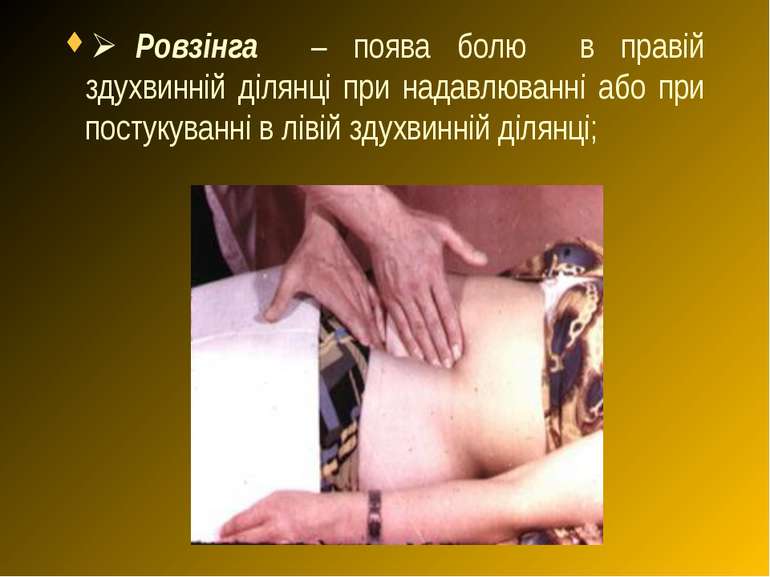
Ø Ровзінга – поява болю в правій здухвинній ділянці при надавлюванні або при постукуванні в лівій здухвинній ділянці;
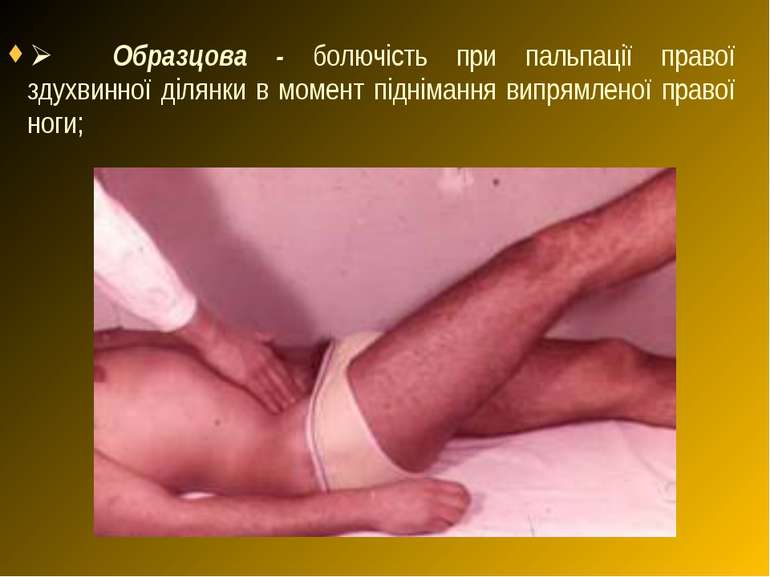
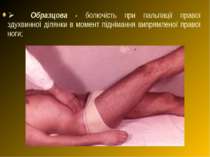
Ø Образцова - болючість при пальпації правої здухвинної ділянки в момент піднімання випрямленої правої ноги;
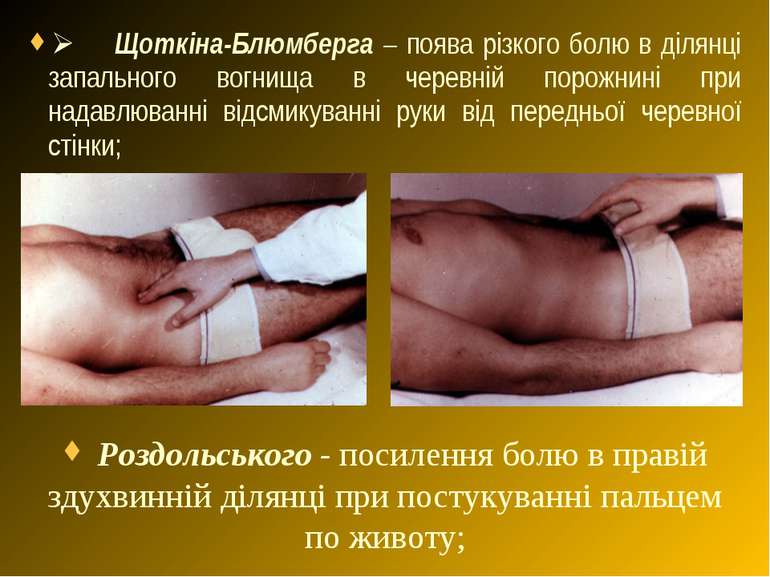
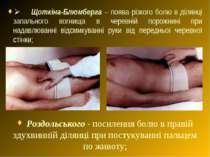
Ø Щоткіна-Блюмберга – поява різкого болю в ділянці запального вогнища в черевній порожнині при надавлюванні відсмикуванні руки від передньої черевної стінки; Роздольського - посилення болю в правій здухвинній ділянці при постукуванні пальцем по животу;
Особливості перебігу гострого апендициту у дітей Анатомо-фізіологічні особливості: - недорозвиток нервових клітин у відростку і великому сальнику - високе розміщення великого сальника; - інтенсивне кровопостачання очеревини; - недостатні пластичні властивості очеревини та висока всмоктувальна здатність її; - реакція протікає по гіперергічному типу; - перевага процесів збудження над гальмуванням. Клінічні особливості - бурхливий початок; - висока температура тіла; - тахікардія; - блювання, проноси; - нетипова локалізація болю ( при пупкова ділянка); - раннє виявлення м’язевого захисту - позитивний симптом Шуринка (положення дитини на спині з приведеною до тіла правою ногою).
Особливості перебігу гострого апендициту у людей похилого і старечого віку Анатомо-фізіологічні особливості - атрофія лімфатичного апарату у відростку; - склеротичні зміни тканин відростка та судин брижі; - дегенерація нервових закінчень; - перевага процесів гальмування над процесами збудження; - реакція перебігає за гіпоергічним типом. Клінічні особливості - стерте протікання клініки на фоні супутньої патології; - відсутність чіткої локалізації болю; - нечіткі прояви симптомів гострого апендициту; - затримка випорожнення і газів ; - субфебрильна температура; - незначна лейкоцитарна реакція; - перевага деструктивних форм гострого апендициту.
Особливості перебігу гострого апендициту у вагітних Анатомо-фізіологічні особливості - зміщення сліпої кишки та великого сальника вверх; - розміщення сліпої кишки та відростка за маткою в 3-му триместрі вагітності; - розтягнення передньої черевної стінки вагітною маткою; - венозний застій у черевній порожнині, тазі; - запори, пієліт; - порушення гормонального фону в організмі. Клінічні особливості: - початок захворювання більш гострий; - у перші години захворювання різко підвищується температура до 38-39 градусів; - різко прогресують ознаки перитоніту, цьому сприяє вільно розміщений між петлями кишечника відросток, відтиснений маткою вверх, тому запальний ексудат розповсюджується по всіх відділах черевної порожнини; - чим більший термін вагітності, тим важча діагностика; - локалізація болю в правому підребер’ї і правому боковому каналі; - якщо сліпа кишка фіксована, біль локалізується в правій здухвинній западині; - м’язовий захист слабовиражений через перерозтягнення м’язів передньої черевної стінки.
ХІРУРГІЧНА ТАКТИКА 1. Встановлений діагноз ГОСТРОГО АПЕНДИЦИТУ вимагає екстреного втручання за абсолютними показаннями протягом 2 годин із моменту госпіталізації. 2. Продовження динамічного клініко-лабораторного і інструментального спостереження (більше 2 год, до 12 – 24 години) можливе лише у молодих жінок і дівчаток при не зовсім ясній і типовій картині ГА. Доцільно для диференціації і формулювання діагнозу використати внутрішньотазову новокаїнову блокаду по Л.Г.Школьнікову – В.П.Селіванову. Якщо ж після блокади болю в правій здухвинній западині при пальпації і вагінальному обстеженні зберігаються, тоді тактика повинна бути на користь ГА.
3. При сумнівному діагнозі ГА можливе продовження динамічного спостереження з клініко-лабораторними, інструментальними та додатковими спеціальними обстеженнями протягом 12 – 24 годин. 4. Якщо ж доступними методами неможливо виключити діагноз ГА – показана лапаротомія. 5. Протипоказаннями до екстреної операції є наявність щільного нерухомого апендикулярного інфільтрату. 6. Показана короткочасна 2-х годинна передопераційна підготовка у хворих з ускладненими формами гострого апендициту.
7. При наявності у хворого на ГА інфаркту міокарда, крововиливу в мозок, декомпенсації кровообігу, гострої плевропневмонії, що обумовлюють високий ризик оперативного втручання, - показана апендектомія після короткочасної передопераційної підготовки бригадою хірургів, кардіолога, невропатолога, з кардіомоніторним контролем у Істра - та післяопераційному періоді. 8. Вагітність і вік хворого не є протипоказаннями до виконання оперативного втручання з приводу ГА, а напроти, настирливого необхідністю, особливо в другій половині вагітності, коли клінічна картина захворювання є скритою.
Передопераційна підготовка У передопераційному періоді проводиться спорожнення сечового міхура та гігієнічна обробка ділянки передньої черевної стінки в місці операційного доступу. За додатковими показаннями, проводиться декомпресія шлунка, а також медикаментозна внутрішньовенна інфузійна терапія з превентивним введенням антибіотиків за 40 хвилин до операції.
Вибір методу знечулення У більшості хворих (80 %-90 %) при наявності ГА операція виконується під внутрішньовенним наркозом. У дітей і дорослих із вираженою підшкірно-жировою клітковиною при ускладнених формах ГА на безпечнішим, найзручнішим і найкращим методом знечулення є ендотрахеальний наркоз.
Антибіотикопрофілактика та антибіотикотерапія Незважаючи на більш ніж столітню історію асептики та антисептики проблема інфекційних ускладнень у хірургії залишається далекою від вирішення. І на сьогоднішінй день головним завданням боротьби із інфекційними ускладненнями у хірургії є попередження та лікування гнійно-септичних ускладнень. Так, за даними асоціації загальної хірургії США (2000 року) частота інфекційних ускладнень після хірургічних втручань з приводу гострого апендициту коливається від 2 – 5 % до 30 – 40 % (Gilbert et al., 2001) і залежить від багатьох чинників.
Головним принципом розподілу оперативних втручань на типи є зв’язок операції із розкриттям просвіту травного каналу, наявність ознак інфікційного, запального ураження органа, на якому виконується втручання, а також наявність ознак поширення інфекційного процесу на сусідні тканини із оперованим органом. Базуючись на такому принципі, – операція з приводу гострого простого апендициту відноситься до умовно-чистих втручань, втручання з приводу гострого деструктивного апендициту слід класифікувати як контаміновану операцію, а при виконанні хірургічного втручання при гострому ускладненому апендициті слід вважати забрудненою операцією на зазделегіть відомо інфікованих тканинах.
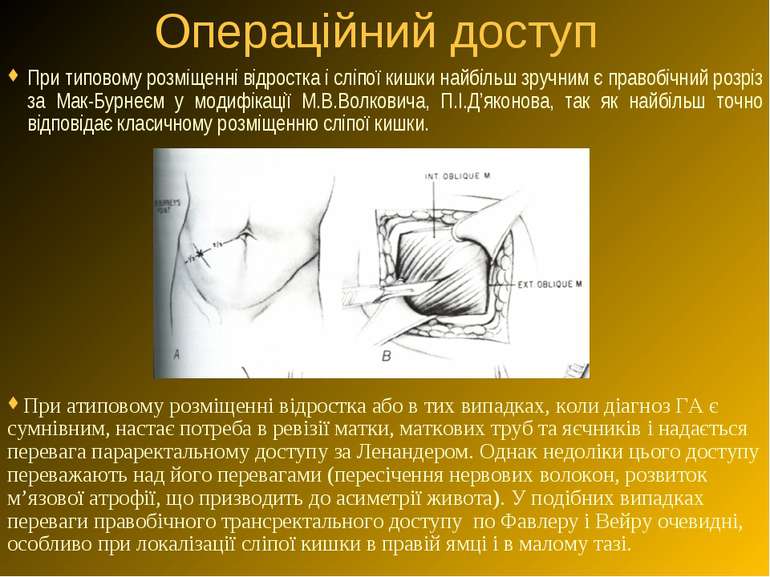
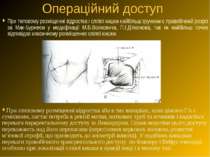
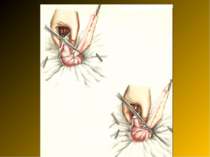
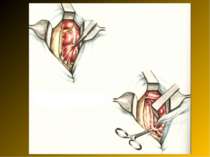
Операційний доступ При типовому розміщенні відростка і сліпої кишки найбільш зручним є правобічний розріз за Мак-Бурнеєм у модифікації М.В.Волковича, П.І.Д’яконова, так як найбільш точно відповідає класичному розміщенню сліпої кишки. При атиповому розміщенні відростка або в тих випадках, коли діагноз ГА є сумнівним, настає потреба в ревізії матки, маткових труб та яєчників і надається перевага параректальному доступу за Ленандером. Однак недоліки цього доступу переважають над його перевагами (пересічення нервових волокон, розвиток м’язової атрофії, що призводить до асиметрії живота). У подібних випадках переваги правобічного трансректального доступу по Фавлеру і Вейру очевидні, особливо при локалізації сліпої кишки в правій ямці і в малому тазі.
Застосування поперечного доступу за Шпренгелем-Вінкельманом при ретроперитонеальному розміщенні відростка недоцільне. При наявності ознак перитоніту на грунті деструктивного апендициту показана операція з серединного доступу. Відносно характеру і довжини доступу слід пам’ятати вислів Т.Л.Ратнора (1976 р.): “ Маленький рубець прикрашає хворого, але маленький рубець не прикрашає хірурга. Ліпше, коли помилками хірурга займається косметолог, а не патологоанатом”. Довжина розрізу повинна бути достатньою з початку операції.
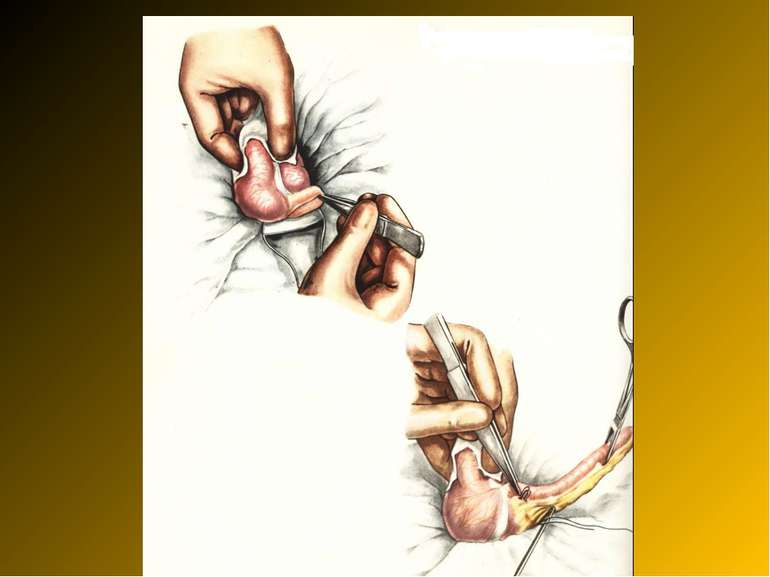
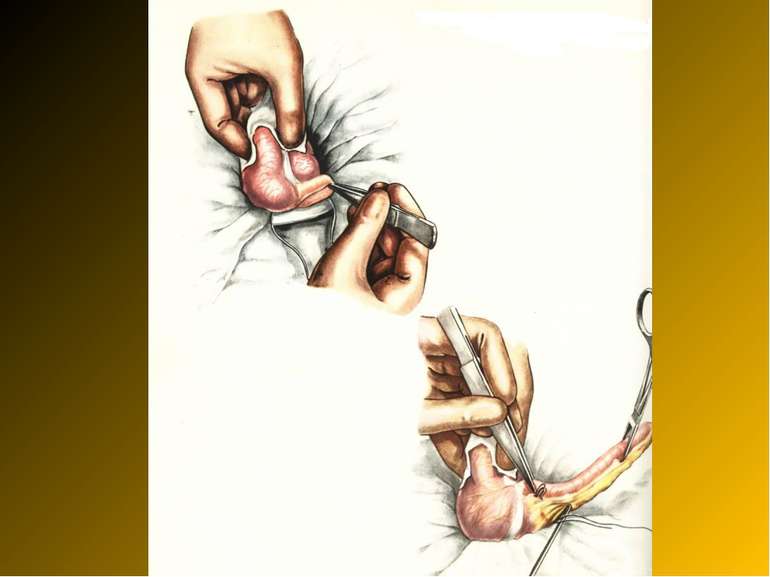
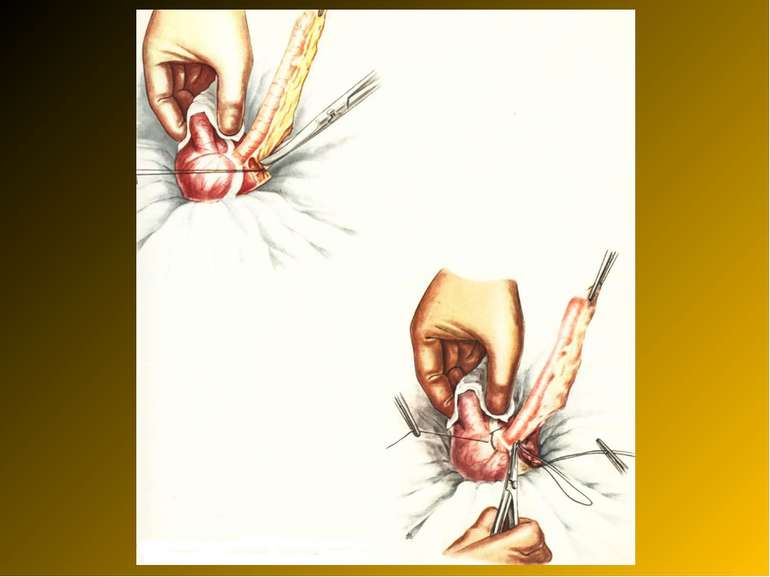
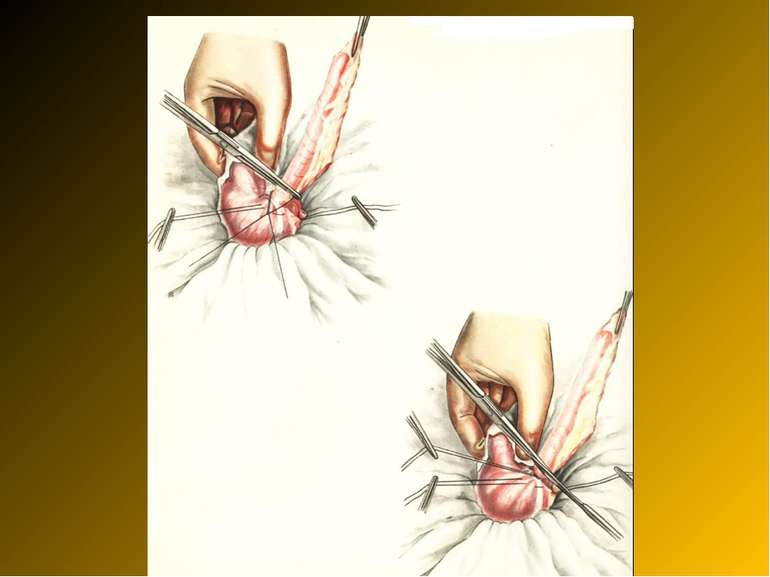
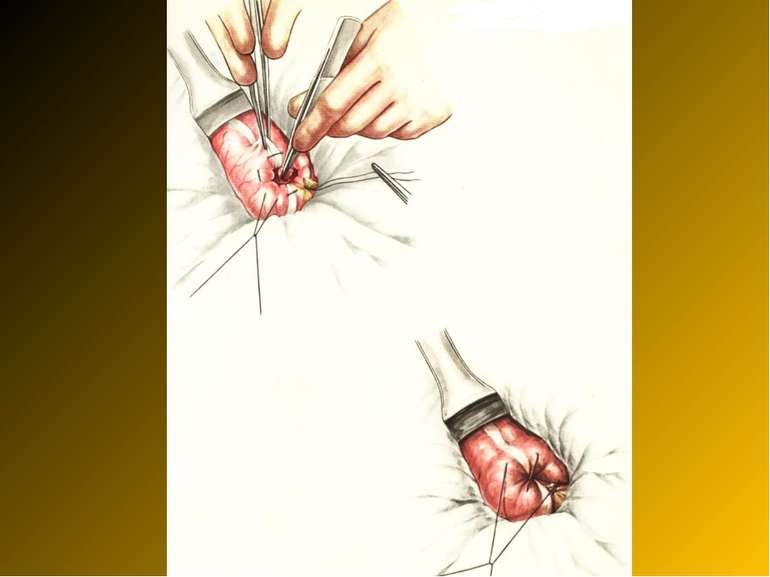
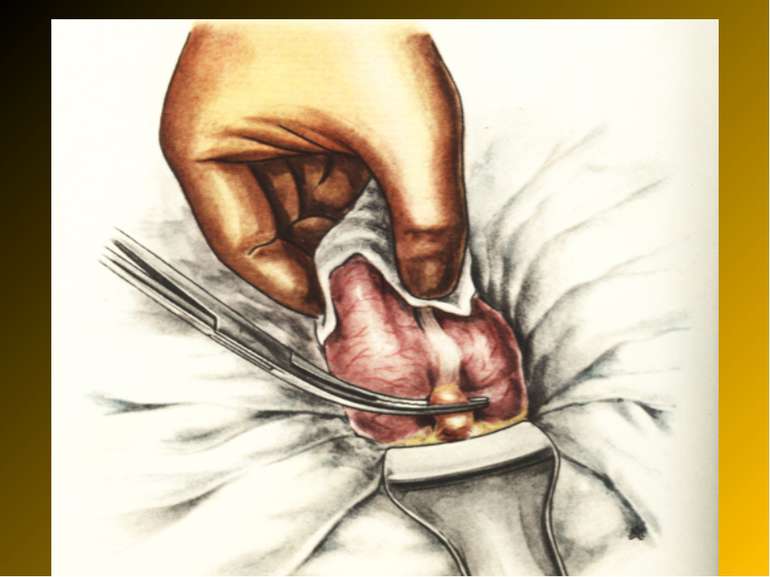
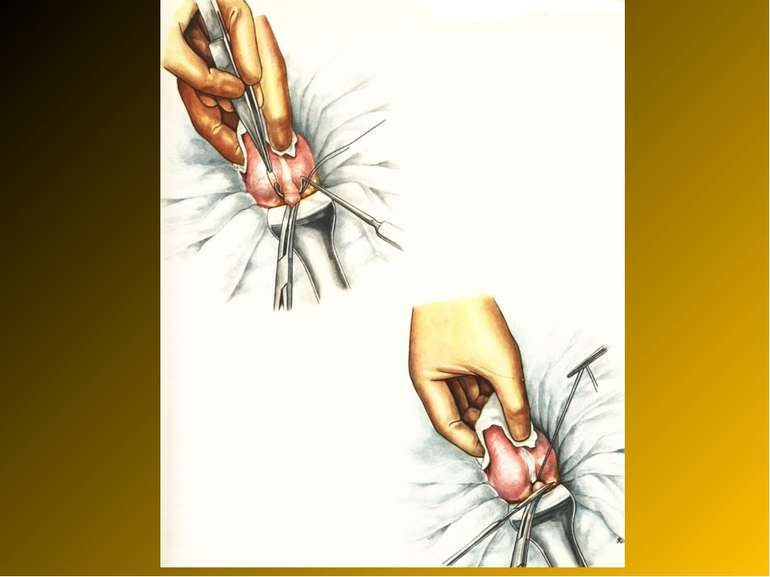
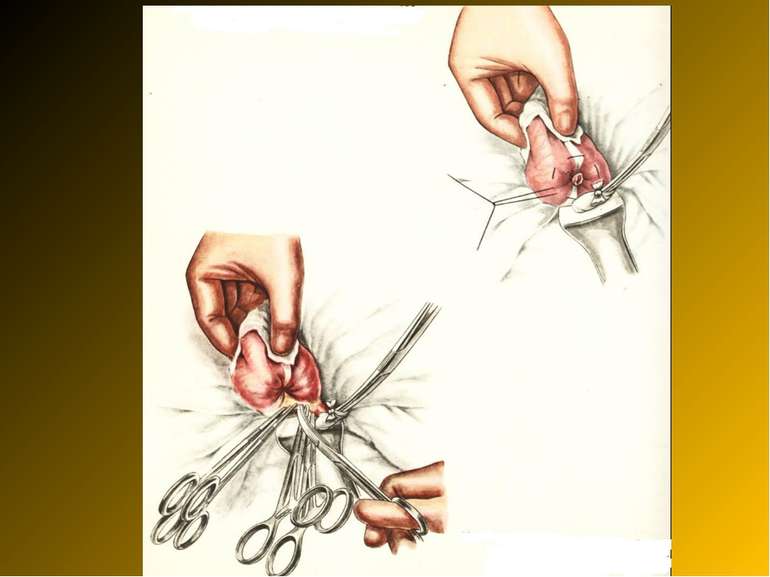
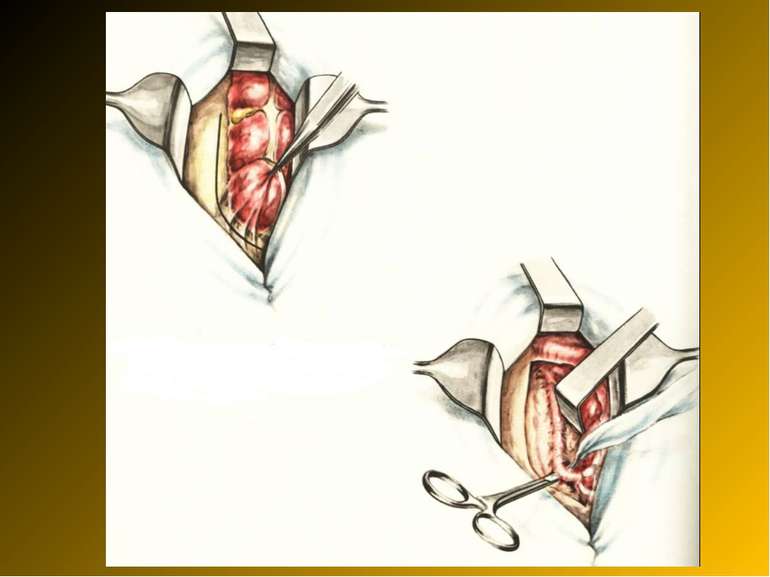
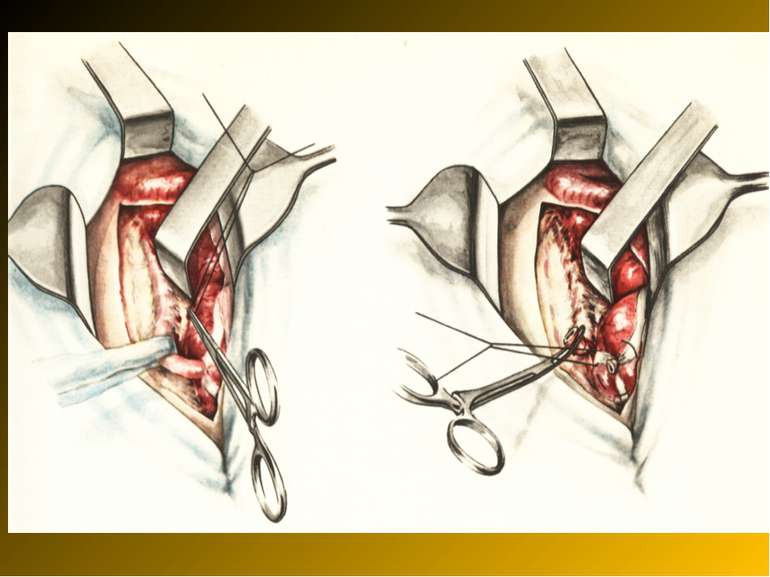
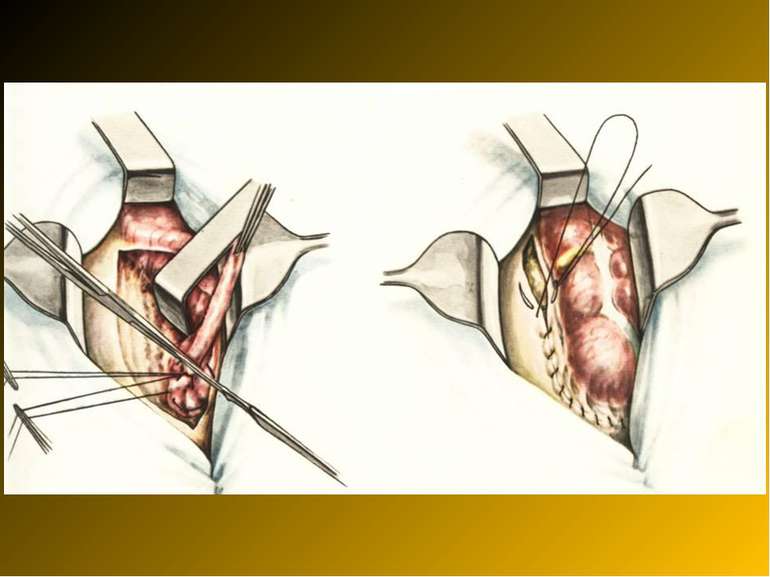
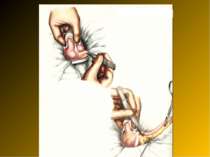
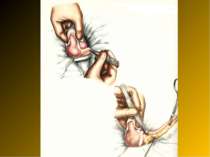
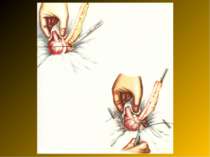
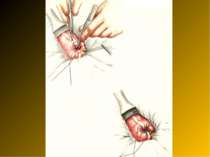
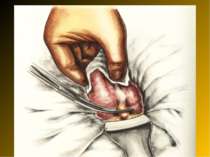
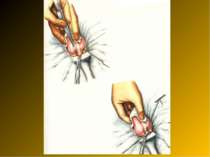
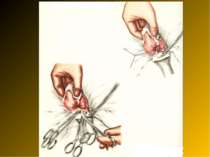
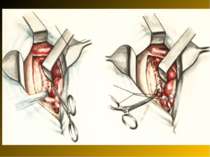
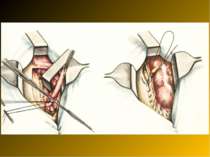
Основні етапи апендектомії При простому або ж флегмонозному апендициті з наявністю місцевого реактивного випоту виконується типова апендектомія. Брижа відростка прошивається і перев’язується з подальшим відсіченням. У даний час більшість хірургів занурюють куксу відростка кисетним швом із додатковою перитонізацією Z-подібним швом. При інфільтрованій стінці сліпої кишки куксу відростка занурюють за допомогою окремих вузлових серо-серозних швів із додатковою перитонізацією пасмом чепця. Обов’язковим етапом операції є повне видалення ексудату . При простому катаральному апендициті, незалежно від наявності випоту в черевній порожнині, показана додаткова ревізія: огляд дистального відділу здухвинної кишки – 70-80 см.
Аппендикулярний інфільтрат - одне з ускладнень гострого апендициту. Деструктивно змінений червоподібний відросток стає як би епіцентром злукоутворення. Довкола нього утвориться конгломерат хаотично спаяних між собою прилеглих органів і тканин. У процес втягується великий сальник, петлі тонкої кишки, сліпа і висхідна кишка, очеревина. Стінки цих органів піддаються запальної інфільтрації, границі між ними поступово губляться. Інфільтрат швидко збільшується в розмірах, щільно зв'язуючи з передньою, задньою і бічною стінками живота. Іноді інфільтрат досягає величезних розмірів, займаючи всю праву половину живота.
При підтвердженні наявності рихлого апендикулярного інфільтрату виконується апендектомія з дренуванням черевної порожнини. При виявленні щільного запального інфільтрату виключаються активні маніпуляції. Черевна порожнина дренується.
Ведення післяопераційного періоду 1. Адекватне обезболення. 2. Антибіотикотерапія за показаннями. 3. Специфічна і неспецифічна профілактика тромбоемболічних ускладнень за показаннями. 4. Корекція основних показників гомеостазу при ускладнених формах гострого апендициту. 5. Спазмолітична терапія, прогестерон, щоденний огляд у вагітних гінекологом. 6. Рання післяопераційна активація хворих.
Апендикулярний перитоніт Гострий аппендицит, як і інші захворювання органів черевної порожнини, може супроводжуватися перитонітом. Серед причин загального перитоніту гострий аппендицит займає перше місце (50-55%). Частота цього ускладнення при гострому апендициті зустрічається в 0,6-4,1% випадків. Класифікація перитоніту 1. Місцевий. 2. Поширений.
Особливості клінічного перебігу місцевого перитоніту в залежності від анатомічного розміщення паростка 1. При тазовому розміщенні : - м’язове напруження передньої черевної стінки може бути відсутнім; - різка болючість тазової очеревини при ректальному та вагінальному дослідженні. 2. При заочеревинному розміщенні: - м’язове напруження передньої черевної стінки мало виражене; - спостерігається скорочення м’язів поперекової ділянки справа. 3. При ретроцекальному розміщенні: - м’язове напруження передньої черевної стінки незначне; - можуть спостерігатися явища тонкокишкової непрохідності.
Діагностична програма І. Обов’язкові лабораторні та інструментальні дослідження. - Загальний аналіз крові + гематокрит з обов’язковим визначенням лейкоцитарного індексу інтоксикації. - Загальний аналіз сечі. - Визначення стану згортальної системи кров: - час згортання і тривалість кровотечі; коагулограма. - Група крові, Rh-фактор. - Біохімічний аналіз крові (цукор, білок, білірубін, сечовина, креатинін, АлТ, АсТ, електроліти.) - ЕКГ, УЗД. ІІ. Додаткові інструментальні дослідження. - оглядова рентгенографія органів черевної порожнини. - лапароцентез, лапароскопія. ІІІ. Обов’язкове залучення лікарів суміжних спеціальностей: - анестезіолога, терапевта, за необхідністю – кардіолога, ендокринолога та ін.
Критерієм готовності хворого до операції є його операбельність за шкалою Watter 1) – систолічний артеріальний тиск не нижче 90 мм.рт.ст. 2) – ЦВТ- додатній 3) – діурез не менше 3 мл за 1 хв. При умові неоперабельності хворого після 2-3 годин передопераційної підготовки: - не вдається досягти умов операбельності за Watter, - Мангеймовський індекс перитоніту більше 30 балів показано: лапароцентезне закрите дренування і лаваж черевної порожнини та інфузійно-трансфузійна терапія до досягнення критеріїв операбельності пацієнта.
Передопераційна підготовка 1. Постійна назогастральна декомпресія. 2. Катетеризація сечового міхура. 3. Корекція водно-електролітного обміну (фізіологічний розчин хлористого натрію, рефортан, стабізол, інфузійний препарат “Електролітів-153 розчин”). 4. Корекція білкового, вуглеводного, ліпідного обмінів. 5. Корекція метаболічного ацидозу та порушень мікроциркуляції. 6. Введення антибіотиків широкого спектру дії. Посиндромна симптоматична терапія.
Оперативне втручання 1. Лапаротомія в правій здухвинній ділянці тільки при обмеженому місцевому перитоніті. В інших випадках середньо-серединна лапаротомія. 2. Ліквідація джерела перитоніта і при можливості перев’язка кукси апендікса із зануренням її в купол сліпої кишки. При неможливості останнього – тільки перев’язка кукси. При відсутності умов для виконання останнього – вшивання отвору в сліпій кишці і переміщення місця вшивання в заочеревинний простір. При неможливості локалізації місця відходження червоподібного паростка – дренування і відмежування сліпої кишки великим сальником. Обов’язковим є взяття вмісту черевної порожнини на визначення флори і чутливості до антибіотиків.
3. Визначеня показів до інтубації тонкої кишки і вибір методу інтубації. - виражена динамічна кишкова непрохідність (діаметр тонкої кишки більш ніж 5 см.); - потовщена стінка тонкої кишки на значному протязі; - при відсутності протипоказів (наявність серцево-легеневої недостатності, старечий вік хворого та ін.) – назогастроінтестинальна інтубація; - при вираженій серцево-судинній та легеневій недостатності, старечий вік пацієнта, відсутність умов для проведення назогастроінтестинальної інтубації – інтубація тонкої кишки через гастростому. 4. Дренування черевної порожнини. Промивання черевної порожнини проводиться розчинами антибіотиків 6-8л, 0,1% розчином фурагіну разом з гепарином та антибіотиком, озонованими розчинами і ін.
6. Введення антибіотиків широкого спектру дії останнього покоління під час операції. 7. Вибір методу завершення лапаротомії: - зашивання лапаротомної рани і дренування черевної порожнини з 1-4 точок на передній стінці ПХВ трубками в кількості 3 і більше. - Виконання лапаростомії з дренуванням черевної порожнини. Показання до виконання лапаростомії: поширений перитоніт; відсутність умов для радикального видалення джерела перитоніту; масивні накладання фібрину, які важко видалити; наявність аеробно-анаеробної мікрофлорної асоціації в ексудаті.
Тривалість стаціонарного лікування Неускладнений перебіг - 3 – 4 дні. Ускладнений перебіг -7 – 10 днів. Вимоги до результатів лікування 1. Загальний стан задовільний. 2. Функція кишкечника не порушена. 3. Рана без ознак запалення. 4. Раннє відновлення працездатності.
Схожі презентації
Категорії