Презентація на тему:
СУЧАСНІ АСПЕКТИ ДІАГНОСТИКИ І ТЕРАПІЇ ГРВІ У ДІТЕЙ ТА ПІДЛІТКІВ В АМБУЛАТОРНИХ УМОВАХ
Завантажити презентацію
СУЧАСНІ АСПЕКТИ ДІАГНОСТИКИ І ТЕРАПІЇ ГРВІ У ДІТЕЙ ТА ПІДЛІТКІВ В АМБУЛАТОРНИХ УМОВАХ
Завантажити презентаціюПрезентація по слайдам:
Гострі респіраторні вірусні інфекції (ГРВІ) – це велика група вірусних інфекцій дихальних шляхів з повітряно-крапельним механізмом передачі, які супроводжуються катаральними явищами, гарячкою і загальною інтоксикацією.
Актуальність: Гострі респіраторні вірусні інфекції (ГРВІ) є одними з найбільш поширених захворювань у дітей. Практично 90% дітей переносять ГРВІ щорічно. Від 15 до 75% дітей залежно від віку, мають 3-6 епізодів ГРВІ протягом року. Особлива схильність до повторних епізодів ГРВІ спостерігається у дітей перших трьох років життя у зв'язку з особливостями ще не сформованого імунітету. Значимість проблеми обумовлена також високим ризиком розвитку важких ускладнень і питомою вагою цих інфекцій в структурі смертності серед дітей перших трьох років життя.
Повторні захворювання на ГРВІ зумовлюють структурні зміни слизової оболонки дихальних шляхів, зрив адаптаційних механізмів захисту, формування алергічної патології, хронічних захворювань ЛОР-органів, бронхолегеневої системи, інших систем (міокардит, гломерулонефрит та ін.), приводять до вторинної імуносупресії, негативно впливають на фізичний і психомоторний розвиток.
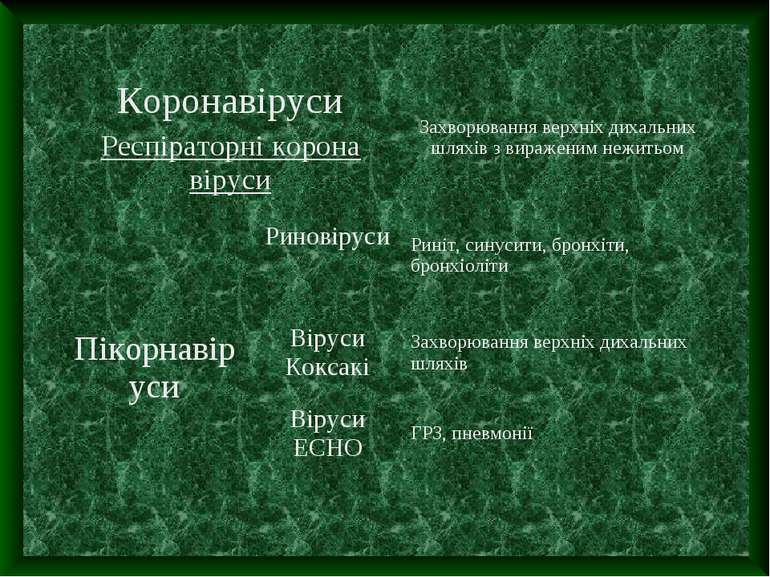
Основними збудниками ГРЗ є респіраторні віруси, на їх долю припадає 95% всіх гострих інфекцій верхніх дихальних шляхів. ГРЗ вірусної етіології називають ГРВІ. Отже, ГРВІ – це велика група гострих вірусних захворювань респіраторного тракту з подібними: - механізмами епідемічного процесу; - механізмами розвитку патологічного процесу в дихальних шляхах; - однотипними клінічними проявами, серед яких найбільш характерні: інтоксикація і катаральні явища. На сьогодні відомо біля 200 вірусів, які можуть бути причиною виникнення ГРВІ. Найбільш частими основними етіологічними агентами ГРВІ є віруси таких класів:
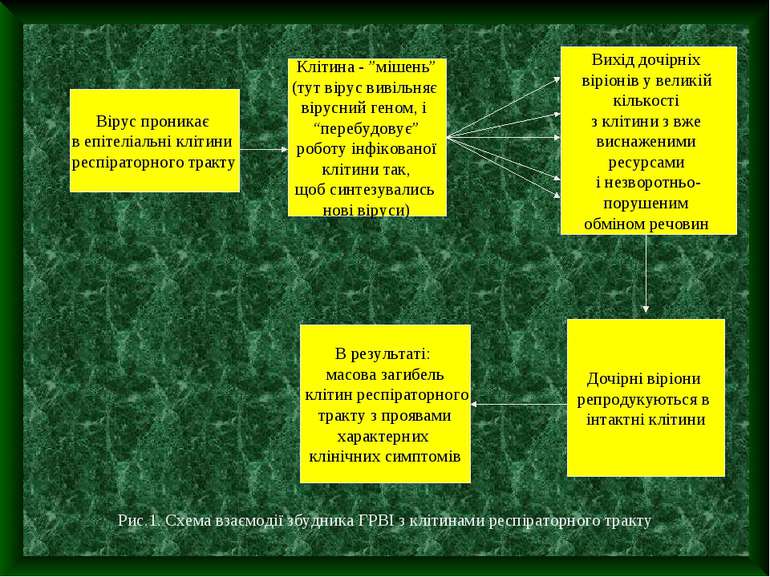
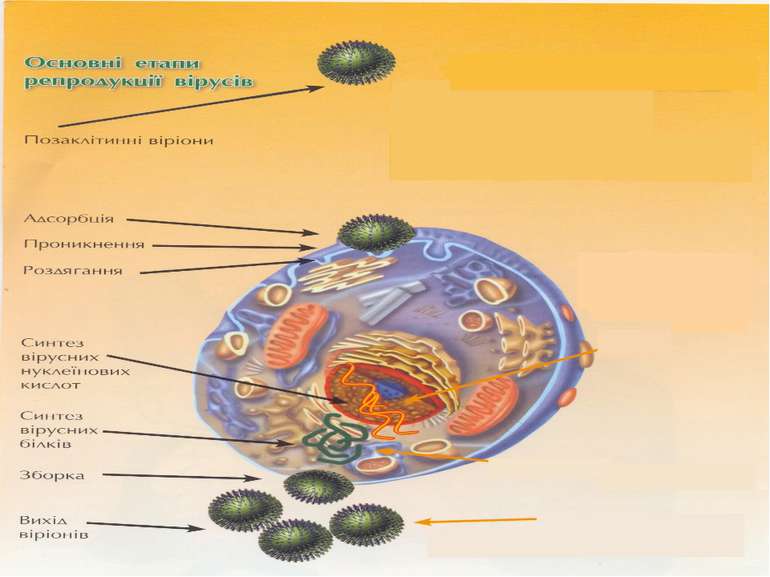
Епідеміологія: як правило джерелом є хвора людина. Людина заразна 3-5 днів. Невиключено зараження через предмети інфіковані виділеннями хворого. Механізм передачі – повітряно-крапельний. Патогенез : однією з властивостей, що об’єднує різнорідну групу збудників ГРВІ є їх здатність специфічно взаємодіяти з клітинами різних відділів респіраторного тракту.
Вірус проникає в епітеліальні клітини респіраторного тракту Клітина - ”мішень” (тут вірус вивільняє вірусний геном, і “перебудовує” роботу інфікованої клітини так, щоб синтезувались нові віруси) Вихід дочірніх віріонів у великій кількості з клітини з вже виснаженими ресурсами і незворотньо- порушеним обміном речовин Дочірні віріони репродукуються в інтактні клітини В результаті: масова загибель клітин респіраторного тракту з проявами характерних клінічних симптомів
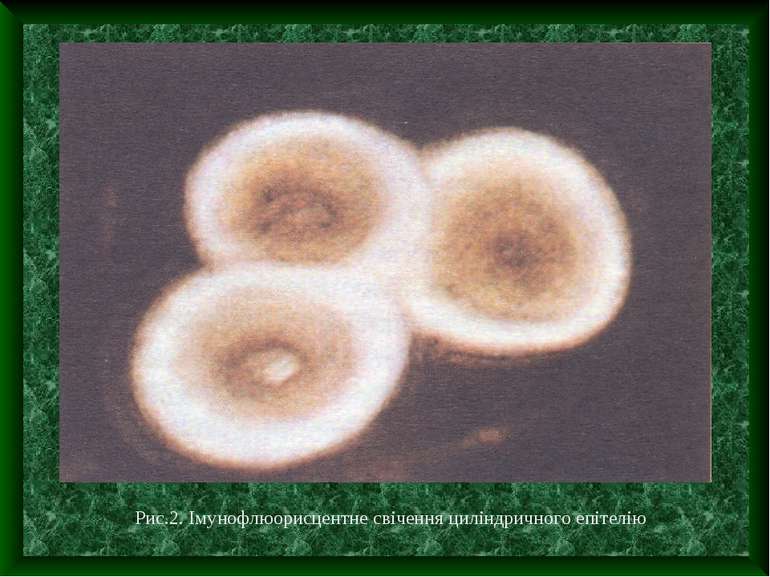
У нас, нажаль, існує значний розрив між можливостями діагностики респіраторних вірусних інфекцій за допомогою сучасних механізмів вірусології і молекулярної біології, та рівнем реалізації цих можливостей. З лабораторних методів діагностики – це дослідження мазка-відбитка з носо- та ротоглотки імунофлюорисцентним методом з антисироватками збудників ГРВІ. Це експрес метод, що дозволяє впродовж 2 год. визначити збудника захворювання. Серологічне дослідження крові з антигенна групи ГРВІ методом парних сироваток проводять для ретроспективної діагностики – проводиться забір крові у перші дні захворювання та через 7-10 днів. Діагностичне значення має зростання титру антитіл в 4 та більше разів.
У зв'язку з проблемами лабораторної ідентифікації, в практичній роботі користуються обґрунтованими на незаперечних фактах доказової медицини стандартами клінічних алгоритмів діагностики ГРВІ, що дозволяє поставити діагноз та зробити “емпіричний” вибір етіотропного лікування.
Грип - гостре інфекційне висококоантаґіозне захворювання зі схильністю до епідемічних спалахів, що характеризується значною інтоксикацією, симптомами ураження слизових оболонок дихальних шляхів та частими ускладненнями.
Назва хвороби пішла від французького grippe, що означає схопити. Довгий час, ще з часів Гіппократа, захворювання називали інфлюенца (від лат. influre- вторгнення). Вірусна природа грипу встановлена в 1933 р. Збудники – РНК-вмісні віруси, що належать до ортоміксовірусів. Виділяють три антигенно самостійних типи А, В, С. Вірус грипу – це одноклітинний суб'єкт, внутрішня частина якого – нуклеокапсид – представлений однонитчатою РНК, зовнішня оболонка складається з 3 шарів (білкова мембрана і два шари ліпідів). На оболонці розташовані глікопротеїдні субодиниці (антигени) – гемаглютинін (HA) і нейрамінідаза (NA). Вони утворюють шипи на оболонці. Зо допомогою гемаглютиніну вірус прикріпляється до рецепторів клітини, а нейрамінідаза руйнує рецептори і допомагає у звільненні вірусу з клітини після циклу розмноження. Антитіла до гемаглютиніну забезпечують основний імунітет проти вірусу, в той час, як антитіла до нейрамінідази перешкоджають поширенню вірусу в організмі і ослабляють інфекційний процес.
Особливістю вірусу грипу А є його значна антигенна мінливість. У людини встановлено три підтипи гемаглютиніну H1, H2, H3 і два підтипи нейрамінідази N1 i N2. Можлива зміна як одного антигену (антигенний дрейф), так і двох (антигенний шифт). Зміни одного антигену відбуваються кожні 2-3 роки, що обумовлю схильність захворювання викликаного цим збудником, до частих (практично кожного року) епідемічних спалахів. Останнім часом циркулюють переважно віруси А (H1N1), A (H3N2). Епідемії грипу А мають бурхливий розвиток протягом 1-2 міс. хворіє 30-50% населення. Відповідно до міжнародної номенклатури, позначення штамів вірусу передбачає наступне: географічне походження, порядковий номер штаму, рік виділення, підтип вірусу, наприклад: А/Сінгапур/1/57/H2N2 означає вірус грипу А, виділений в 1957 р., в Сінгапурі і має різновидність антигенів H2N2. Вірусу грипу В і С не відрізняються суттєвою антигенною мінливістю і епідемії грипу В розвиваються повільно, а грип С взагалі реєструється виключно у вигляді спорадичних випадків.
Епідеміологія і патогенез. Спалахи грипу бувають щороку, епідемії виникають через 1-3 роки. Епідемії що охоплюють всю земну кулю (пандемії) спостерігаються переважно через кожних 10-15 років. Найбільш тяжкі пандемії, про які є дані в світовій літературі, були в 1889-1890рр., 1918-1920рр., (загинуло більше ніж 20 млн. людей), 1957 р.(вірус азіатського грипу з антигенною формулою H2N2), 1968 р. (віру гонконгського грипу H3N2). Джерелом інфекцій є хвора людина (з кінця інкубаційного періоду і весь період лихоманки). Після 5-7 дня хвороби небезпека зараження зменшується. Особливо небезпечні хворі стертими і субклінічними формами. Продовжуючи активний спосіб життя, вони заражають багатьох людей. Шлях передачі – повітряно-крапельний, сприйнятливість до збудника висока і це веде до стрімкого збільшення хворих. При чому на початку хворіють дорослі, а потім, як правило, діти заражаються від них. Захворювання поширюється як пожежа. По мірі зникнення “горючого матеріалу” і вироблення колективного імунітету захворювання згасає. Епідемії виникають в зимовий період, цьому сприяє скученість людей, низька температура навколишнього середовища, вітамінний дефіцит. В міжепідемічному періоді бувають спорадичні випадки.
Ланки патогенезу при грипі Проникнення вірусу в епітеліальні клітини дихальних шляхів, розмноження його протягом 4-6 год., вивільнення із зараженої клітини і потрапляння в сусідні. Реплікація вірусу, як правило, закінчується загибеллю інфікованих клітин.
Утворені при цьому аутоантигени і вірусні антигени “запускають” місцеві автоімунні цитотоксичні реакції спрямовані на організацію вогнищ ураження та елімінацію пошкоджених клітин і вірусних антигенів. Морфологічно це проявляється місцевим запаленням аж до геморагічного чи гнійно-гемарагічного, а клінічно – катаром верхніх дихальних шляхів.
З місць первинної локалізації вірус грипу і продукти розпаду епітелію попадають в кров. Вірусемія є обов'язковою фазою патологічного процесу.
Вірусемія сприяє генералізованому ураженню ендотелію капілярів, в першу чергу легенів, серця, нервової системи аж до повного парезу. Внаслідок сповільнення кровотоку і підвищеної проникності судин виникає набряк і набухання мозку, гемодинамічні розлади в різних органах і системах.
Грипозна інфекція обумовлює імунодефіцитний стан, що сприяє приєднанню вторинної бактеріальної інфекції.
Клініка. Критерії встановлення діагнозу. Короткий інкубаційний період (від декількох годин до 2 днів). Гострий початок захворювання з вираженим інтоксикаційним синдромом: гіпертермія, озноб, млявість, біль голови, біль в очах, міалгії, знижений апетит, бувають розлади свідомості. Лихоманка при неускладненому грипі триває не більше 5-6 днів. Катаральні прояви у перші дні захворювання незначні : відчуття сухості, болю в горлі і за грудиною, першіння, сухий кашель, “заложеність носа”. При огляді слизових геперемія м'якого і твердого піднебіння, кон'юнктивіт, склерит, глотка з синюшним відтінком, можуть бути зернистість і геморагії. Шкіра суха, гаряча, гіперемія обличчя. В дебюті захворювання тахікардія, підвищення артеріального тиску, твердий пульс, гучні тони серця. В наступні 2-3 дні шкіра стає вогкою, з носових ходів появляться слизисті, слизисто-гнійні виділення, артеріальний тиск падає, тони серця приглушені, розширені межі серця, вислуховується систолічний шум, пульс стає м'яким. Для встановлення діагнозу важливим є наявність епідемічного спалаху грипу в регіоні підтвердженого ОблСЕС.
Діагностичні критерії грипу відповідно до протоколу № 354 МОЗ України, від 09.07.2004 року. Клінічні: Гострий початок; Лихоманка 38,5 - 40˚С; Виражені симптоми порушення загального стану, які розвиваються в пешу добу захворювання (сильний головний біль, біль у м'язах, суглобах, очних яблуках, гіперестезія, млявість, адинамія блювота); Можливий геморагіний синдром : носові та інші кровотечі, петехіальний висип на обличчі, шиї та верхній частині тулуба;
Помірні ознаки ринофарингіту (закладеність носа, невеликі сирозні виділення носа, першіння, дряпання та біль в горлі, гіперемія задньої стінки глотки, м'якого піднебіння з ін'єкцією судин та петехіальними крововиливами); Ін'єкція судин склери; Ознаки трахеїту (сухий болісний кашель з печінням та болем за грудиною). Лабораторне підтвердження грипу є бажаним, але не обов'язковим в період епідемії.
Класифікацію ГРВІ запропонував В.Ф. Учайкін в 2002 р., згідно якої виділяють: Таблиця Класифікація ГРВІ (В.Ф. Учайкін, 2002 р.) Тип Тяжкість Перебіг 1. Типові форми а. Легка в. Середньотяжка с. Тяжка Ускладнений перебіг Неускладнений перебіг. 2. Атипові : Стерта Гіпертоксична
Відповідно до цього користуються такою класифікацією грипу. Клінічні форми грипу Тип Тяжкість Форми Основний синдром Типові форми: Катаральна Субтоксична Токсична Токсикокатарална а) с-м крупу б) астматичний синдром в) з первинним ураженням легенів г) сегментарним ураженням легенів д) церебральний с-м Легка Середньотяжка Тяжка 2. Атипові: Стерта Гіпертоксична Блискавична а) абдомінальний б) геморагічний
Ступінь важкості визначають за вираженістю і тривалістю симптомів системної запальної відповіді (підвищення температури тіла, змін загального стану, наявністю міалгій, менінгіального симптому комплексу), наявністю змін з боку серцево-судинної системи, ускладнень. Критерії гіпертоксичної форми грипу Гіпертермічний синдром; Менінгоенцифалітичний синдром з позитивними менінгіальними знаками, судомами, порушенням свідомості; Геморагічний синдром з петехіальним висипом частіше на верхній половині тулуба та обличчі; Блискавичний перебіг;
Особливості перебігу грипу у новонароджених і дітей першого року життя Часто починається поступово з незначного підвищення температури тіла; Симпотоми системної запальної відповіді проявляются не стільки гіпертермією, скільки блідістю шкіри, відмовою дитини від груді, млявістю, енцефалопатією; Катаральні явища виражені слабо; Швидко прирєднується бактеріальна інфекція у вигляді отиту, пневмонії, тощо.
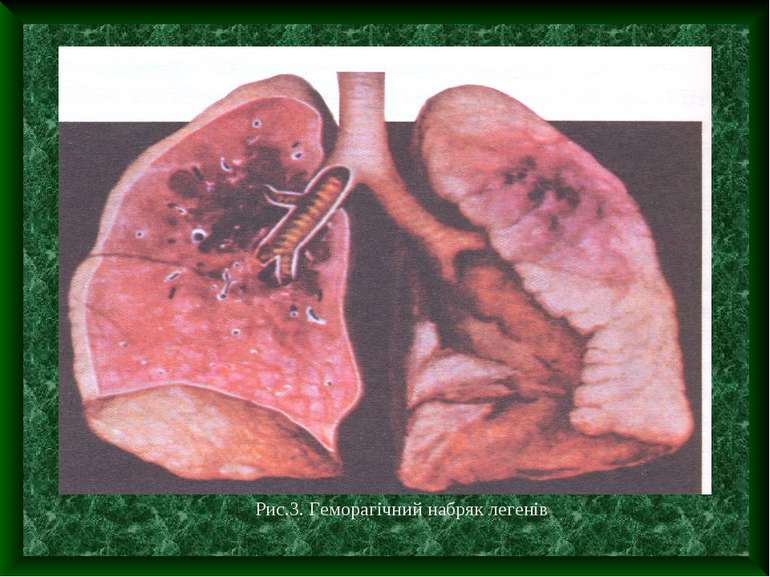
В аналізі крові в перший день хвороби можливий лейкоцитоз нейтрофільного характеру з незначним зсувом вліво. З 2-3 дня хвороби – лейкопенія, еозинофілія, відносний лімфоцитоз (за рахунок вираженої нейтропенії). При відсутності бактеріальних ускладнень ШОЕ не змінюється Ускладнення грипу З боку дихальної системи: трахеобронхіт, пневмонія, геморагічний набряк легенів, несправжній круп; З боку ЛОР-органів: отит, синусит; З боку нервової системи: енцифаліт, менінігоенцифаліт, арахноідит, полінейропатія, набряк мозку, з поступовим вклиненням у великий потиличний отвір; З боку серця: міокардит; З боку сечовидільної системи: цистит, пієлонефрит, гломерулонефрит; Синдром Рея (гостро енцефалопатія і жирова дегенерація внутрішніх органів); Синдром раптової смерті;
Парагрип – це гостре вірусне захворювання з помірною інтоксикацією. Характеризується ураженням верхніх дихальних шляхів, переважно гортані, з розвитком синдрому крупу. Збудник – РНК-вмісний вірус. Виділено 4 серотипи парагрипу, які характеризуються стабільністю антигенної структури. Спостерігається тропінсть вірусу до епітелію гортані і носа. Переважно хворіють діти раннього віку. Найбільше підвищення захворбваності в осінньо-зимові та весняні місяці.
Основні діагностичні ознаки парагрипу Інкубаційний період 2-7 днів; Починається гостро, з підвищення температури, слабо виражених симптомів інтоксикації, катаральних явищ; Характерне ураження гортані, що проявляється осиплістю голосу, нерідко афонією, грубим, сухим, “гавкаючим” кашлем, розвитком гострого стенозу гортані. Кашель утримується тривало, інколи 3 тижні.
Респіраторно-синцитіальна вірусна інфекція – гостра респіраторна вірусна хвороба з помірно вираженою інтоксикацією, переважним ураженням нижніх дихальних шляхів з частим розвитком бронхіоліту. Хворіють переважно діти раннього віку, захворювання має зимово-весняну сезонність. Збудник – РНК-вмісний вірус, має тропізм до слизової оболонки нижніх відділів дихальної системи. Вражаються бронхіоли і паринхіма легенів, з некрозом трахеобронхіального епітелію і розвитком обтураційного бронхіоліту.
Особливості клінічної картини: у дітей раннього віку захворювання протікає у вигляді бронхіоліту – спочатку підвищення температури тіла, частіше до субфебрильних цифр, закладеність носа, сухий кашель з наступним погіршенням стану за рахунок розвитку обструкції: дихання шумне, грудна клітка роздута, міжреберні проміжки розширені, експіраторна задишка з втягненням податливих місць грудної клітки, ціаноз носо-губного трикутники, акроціаноз; перкуторно визначається коробковий звук, а аскультативно велика кількість крепітуючих і дрібноміхурчастих вологих хрипів. Симптоми інтоксикації не виражені. Важкість стану обумовлена дихальною недостатністю.
Коронавірусна інфекція – гостра вірусна інфекція, що характеризується ураженням верхніх відділів респіраторного тракту, переважно носа, і слабовираденими симптомами інтоксикації. Коронавіруси – РНК-вмісні. Основні діагностияні клінічні ознаки: заложеність носа і масивні слизисто-гнійні виділення з носа, відчуття першіння в горлі, збільшення шийних лімфатичних вузлів.
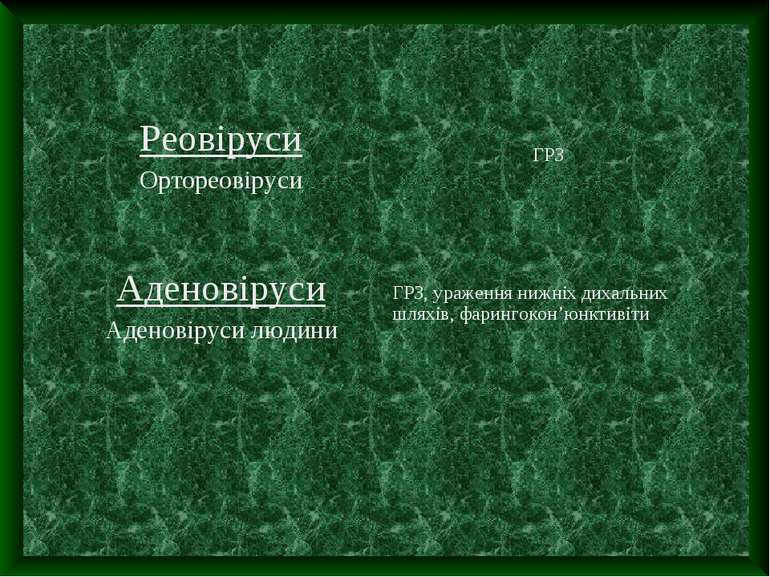
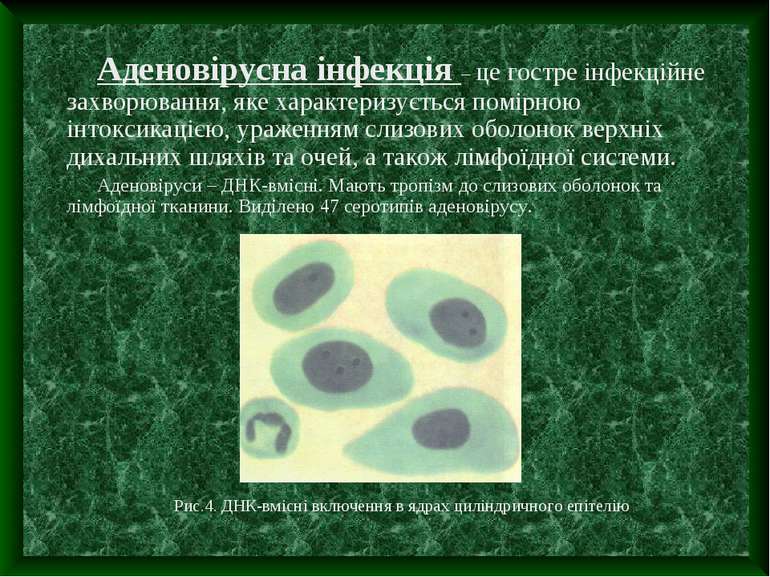
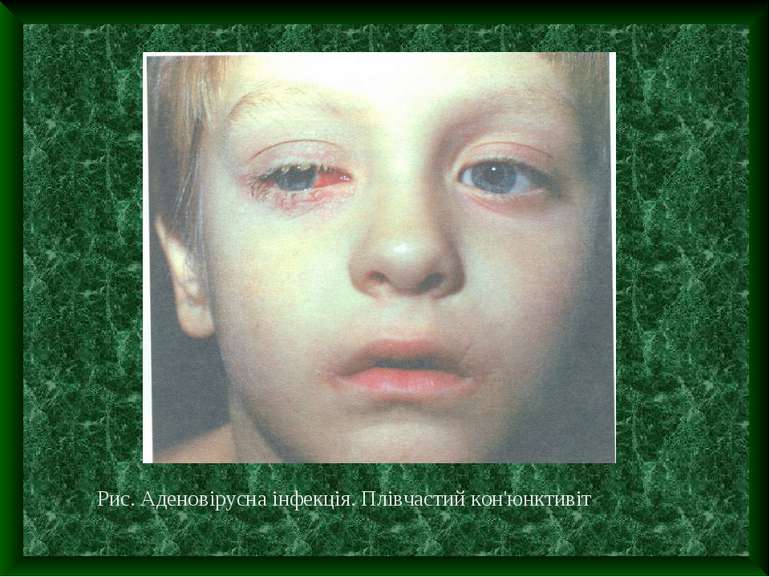
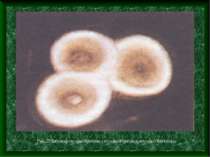
Аденовірусна інфекція – це гостре інфекційне захворювання, яке характеризується помірною інтоксикацією, ураженням слизових оболонок верхніх дихальних шляхів та очей, а також лімфоїдної системи. Аденовіруси – ДНК-вмісні. Мають тропізм до слизових оболонок та лімфоїдної тканини. Виділено 47 серотипів аденовірусу. Рис.4. ДНК-вмісні включення в ядрах циліндричного епітелію
Джерело інфекції є хвора людина і носій: до 7 дня хвороби вірус виділяється з верхніх дихальних шляхів і кон'юнктиви, реконвалісцент виділяє віруси з фекаліями до 50 днів і довше. Механізм передачі: повітряно-крапельний, можливий фекально-оральний, а також через контаміновані вірусом предмети. Вхідні ворота: епітелій носоротоглотки, слизова оболонка кон'юнктиви, епітелій кишок. Захворювання реєструється протягом всього року, підвищення – в осінньо-зимові місяці. Частіше хворіють діти від 6 міс. до 2 р.
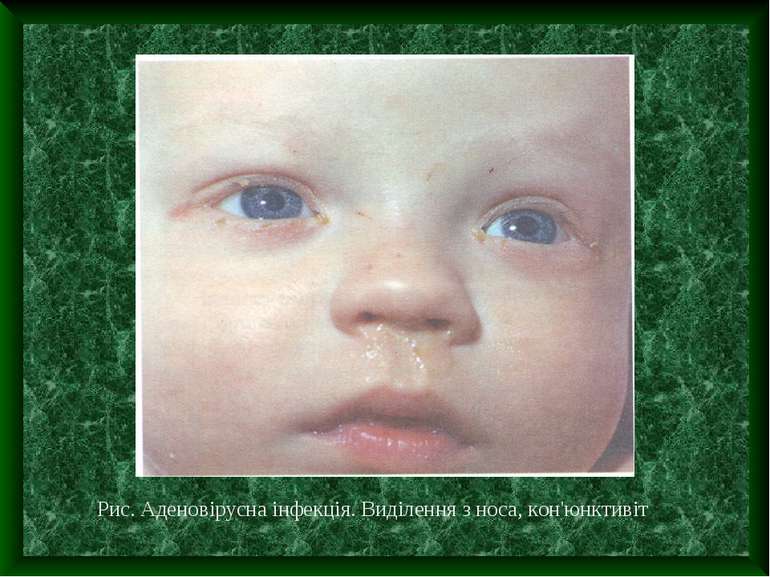
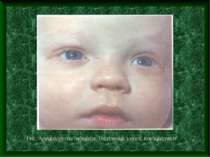
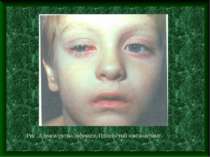
Основні клінічні діагностичні ознаки аденовірусної інфекції Інкубаційний період від 2 до 14 днів Переважання місцевих проявів над загально інтоксикаційними Виражений ексудативний компонент запалення слизових оболонок очей, носа, ротоглотки у поєднанні лімфаденопатією, особливо шийних лімфовузлів. Кон'юнктивіт – “ візитна картка “ аденовірусної інфекції Може спостерігатися збільшення печінки, селезінки Можливі кишкові роздади у вигляді частих рідких випорожнень
Клінічні форма аденовірусної інфекції (Учайкін В.Ф., 2002) Тип Тяжкість Катар верхніх дихальних шляхів Фарингокон’юнктивальна гарячка Тонзилофарингіт Кератокон’юнктивіт, плівчастий кон'юнктивіт Пневмонія Мезаденіт Геморагічний цистит Енцефаліт, менінгоенцифаліт, полірадикулонефрит Діарея Легка Середньотяжка Тяжка
Родина Пікорнавірусів Риновірусна інфекція – гостре респіраторна захворювання, що проявляється вираженим ураженням слизових носа і незначними симптомами інтоксикації. Риновіруси- РНК-вмісні. Основним проявим захворювання є “ заразний нежить”, часто з мацерацією шкіри біля крил носа. Ентеровірусна інфекція – зумовлена вірусами Коксакі і ECHO, характеризується лихоманкою, різноманітністю клінічних симптомів, провідне місце серед яких займає ураження центральної нервової системи.
Віруси Коксакі і ECHO – РНК-вмісні, Коксакі має 30 серотипів, ECHO – 34 серотипи. Джерелом інфекції є хворі і вірусоносії. Протягом 1-2 тижні віруси виділяють із носоглоткового слизу до 15 міс. з фекаліїв. Шлях передачі повітряно-краплинний, фекально-оральний, інколи трансплацентарний. Хворіють переважно діти, частіше у віці від 3 до 10 років. Епідемічні спалахи мають літньо-осінню сезонність, спорадичні випадки зустрічаються протягом всього року. Вхідні ворота – слизові оболонки верхніх дихальних шляхів і кишківника. Дальше вірус попадає в регіональні лімфовузли, розмножується, зумовлює місцеву запальну реакцію що проявляється симптомами герпетичної ангіни, фарингіту чи кишковими дисфункціями. Внаслідок вірусемії віруси розносяться по всьому організму, і осідаються в тих органах до яких тканин мають тропність. А це в першу чергу нервова система, м'язи, епітеліальні клітини, що зумовлює велику різноманітність клінічної картини
Основні діагностичні ознаки ентеровірусної інфекції Виражені симптоми загальної інтоксикації, гострий бурхливий початок, лихоманка, біль голови, розлади сну Поліморфізм клінічних проявів: герпетична ангіна, м'язеві болі, катаральні прояви, діарея, екзантема У дітей часто спостерігається серозний менінгіт, герпетична ангіна, паралітичні форми, міокардит
Реовіруси інфекція – гостре інфекційне захворювання, яке характеризується катаром верхніх дихальних шляхів і частим ураженням тонкого кишківника. Реовіруси – РНК-вмісні. Джерело: хвора людина або вірусоносій. Не виключене інфікування від тварин. Механізм передачі : повітряно-крепальний, рідше фекально-оральний. Сприйнятливість до захворювання вища у дітей. Захворювання зустрічається у вигляді спорадичних спалахів.
Основні клінічні діагностичні ознаки Початок гострий з підвищення температури Характерна гіперемія обличчя і слизових оболонок З катаральними проявами може виникати нудота, блювота, діарея Хворі скаржатся на біль в животі, при пальпації відмічається вурчання по ходу тонкого кишківника Можливе збільшення лімфатичних вузлів, селезінки, печінки
Принципи лікування ГРВІ Легкі і середньоважкі форма ГРВІ у дітей можуть лікуватися вдома за умови максимальної ізоляції. Обов'язковій шпиталізації підлягають діти до одного року, з тяжкимим формами захворювання, діти з важкою супутньою патологієї, незалежно від важкості ГРВІ. Шпиталізувати хворих грипом необхідно в боксовані і напівбоксовані відділення. Приміщення де перебувають хворі повинно провітрюватись. Відповідно до протоколу затвердженого МОЗ України у лікування грипу та інших ГРВІ виділяють такі позиції: Базисна терапія: Ліжковий режим до нормалізації температури;
Молочно-рослинна, збагачена вітамінами дієта; Вживання великої кількості рідини: чай з цитриною, гарбати (рослинні відвари з жарознижуючою потогінною дією), соки фруктові, морси, лужні мінеральні води, тощо. Аскорбінова кислота 100мг/рік/добу При закладенні носа у дітей до 6 міс. зволожують слизову носових ходів фізіологічним розчином натрію хлориду. Дітям старшим 6 міс. можна призначати судинозвужуючі дитячі краплі, але застосовувати її не довше 3 днів
Судинозвужуючі краплі в ніс: 0,05 % р-н фармазоліну, 0,25-0,5 % р-н мезатону, 0,05 % р-н назолу (оксиметазоліну), 0,05 % р-н галазоліну (ксілометазоліну), 0,01-0,05 % р-н називіну (оксиметазоліну), 0,05 % р-н тизіну, віброцил (фенілефрин) 0,01% розчин; Еуфорбіум композітум (антигомотоксичний спрей), не має судинозвужуючої дії, але попереджує висихання слизової носа, має вірусостатичний ефект, безпечний і добре переноситься навіть грудними дітьми Категорично забороняється застосування ацетилсаліцилової кислоти дітям до 12 р.
Температуру тіла необхідно знижувати коли вона перевищує 38,5-39˚С. Але дітям до 2 міс., а також з перинатальною енцефалопатіє, судомами в анамнезі та важким захворюванням серця треба постійно проводити контроль гарячки, не допускати перевищення температури тіла вище 38˚С . Парацетамол : 10-15 мг/кг/раз, повторити можна через 6 год. Ібупрофен : 5-10 мг/кг/раз, повторити можна не раніше ніж 4-6 год. При сухому кашлі: протикашльові препарати (декстраметорфан) сінекод: 2 міс.-1 р. – 10 крапель 3 рази/добу 3р. – 6р. – 20 крап. 3 рази/добу 6-12 р. (сироп) – 10мл 3 рази/добу 12 р. і старше 15 мл. 3 рази/добу лібексин: 25-50 мг 3-4 рази/добу Тусупрекс, седотусін, глаувент.
При вологому кашлі з важким відходженням мокроти – муколітики: мукалтин: 1 таб. 3-4 рази/добу амброксол (лазолван, амбробене) 1-2 р. 2,5 мл 2 рази/день 2-6 р. 2,5 мл 3 рази/день 6-12 р. 5 мл 2-3 рази/день після 12 р. 10 мл 2 рази/день ацетилцистеїн: до 2 р – 50 мг. 2-5 р. – 100 мг старше 6 р. – 200 мг 2-3 рази/добу
2. Етіотропна терапія Ремантадин – ефективний при грипі А в перші 2 дні захворювання. Призначається дітям старшим 7 років. 7-10 років – 50 мг 2 рази/добу 10-14 років – 50 мг 3 рази/добу протягом 5 днів Альгірем – ефективний при вірусі А і має антитоксичну дію при грипі В. Сироп 0,2% 100 мл 1-3 роки – 10 мл 3 рази в перший день 10 мл 2 рази 2-3 день 10 мл 1 раз 4 день 3-7 років – 1 день 15 мл 3 рази 2-3 день 15 мл 2 рази 4 день 15 мл 1 раз Таміфлю – ефективний при грипі А та В. Дітям старше 12 р. – 75 мг 2 рази/добу 5 днів.
Індуктури ендогенного інтерферону: арбідол: до 2 років не призначається 2-6 р. 50 мг 3 рази/добу 6-12 100 мг 3 рази/добу при неускладнених ГРВІ 3 дні, при ускладнених – 5 днів з наступним 1 раз на тиждень 3-4 тижні циклоферон : 4-6 р – 0,15 г 1раз/добу 7-11 – 0,3 г 1 раз/добу старше 12 р. – 0,45 г 1 раз/добу, курс 5-9 таб. А також: аміксин, імунофлазід, протефлазід, тефлазід та ін. Рекомбінантні інтерферони : лаферон, грипферон, віферон. В тяжких випадках – нормальний людський імуноглобулін з високим вмістом проти грипозних антитіл: дітям до 2 р. – 1,5 мл, 2-7 р. – 3 мл, старшим 7 р – 4,5-6 мл. 3.Синдромальна терапія: проводиться згідно відповідних протоколів.
Специфічна профілактика грипу Вакцинопрофілактика повинна починатися за 1-1,5 міс до сезонного підйому захворюваності (вересень-листопад). Ваксігрип (Франція) – очищена, інактивована спліт-вакцина. 6 міс. – 35 міс. – 0,35 мл з 3 р. – 0,5 мл Інфлювак (Solvay Pharma) – субодинична, очищена. 6 міс. – 3 р. – 0,25 мл (це ½ дози) старше 3 р. і дорослим ) 0,5 мл (1 доза) Внутрішньом’язово або глибоко під шкіру Флюарікс (Бельгія) – спліт-вакцина, без консервантів 6 міс. – 36 міс. – 0,25 мл старше 3 р. – 0,5 мл
Екстренна профілактика Лаферон: для новонароджених 20 -50 тис. МО в мл для старших : 100 тис МО в мл по 5 крапель в кожний носовий хід через кожні 1-2 год. протягом 2-3 днів Грипферон: 1-3 роки – 2 краплі 3 рази/день (разова доза 2 тис МО, добова 6 тис. МО) 3-14 років – 2 краплі 4 рази/день підліткам 3 краплі через кожні 3-4 години. протягом 5 дінв при перших ознаках захворювання. З метою профілактики - у віковій дозі 2 рази/добу на весь період контакту з хворим Інтерферони перешкоджають інфікуванню вірусами не заражених клітин Оксолінова мазь: 0,25 % : слизову оболонку носа і його переддвір’я змазують 2-3 рази/добу (інактивує позаклітинно розташовані віруси) Ремантадин, арбідол, амізон.
Афлубін : діти до 1 р. – 1крапля 3-8 разів/день 2-4 р. 2-3 краплі - 3-8 разів/день до 12 р. 3-5 крапель – 3-8 разів/день підлітки 8 – 10 крапель 3-8 разів/день Так 1-2 дні, потім у вікових дозах – 3 рази/день Інфлюцид: дітям 1-2 р. – 1 таб. кожні 2 год. (не більше 8 разів). старшим 12 років – 1 таб. щогодини (не більше 12 таб.)
Неспецифічна планова профілактика Аскорбінова кислота Вілозен 1% розчин інтраназально, 2-5 крапель 4-5 разів/день 14 днів. Імунал: 1-6 років - 5-10 крапель 3 рази/добу 6-12 років - 10-15 крапель 3 рази/добу, курс 1 тиждень Ехінацея-ратіофарм: дітям старше 12 р. по 1 таб. 2 рази/добу 10 днів. Екстракт радіоли рожевої, настоянку елеутерококу, жень-шеню, антигіпоксин.
Специфічна і неспецифічна профілактика мають свої недоліки і переваги. При оптимальному їх поєднанні можна добитися хороших результатів, при яких грип та інші ГРВІ із категорії “ некерованих інфекцій ” можуть перейти в категорію інфекцій, кількість яких можна контролювати.
Схожі презентації
Категорії