Презентація на тему:
Репродуктивне здоров'я
Завантажити презентацію
Репродуктивне здоров'я
Завантажити презентаціюПрезентація по слайдам:
РЕПРОДУКТИВНЕ ЗДОРОВ“Я. БІОЛОГІЧНІ ОСНОВИ РЕПРОДУКТИВНОЇ СИСТЕМИ ЖІНКИ І ЧОЛОВІКА ДОЦЕНТ МАЛАНЧИН ІРИНА МИКОЛАЇВНА
РЕПРОДУКЦІЯ ЛЮДИНИ Процес репродукції у людини регулюють складні нейроендокринні ме ханізми, тому нормальне функціонування репродуктивної системи можливе лише за умови інтегрованого контролю нервових та гуморальних сигналів. Одним із проявів складних змін в організмі жінки є менструальний цикл: циклічні зміни в системі гіпоталамус — гіпофіз — яєчники; циклічні зміни в органах-мішенях (матці, маткових трубах, піхві, молочних залозах); циклічні зміни в ендокринній, нервовій та інших системах організму.
РЕПРОДУКЦІЯ ЛЮДИНИ Процес репродукції у людини регулюють складні нейроендокринні ме ханізми, тому нормальне функціонування репродуктивної системи можливе лише за умови інтегрованого контролю нервових та гуморальних сигналів. Одним із проявів складних змін в організмі жінки є менструальний цикл: циклічні зміни в системі гіпоталамус — гіпофіз — яєчники; циклічні зміни в органах-мішенях (матці, маткових трубах, піхві, молочних залозах); циклічні зміни в ендокринній, нервовій та інших системах організму.
РЕПРОДУКЦІЯ ЛЮДИНИ Основною ознакою нормального функціонування репродуктивної системи жінки є нормальний менструальний цикл. Цей біоритм детермінований генетично, у здорової жінки він стабільний протягом генеративного віку за своїми параметрами, а саме: тривалість нормального менструального циклу. Цикл відраховують від першого дня попередньої до першого дня наступної менструації. У біль шості жінок його тривалість становить 27-29 днів (оптимальна тривалість 28 днів). Межі допустимих відхилень — від 21 до 35 днів; менструація (період кров’янистих виділень) триває здебільшого 3-4 дні (від 2-х до 7-ми днів); крововтрата допускається від 50 до 150 мл; менструації повинні бути регулярними; під час менструації жінка не повинна відчувати болю; цикл повинен бути двофазним.
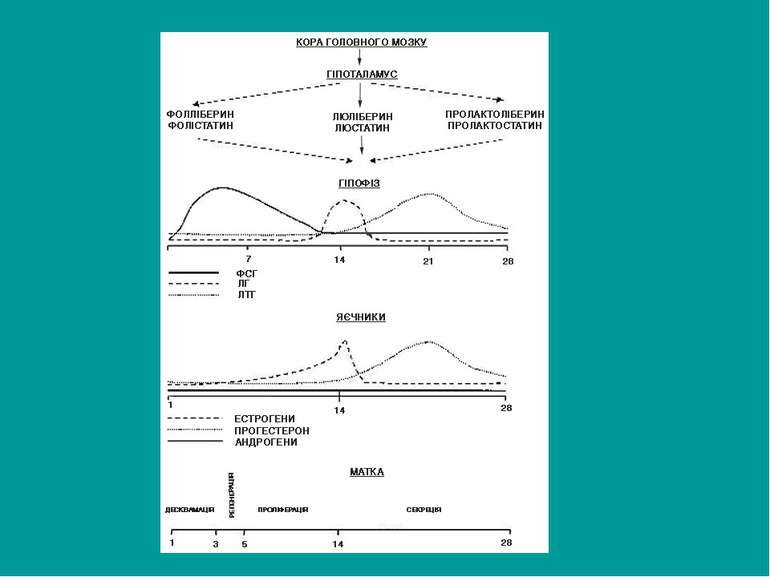
Регуляція менструального циклу Інтегративний контроль репродуктивної функції жінки здійснюється за допомогою комплексу: кора головного мозку — гіпоталамус, що є складною біологічною системою, морфологічним субстратом якої є сітка нервових клітин і волокон, в якій біогенні аміни, стероїди й простагландини здій с нюють рецепцію, трансляцію та трансмісію сигналів з навколишнього сере до вища і власного організму. Ця система має 5 рівнів і діє за принципом зворотного зв’язку, за яким структури більш високого рівня регулюють нижчі
Регуляція менструального циклу V рівень — надгіпоталамічні церебральні структури. У регуляції менструального циклу бере участь кора головного мозку. При стресових ситуаціях, при зміні клімату спостерігаються порушення овуляції та розлади менструального циклу. Причинами цих порушень є зміна синтезу та рецепції нейротрансміттерів у нейронах мозку. Сприймаючи інформацію із зовнішнього середовища та інтерорецепторів через систему нейротрансміттерів, структури центральної нервової системи надсилають імпульси у нейросекреторні ядра гіпоталамуса.
Регуляція менструального циклу IV рівень — гіпофізотропна зона гіпоталамуса. Ядра гіпоталамуса продукують специфічні нейрогормони, які мають стимулюючий вплив на гі по фіз — ліберини — та гальмівний — статини. У вентромедіальних, аркуатних та дорсомедіальних ядрах гіпоталамуса синтезуються гіпофізо тропні гормони: люліберин — рилізінг-гормон, що стимулює виділення лютропіну (ЛГ); фоліберин — рилізінг-гормон, що стимулює виділення передньою часткою гіпофіза фолітропіну (ФСГ). Люліберин виділений і синтезований, виділити і синтезувати фоліберин досі не вдалося. Гонадотропні ліберини позначають ГТ-РГ (гонадотропні рилізінг-гормони), оскіль ки цей реалізуючий фактор стимулює виділення передньою часткою гіпофіза як лютеїнізуючого, так і фолікулостимулюючого гормонів.
Регуляція менструального циклу Секреція ГТ-РГ здійснюється гіпоталамусом у пульсуючому режимі (викид відбувається з інтервалом близько години — цирхоральний ритм), що є сумою біологічних ритмів: на індивідуальний базовий ритм накладається 28-денний циркатригантний (місячний) ритм за фазами менструального циклу та добовий (циркадний) ритм. Сітка нейронів, що секретують ГТ-РГ, є у медіально-базальному та передньому відділі гіпоталамуса. У серединній еміненції мозку із закінчень нейронів виділяються “краплі” цього нейросекрету. Через систему пор тальних судин він потрапляє у передню частку гіпофіза (трансгіпофізарний шлях). Інший шлях — парагіпофізарний — через вени, що впадають у синуси твердої мозкової оболонки, а звідти — у загальний кровоток. Окрім ГТ-РГ, виділені також гіпоталамічні гормони, що є пролактиновими рилізінг-факторами та інгібуючі субстанції, основною з яких є дофа мін. Пролактин-інгібуючі фактори секретує тубероінфундибулярний відділ гіпоталамуса. Зворотний зв’язок (вплив на гіпоталамус стероїдних гормонів, зокрема естрадіолу) здійснюється через вертебральні артерії. В аркуатному ядрі є рецептори естрадіолу, і від його рівня у крові залежить частота пульсуючих викидів ГТ-РГ.
Регуляція менструального циклу III рівень — передня частка гіпофіза (аденогіпофіз). Аденогіпофіз виділяє гонадотропні гормони: фолікулостимулюючий гормон, лютеїнізуючий гормон, пролактин; інші тропні гормони: тиреотропний, соматотропний, адренокортикотропний, ліпотропний. Фолікулостимулюючий гормон (фолітропін) утворюється базофільними клітинами периферичних ділянок передньої частки гіпофіза, за хіміч ною будовою — глікопротеїд. Він викликає проліферацію клітин зернистого шару фолікула і секрецію фолікулярної рідини. Лютеїнізуючий гормон (лютропін) секретують базофіли, розміщені у центральній частині аденогіпофізу. Гормон сприяє овуляції та трансформації фолікула в жовте тіло. Пролактин за будовою є поліпептидом. Він протилежний за функцією до синергістів фолітропіну і лютропіну: впливає на ріст і розвиток молочних залоз, викликає секрецію молока, має трофічний вплив на органи-мішені.
Регуляція менструального циклу II рівень репродуктивної системи — яєчники. Яєчники є органом-мішенню для гормонів гіпофіза. Основною анатомо-фізіологічною структурою кори яєчника є фолікули. У новонародженої дівчинки яєчник містить 1-2 млн. статевих клітин — ооцитів. Ооцити оточені шаром клітин із специфічними функціями — гранульозних клітин. Така структурна одиниця називається примордіальним фолікулом. Він оточений базальною мембраною — гемато-фолікулярним бар’єром, який захищає ооцит від неконтрольованих впливів.
Регуляція менструального циклу Наступна стадія розвитку — перетворення примордіального фолікула у первинний. Гранульозні клітини, активно розмножуючись, продукують мукополісахарид, який утворює навколо ооцита спеціальну блискучу оболонку — виникає другий захисний бар’єр. Одночасно з проліферацією гранульозних клітин текальні клітини строми утворюють два шари — внутріш ній (theca interna), що прилягає до базальної мембрани і має гормональну секреторну активність, та зовнішній (theca externa). Первинний фолікул перетворюється в антральний — порожнинний (між яйценосним горбком та пристінковими гранульозними клітинами утворюється порожнина — антрум). Завершальною стадією розвитку фолікула є домінуючий, або преовуляторний, фолікул. Антральні фолікули можуть перетворюватись у домі нуючі з наступною овуляцією або зазнавати атрезії (дегенерації). З 400 000 фолікулів яєчника дівчинки пубертатного віку теоретично дозріває близько 200, усі інші дегенерують. Упродовж менструального циклу дозріває лише один фолікул.
Яєчниковий цикл Яєчниковий цикл складається з двох фаз: I фаза — фолікулінова; II фаза — лютеїнова.
Яєчниковий цикл Протягом першої фази відбувається ріст і розвиток фолікула, його до зрівання/. Цей процес триває, зазвичай, 14 діб (при 28-денному цик лі). Якщо менструальний цикл у жінки триває 21 день, то 10-11 діб, при 35-денному цик лі — 17-18 діб. На початку фази фолікул складається з яйце клітини, оточеної зернистою та сполучнотканинною оболонкою, його діаметр становить 2-2,5 мм. Яйцеклітина збільшується, на її поверхні утворюється блискуча оболонка (zona pellucida). В ооплазмі активно накопичуються енергетичні матеріали — ліпіди та протеїни. Дозріває яйцеклітина після дворазового поділу: перший поділ призводить до утворення полярного тільця, яке викидається з клітини. У результаті другого, редукційного, поділу з клітини викидається половина генетичного матеріалу – хромосом, клітина стає зрілою і придатною до запліднення.
Яєчниковий цикл Фолікулярний епітелій, що оточує яйцеклітину, проліферує, стає багатошаровим, утворює зернисту оболонку фолікула (membrana granulosa folliculi). Спочатку фолікул суцільно заповнений клітинами. Згодом у центрі скупчення клітин утворюються порожнини, заповнені рідиною. Надалі ці порожнини зливаються в одну. Яйцеклітина, оточена клітинами зернистої оболонки, що утворюють променистий вінець (corona radiata), розміщується на скупченні клітин, розташованих біля стінки фолікула. Це скупчення має назву яйценосного горбка (cumulus oophorus). Фолікулярна рідина містить фолікулярні, або естрогенні, гормони. Діаметр дозрілого фолікула становить 10-12 мм. Його полюс, звернений до поверхні яєчника, випинається, оболонка у цьому місці стоншується, фолікул розривається. Настає завершальний етап фолікулінової фази — овуляція.
Яєчниковий цикл Морфологічними ознаками наближення овуляції є стоншення стінки фолікула у місці, де він випинається над поверхнею фолікула. Над цим місцем формується аваскулярна зона і напівпрозора ділянка базальної мембрани між текою та гранульозою, позбавлена клітин, — стигма. Центр стигми витягується у вигляді конуса і розривається. Через утворений отвір виливається фолікулярна рідина, і з нею обережно виноситься яйцеклітина, оточена клітинами променистого вінця.
Яєчниковий цикл Овуляцією називається розрив дозрілого фолікула і вихід з його порож нини яйцеклітини. Яйцеклітина потрапляє у черевну порожнину, відтак захоплюється фімбріями ампулярної частини маткової труби. У трубі відбувається процес запліднення. На місці фолікула, що розірвався, утворюється жовте тіло (corpus luteum). Розпочинається друга фаза менструального циклу — лютеїнова.
Яєчниковий цикл Після овуляції в порожнину фолікула вростають судини, у гранульозних клітинах розпочинається активна рецепція лютеїнізуючого гормону, під впливом якого здійснюється лютеїнізація клітин гранульози. Клітини збільшуються у розмірі, у протоплазмі накопичується ліпотропний фермент, який надає залозі жовтого кольору. Жовте тіло виділяє гормон прогестерон. Окрім прогестерону, гранульо зні клітини продукують інгібін — гормон білкової природи, що гальмує виділення ФСГ.
Яєчниковий цикл Жовте тіло функціонує 14 днів, з 15-го до 28-го дня циклу, у ньому послідовно відбуваються процеси а) васкуляризації; б) розквіту; в) зворотного розвитку — за умови, що запліднення не відбулось і не настала вагітність (тоді вона називається жовтим тілом менструації).
Яєчниковий цикл Регрес жовтого тіла триває близько 2-х місяців і закінчується формуванням гіалінового утворення, що називається білим тілом. Якщо вагітність настала, утворюється жовте тіло вагітності, яке функціонує 10-12 тижнів і забезпечує нормальний перебіг перших місяців гестації. Жовте тіло вагітності, на відміну від жовтого тіла менструації, виробляє ще й релаксин — гормон, що здійснює токолітичний вплив на матку.
Матковий цикл Паралельно до яєчникового циклу відбуваються циклічні зміни в матці. Найбільш виражені вони у функціональному шарі ендометрія, де послідовно проходять фази десквамації, регенерації, Проліферації та секреції.
Матковий цикл Фаза десквамації (власне менструація) триває з першого по 2-5-й день циклу. Відбувається відшарування функціонального шару ендометрія, слизова оболонка разом із вмістом маткових залоз і кров’ю виходить назовні. Функціональний шар ендометрія постачають кров’ю спіральні артерії, що відходять від артеріальних стовбурів базального шару. Під впливом естрогенів у фазі проліферації відбувається ріст і розвиток спіральних артерій, які досягають поверхні ендометрія лише у кінці проліферативної фази. У секреторній фазі відбувається інтенсивний ріст спіральних судин, вони стають більш звивистими і закручуються у вигляді клубків. Капіляри, що знаходяться у поверхневому шарі ендометрія, у пізній стадії проліферації розширюються і набувають форми синусоїди. Перед початком менструації спіральні артерії функціонального шару скорочуються, що призводить до стазу крові, утворення тромбів, підвищення проникності і ламкості судин. Розвивається некроз тканин з наступним відшаруванням. Повне відшарування — закінчення фази десквамації — відбувається на 3-4-й день менструального циклу.
Матковий цикл В яєчнику в цей час завершується зворотний розвиток жовтого тіла, знижується рівень прогестерону, натомість гіпоталамус виділяє фоліберин, гіпофіз — фолітропін — гормон, під впливом якого в яєчнику починає дозрі вати новий фолікул.
Матковий цикл Фаза регенерації проходить водночас із десквамацією і завершується до 6-7-го дня циклу. Товщина ендометрія на цей момент досягає 2-5 мм. В яєчнику в цей час триває дозрівання фолікула.
Матковий цикл Фаза проліферації триває з 7-го до 14-го дня циклу. Під впливом естрогенних гормонів розпочинається проліферація строми та ріст залоз слизової оболонки, слизова досягає товщини 20 мм, проте залози ще не функціонують. Залози ендометрія мають вигляд прямих або дещо звивистих трубочок. Між клітинами строми розміщена сітка аргірофільних волокон. Наприкінці фази проліферації залози стають звивистими, спіральні артерії досягають поверхні ендометрія. В яєчнику завершується дозрівання фолікула, вміст естрогенів досягає максимуму до 14-го дня, тобто до за кінчення фази проліферації в мат ці. У гіпофізі припиняється виділення ФСГ, гіпоталамус починає продукувати люліберин, під впливом якого в гіпофізі йде виділення лютеотропного гормону, підвищується рівень лютеїнізуючого гормону.
Матковий цикл Фаза секреції. Розпочинається синтез секрету маткових залоз — ство рюються умови для імплантації та розвитку зародка. Фаза триває з 14 по 28-й день циклу. Епітелій залоз починає виробляти секрет, що містить глікозаміно глюкозиди, глікопротеїди, глікоген. На 15-18-ту добу з’являються ознаки секреторних перетворень. Залози стають більш звивистими, просвіт розширюється. На 20-21-й день кіль кість секрету максимальна. У цей час найвища активність протеолітичних і фібринолітичних ферментів. У ста дії пізньої секреції (24-27-й день) порушується трофіка ендометрія і по чи наються дегенеративні зміни у ньому. Руйнуються аргірофільні волокна, з’являється лакунарне розширення капілярів, виникають вогнищеві крововиливи у строму. Ендометрій готовий до розпаду і відшарування.
Матковий цикл Фаза секреції. Розпочинається синтез секрету маткових залоз — ство рюються умови для імплантації та розвитку зародка. Фаза триває з 14 по 28-й день циклу. Епітелій залоз починає виробляти секрет, що містить глікозаміно глюкозиди, глікопротеїди, глікоген. На 15-18-ту добу з’являються ознаки секреторних перетворень. Залози стають більш звивистими, просвіт розширюється. На 20-21-й день кіль кість секрету максимальна. У цей час найвища активність протеолітичних і фібринолітичних ферментів. У ста дії пізньої секреції (24-27-й день) порушується трофіка ендометрія і по чи наються дегенеративні зміни у ньому. Руйнуються аргірофільні волокна, з’являється лакунарне розширення капілярів, виникають вогнищеві крововиливи у строму. Ендометрій готовий до розпаду і відшарування.
Матковий цикл Деякі автори, особливо за кордоном, виходячи з того, що менструація є не початком, а кінцевим під сум ком циклічних змін у матці, описують 3 фази маткового циклу: проліферації (5-14-й дні циклу), у якій виділяють фазу ранньої проліферації (5-7-й дні) і пізньої проліферації; секреції — 15-28-й день; десквамації — 1-4-й дні циклу.
Шийковий цикл Шийка матки є важливим біологічним клапаном, що контролює рух біологічних речовин у порожнину матки та з неї. Важливими є функції шийки матки у процесі запліднення. Окрім того, вона обері гає порожнину матки від проникнення інфекційних агентів та служить для виділення менструальної крові та секрету з порожнини матки. Канал шийки матки вистелений циліндричним епітелієм, між його клітинами розміщені секреторні крипти, що продукують цервікальний слиз.
Шийковий цикл Шийка матки є важливим біологічним клапаном, що контролює рух біологічних речовин у порожнину матки та з неї. Важливими є функції шийки матки у процесі запліднення. Окрім того, вона обері гає порожнину матки від проникнення інфекційних агентів та служить для виділення менструальної крові та секрету з порожнини матки. Канал шийки матки вистелений циліндричним епітелієм, між його клітинами розміщені секреторні крипти, що продукують цервікальний слиз.
Шийковий цикл Шийка матки є важливим біологічним клапаном, що контролює рух біологічних речовин у порожнину матки та з неї. Важливими є функції шийки матки у процесі запліднення. Окрім того, вона обері гає порожнину матки від проникнення інфекційних агентів та служить для виділення менструальної крові та секрету з порожнини матки. Канал шийки матки вистелений циліндричним епітелієм, між його клітинами розміщені секреторні крипти, що продукують цервікальний слиз.
Шийковий цикл Окрім естрогенів, на шийку матки діють також простагландини і релаксин. Саме ці гормони сприяють розкриттю цервікального каналу в преовуляторний період. У міру підвищення концентрації естрогенів цервікальний епітелій секретує велику кількість рідкого, прозорого, тягучого слизу, багатого на муцин, глікопротеїди, солі, кількість клітинних елементів у ньому в цей час мінімальна. Зовнішнє вічко шийки матки розкривається (максимально на час овуляції), мікрофібрили цервікального слизу розміщуються паралельно, створюються мікроканали, що полегшують міграцію сперміїв. У пост овуляторному періоді під впливом прогестерону цервікальний канал за кривається, кількість слизу зменшується, мікрофібрили розміщуються у вигляді сітки, непроникної для сперматозоїдів.
Вагінальний цикл Багатошаровий плоский епітелій піхви зазнає протягом менструального циклу, а також протягом вагітності певних змін відповідно до фаз циклу. У ранню фолікулінову фазу починає розростатися вагінальний епітелій за рахунок базального шару. Ближче до овуляції клітини диференціюються, збільшується кількість шарів епітелію за рахунок проміжних клітин. Епітелій потовщується. У лютеїнову фазу припиняється розростання епітелію і відбувається його десквамація — товщина епітелію зменшується вдвічі. У фазу десквамації маткового циклу відшаровується і поверхневий шар вагінального епітелію.
Вагінальний цикл Клітинний склад вагінального вмісту є біологічним тестом гормонального впливу статевих залоз. Залежно від гормонального стану у вмісті піхви знаходять клітини: поверхневі, проміжні, парабазальні та базальні у різних співвідношеннях. Кількість поверхневих клітин відповідає ступеню естрогенної насиченості організму — чим більше поверхневих клітин, тим більше естрогенів у крові жінки. Проміж них клітин більше у лютеїнову фазу циклу. Парабазальні та базальні клітини зустрічаються при гіпофункції яєчників та у менопаузі, у жінок репродуктивного віку при нормальній функції яєчників парабазальні та базальні клітини у мазках знаходять рідко.
Циклічні зміни у маткових трубах Слизова маткових труб має складчасту будову, складки паралельні, найбільш виражені в ампулярному відділі труби і згладжуються в істмічному. Висота складок і їх напрям підлягають впливу гормонів яєчників. У фолікуліновій фазі менструального циклу складки високі і розміщені паралельно, що полегшує міграцію сперматозоїдів та яйцеклітини, тоді як у лютеїновій фазі складки розгалужуються, рельєф труби стає складним, що створює перешкоди для руху спер матозоїдів. Під впливом естрогенів змінюється напрям коливань війчастого епітелію труби, склад рідини, яка міститься у трубі, скоротлива активність м’язової оболонки труби, що спрямовано на забезпечення оптимальних умов для запліднення.
Цикл молочних залоз Молочні залози також зазнають змін упродовж менструального циклу. Під впливом естрогенів у фолікулінову фазу відбувається розвиток системи канальців та розширення часточок залози. У лютеїнову фазу утворюється велика кількість дрібних часточок, оточених сполучною тканиною, що призводить до збільшення об’єму залози та появи суб’єктивного відчуття напруження. Під час менструації часточки залози та канальці зазнають регресивних змін.
БІОЛОГІЧНІ ЕФЕКТИ СТАТЕВИХ ТА ГОНАДОТРОПНИХ ГОРМОНІВ Естрогенні гормони Естрогени продукуються клітинами внутрішньої оболонки фолікула, а також у незначній кількості корою надниркових залоз. Основними естрогенними гормонами є естрадіол, естрон та естріол, найбільш активним з них є естрадіол. Естрогенні гормони циркулюють у крові у вільному та зв’язаному з білком (біологічно неактивна форма) стані. Вихідним матеріалом для усіх стероїдних гормонів є холестерол, що утворюється з ліпо протеїдів. Синтез стероїдів відбувається під впливом ФСГ і ЛГ, а також ферментних систем — ароматаз. Основна кількість естрогенів міститься у плазмі крові (70%). З крові естрогени надходять у печінку, звідти — у кишечник. У печінці естрогенні гормони інактивуються і виводяться через нирки із сечею. Органами-мішенями для цієї групи гормонів є матка (ендометрій та міометрій), піхва, молочні залози.
Естрогенні гормони Основні біологічні ефекти естрогенних гормонів: у процесі статевого дозрівання викликають ріст та розвиток матки та молочних залоз; стимулюють гіпертрофію та гіперплазію міометрія під час вагітності; викликають фазу проліферації ендометрія; регулюють матково-плацентарний кровообіг, посилюють кровонаповнення матки; сприяють дозріванню та диференціації епітеліальних клітин вагінальної слизової; сенсибілізують міометрій до скорочуючих середників, чим сприяють підвищенню тонусу, збудливості та скоротливості матки;
Основні біологічні ефекти естрогенних гормонів: викликають посилення перистальтики маткових труб у момент овуляції, що сприяє прискоренню міграції сперматозоонів; під впливом естрогенів цервікальний епітелій посилено продукує слиз, слизова пробка стає проникною для сперматозоонів; затримують в організмі азот, натрій, рідину, в кістках — кальцій та фосфор; знижують кількість холестерину в крові; фізіологічна кількість естрогенів стимулює ретикулоендотеліальну систему, посилюючи вироблення антитіл, активність фагоцитів, тим самим підвищуючи стійкість організму до інфекції.
Естрогенні гормони Отож, загалом ефекти естрогенних гормонів спрямовані на те, щоб сприяти зачаттю, вчасному початку та нормальному перебігові пологів. Загальний вплив естрогенів на організм, зокрема на мінеральний обмін, дозволяє пояснити той факт, чому в жінок у менопаузі підвищується ламкість кісток (внаслідок дефіциту естрогенів кістки втрачають кальцій та фосфор), чому в жінок репродуктивного періоду серцево-судинні захворювання, спричинені надміром холестерину, зустрічаються рідше ніж у чоловіків, а у менопаузі та старечому періоді ця різниця зникає. Естрогени діють на організм залежно від дози: малі та середні дози мають стимулюючий вплив на яєчники, вони викликають розвиток яєчника та дозрівання фолікулів; великі дози — гальмують овуляцію; дуже великі — призводять до атрофічних процесів у яєчниках.
Гестагенні гормони Гестагени (прогестерон, оксипрогестерон, прегненол) секретуються лютеїновими клітинами жовтого тіла, а також лютеїнізуючими клітинами зернистого шару та оболонок фолікулів. Окрім того, синтез гестагенів відбувається у корі надниркових залоз.
Гестагенні гормони Основним гестагенним гормоном є прогестерон, який спричиняє ряд важливих біологічних ефектів: сприяє виникненню фази секреції в ендометрії та утворенню децидуальної оболонки під час вагітності; припиняє проліферацію ендометрія; зменшує збудливість та скоротливу активність матки шляхом зниження чутливості міометрія до скорочуючих речовин; підтримує тонус істміко-цервікального відділу матки; стимулює гіпертрофію м’язових волокон під час вагітності; готує молочні залози до секреції молока;
Гестагенні гормони зменшує продукцію цервікального слизу, робить його непрохідним для сперматозоонів; знижує скоротливу активність маткових труб; затримує в організмі воду і солі; посилює виділення шлункового соку, гальмує виділення жовчі; діючи на гіпоталамус, викликає легкий гіпертермічний ефект; великі дози прогестерону блокують виділення гіпофізом фолікулостимулюючого та лютеїнізуючого гормонів, тому під час вагітності припиняється дозрівання фолікулів. Ця властивість використана для синтезу контрацептивних препаратів (синтетичні прогестини). Прогестерон називають іще гормоном-протектором вагітності, оскіль ки його дія на організм жінки спрямована напередовсім на забезпечення сприятливих умов для запліднення, імплантації та розвитку плідного яйця.
Андрогени Утворюються в корі надниркових залоз та у незначній кількості — в яєчниках. Основні біологічні ефекти: стимулюють ріст клітора та великих статевих губ; пригнічують утворення молока у матерів-годувальниць; велика кількість андрогенів викликає ріст волосся за чоловічим типом, появу «acne vulgaris», посилення статевого потягу; посилюють синтез білка, мають анаболічний ефект; прискорюють ріст кісток; стимулюють кровотворення; викликають спазм капілярів міометрія (на цьому базується застосування андрогенів для лікування маткових кровотеч при фіброміомі матки). малі дози андрогенів посилюють вплив естрогенних гормонів на матку, великі, навпаки, блокують дію естрогенів.
Гормони гіпофіза передньої частки гіпофіза. Передня частка гіпофіза продукує 7 гормонів з яких 3 є гонадотропними: фолітропін (фолікулостимулюючий гормон (ФСГ)), лютропін (лютеїнізуючий гормон(ЛГ)), пролактин (лактотропний гормон(ПРЛ)). Фолітропін, лютропін та пролактин називають гонадотропними гормонами, оскільки вони регулюють функцію статевих залоз.
Гормони гіпофіза Дія на організм. Органом-мішенню для гонадотропних гормонів є яєчник. Фолітропін викликає проліферацію клітин зернистого шару та секрецію фолікулярної рідини. Лютропін викликає овуляцію та перетворення фолікула у жовте тіло. Обидва ці гормони є синергістами, секретуються впродовж майже усьо го менструального циклу (у різній кількості) і спільно викликають притаманні їм біологічні ефекти. Пролактин підтримує функцію жовтого тіла, прискорює ріст та розвиток молочних залоз, після пологів впливає на секрецію молока.
Гормони гіпофіза Задня частка гіпофіза не продукує гормонів. Обидва гормони, що у ній депонуються (окситоцин та вазопресин), виробляються супраоптичними та паравентрикулярними ядрами гіпоталамуса, звідки переносяться у гіпофіз і при певних умовах виділяються у кров. Окситоцин викликає скорочення матки, посилює перистальтику кишечника, має стимулюючий вплив на лактацію. Вазопресин має виражений антидіуретичний ефект, сприяє підвищенню артеріального тиску. Обидва гормони підвищують концентрацію глюкози у крові.
Гіпоталамус Гіпоталамус являє собою скупчення ядер нервових клітин, що виробляють специфічні нейросекрети, котрі переносяться у передню частку гіпофі за. Нейрогормони гіпоталамуса, що стимулюють виділення гормонів гіпофі за, нази ваються ліберинами, ті, що гальмують виділення гормонів — статинами. Фоліберин стимулює продукцію фолікулостимулюючого гормону передньої частки гіпофіза, люліберин — продукцію лютеїнізуючого гормону; пролактоліберин — продукцію пролактину. Відповідні статини зменшують кількість гормонів гіпофіза, регулюючи у такий спосіб менструальний цикл за принципом зворотного зв’язку.
Шишкоподібне тіло Шишкоподібне тіло (епіфіз) — непарна залоза, розміщена у середньому мозку над мозочком. У клітинах епіфіза утворюється мелатонін, а також серотонін, норадреналін та деякі інші біологічно активні речовини. Мелатонін обмежує продукцію в гіпофізі фолі- та лютропіну. Шишкоподібне тіло є органом, що перетворює нервові імпульси, які свідчать про рівень освітленості, у гуморальну відповідь у вигляді продукції біологічно активних речовин, формуючи біологічні ритми організму («біологічний годинник»). Функція епіфіза дуже важлива у виникненні пологової діяльності: пологи розпочинаються переважно вночі, у темну пору доби, коли продукція мелатоніну низька. Цей біологічний феномен пояснюється тим, що знімається гальмівний вплив гормону епіфіза на гіпоталамус, підвищується продукція окситоцину, тому розпочинається пологова діяльність.
Надниркові залози Надниркові залози Гормони надниркових залоз продукуються корою залози (стероїдні гормони: альдостерон, глюкокортикоїди, андрогени, деяка кількість естрогенів) та мозковою частиною (біогенні аміни — адреналін, норадреналін, дофамін). Глюкокортикоїди (кортизол, кортизон, кортикостерон) підвищують вміст глюкози у крові та глікогену в печінці, мають катаболічний ефект (галь мують синтез білка у сполучній тканині), підвищують резистентність орга ніз му до подразників, мають протизапальну та десенсибілізуючу дію.
Надниркові залози Мінералокортикоїди (альдостерон) затримує натрій у крові та стимулює виведення калію. Катехоламіни (адреналін та норадреналін) викликають два типи ефектів. a-адренергічна дія полягає у швидких ефектах — звуженні судин, скороченні матки, розслабленні гладенької мускулатури кишечника та сечового міхура; b-адренергічна дія забезпечує повільні ефекти: регуляція серцевої діяльності, гальмування перистальтики кишечника та шлунка, розширення судин.
Простагландини Простагландини є речовинами, близькими за своєю дією до гормонів, але, на відміну від гормонів, вони синтезуються не в ендокринних залозах, а у клітинах різних тканин організму. Простагландини є похідними ненасичених жирних кислот, зокрема, їх попередниками є арахідонова, лінолева та ліноленова кислоти. Залежно від структури розрізняють такі групи проста гландинів: A, E, F, D. Попередник простагландинів цих груп утворюється з арахідонової кислоти під впливом фосфоліпази А2. Простагландини синтезуються у мінімальних кількостях практично у всіх тканинах організму, мають як місцевий, так і системний вплив. Для кожного простагландину є свій орган-мішень.
Простагландини Дія простагландинів розповсюджується не тільки на клітини, в яких вони виробляються, але й на оточуючі клітини і на клітини, розміщені далеко від місця їх продукції. Останнім часом широкого розповсюдження дістали синтетичні аналоги простагландинів, головним чином E та F, котрі у багато разів активніші від природних. Запас простагландинів в організмі відсутній, життєвий цикл їх короткий, вони швидко утворюються і швидко інактивуються, потрапляючи у кров. Естрогени і окситоцин посилюють дію простагландинів, прогестерон та пролактин мають гальмівну дію.
Простагландини Основні біологічні ефекти простагландинів: вплив на скоротливу діяльність матки; їх введення викликає переривання вагітності будь-якого терміну. Під дією простагландинів підвищується тонус верхнього сегмента матки, ниж ній сегмент залишається неактивним. Релаксація шийки матки, що настає під впливом простагландинів, зумовлена зниженням у ній кількості колагену і дуже важлива для підготовки шийки матки до пологів; під впливом простагландинів відбувається просування яйцеклітини матковою трубою; важлива роль простагландинів у механізмі менструальної кровотечі. Вони посилюють скорочення матки, сприяють відшаруванню слизової оболонки та вчасному припиненню кровотечі; порушення синтезу та інактивації простагландинів є причиною функ ціональної альгодисменореї, бо призводить до спастичних скорочень міометрія та артеріол, що викликає біль ішемічного характеру; простагландини беруть участь у запальних реакціях.
Простагландини Окрім зазначених ефектів, різні види простагландинів часто мають антагоністичну дію. Зокрема простагландин ПЕ2: знижує системний артеріальний тиск; розширює дрібні судини, покращує мікроциркуляцію в мозку, печінці, нирках; знижує і приводить до норми підвищену, внаслідок патологічного стану агрегацію еритроцитів; покращує оксигенацію крові.
Простагландини Простагландин ПЕ2a: підвищує артеріальний тиск; зменшує кровоплин в органах; зменшує насичення крові киснем; потенціює агрегацію тромбоцитів. Протипоказаннями до застосування простагландинів є бронхіальна астма, глаукома, тиреотоксикоз, виразковий коліт, епілепсія, важка патологія печінки та нирок.
Чоловіча репродуктивна система Дві статеві залози чи яєчки, в яких утворюються чоловічі статеві клітини-сперматозоїди і синтезиуються чоловічі статеві гормони – андрогени. Копулятивний орган – статевий член, з допомогою якого статеві клітини вводяться у піхву. Парний довгий трубчатий вивідний канал складної конфігурації, який з”єднує кожне яєчко із статевим членом. Він забезпечує дозрівання утворених в яєчках клітин і їх зберігання до моменту поступання їх в орган під час статевого акту. Спеціальні додаткові чоловічі статеві залози, стінки яких покриті гладком”язовими клітинами. Залози виділяють рідину-носія для сперматозоїдів (сперму), а рефлекторне скорочення гладких м”язів викликає швидке виштовхування сперматозоїдів разом із спермою з статевого члена під час статевого акту.
Чоловіча репродуктивна система Сперматогенез можна розділити на три етапа: Спермацитогенез, під час якого відбувається розмноження сперматогоній і кожна наступна генерація клітин виявляється більш диференційованою, ніж попередня. Мейоз, який є періодом сперматогенезу.Під час мейозу проходить спарювання хромосом, кросинговер – обмін генними локусами і два поділи дозрівання, які призводять до скорочення числа хромосом в 2 рази і до утворення із сперматоцитів сперматид. Сперміогенез, під час якого гаплоїдні клітини-сперматиди – перетворюються
Чоловіча репродуктивна система Репродуктивна активність чоловіка оцінююється за результатами дослідження складу еякулята сіменної рідини (спермограмми). У здорового чоловіка в 1 мл сперми знаходиться від 60 до 120 млн. сперматозоїдів, з яких рухливих – 70-90%, морфологічно не змінених – 75-80%, незрілих – 2-4%, а також є поодинокі лейкоцити, епітеліальні клітини, Клітини Сертолі.
Репродуктивне здоров”я Виходячи з того, що відомо про чоловічу фертильність (організм продукує сперму безперервно, а сперматозоїди після еякуляції живуть від 24 до 120 годин) і про жіночу фертильність (овуляція проходить один раз в цикл, а яйцеклітина живе від 24 до 120 годин) можно визначити період можливого зачаття.
Репродуктивне здоров”я Вказані процеси, які проходять в жіночому та чоловічому організмах, формують єдину парну функцію людини – статеву, яка відіграє важливу роль в забезпеченні відтворення – народженні дитини.
Схожі презентації
Категорії