Презентація на тему:
ПОРУШЕННЯ ВУГЛЕВОДНОГО ОБМІНУ
Завантажити презентацію
ПОРУШЕННЯ ВУГЛЕВОДНОГО ОБМІНУ
Завантажити презентаціюПрезентація по слайдам:
ПОРУШЕННЯ ВУГЛЕВОДНОГО ОБМІНУ Кандидат медичних наук, доцент кафедри патологічної фізіології САТУРСЬКА ГАННА СТЕПАНІВНА
ПЛАН 1. Цукровий діабет 1.1. Інсулінозалежний цукровий діабет 1.2. Інсулінонезалежний цукровий діабет 1.3. Інші типи цукрового діабету 1.4. Патогенез найважливіших симптомів 1.5. Ускладнення 2. Галактоземія 3. Глікогенози
Цукро вий діабе т Цукро вий діабе т, (лат. diabetes mellitus) або просто діабет (грец. διαβήτης, «надмірне сечовипускання») — синдром, який характеризується порушенням обміну речовин і високим рівнем цукру у крові - натще (гіперглікемія), що відбувається внаслідок низького рівня гормону інсуліну чи патологічної протидії ефектам інсуліну разом з недостатнім рівнем його секреції.
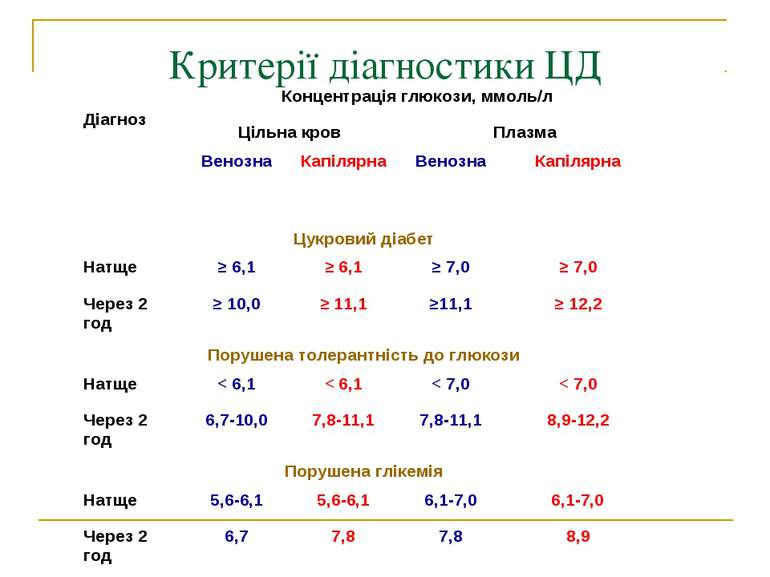
Цукро вий діабе т Це гетерогенна група захворювань, що виникають на основі абсолютної чи відносної інсулінової недостатності і об’єднуються наявністю спільного симптому гіперглікемії Більше 6,1 ммоль/л
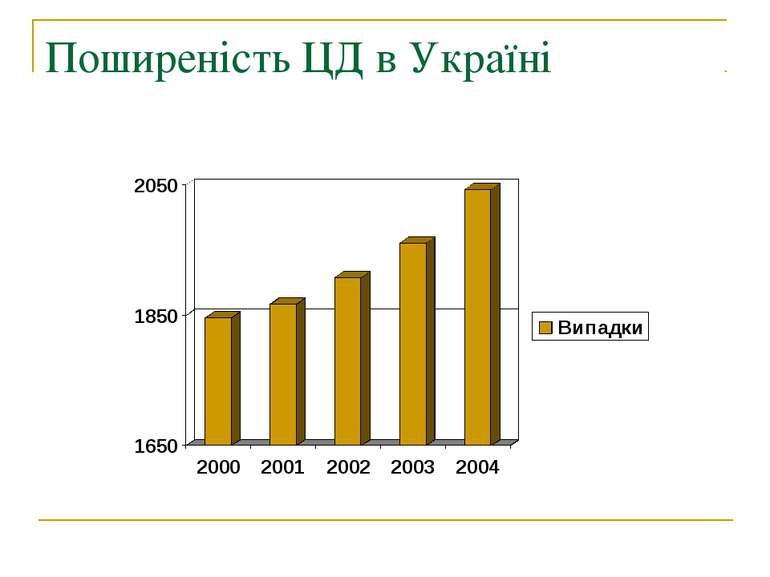
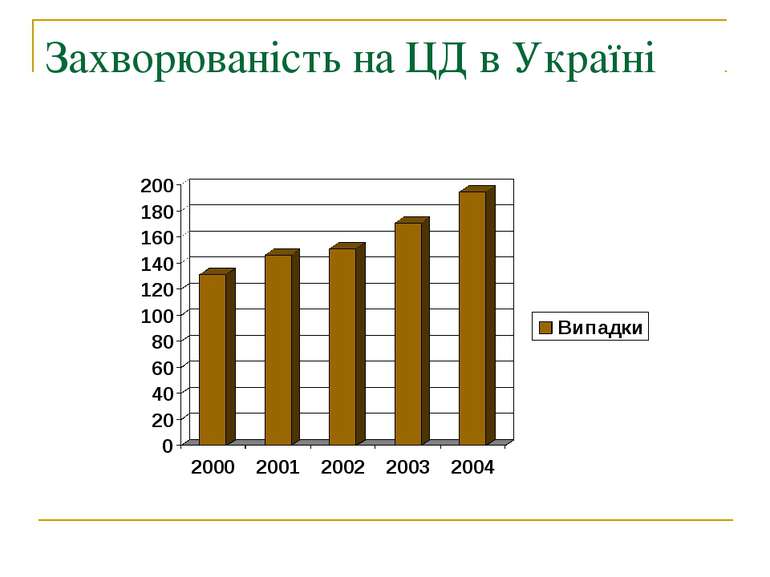
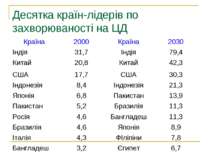
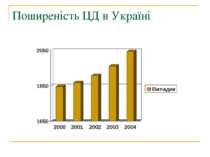
Історія вивчення ЦД Цукровий діабет був відомий ще з часів античності у Середній Азії. Проте справжнє вивчення хвороби розпочалося аж у 1900 році. Вперше виявили і оцінили роль підшлункової залози у цукровому діабеті вчені Йозеф фон Мерінг і Оскар Мінковскі.
Історія цієї хвороби йде своїм корінням в III століття до наший ери. Люди намагалися знайти яке-небудь лікування діабету, вони могли визначити симптоми діабету, але причини хвороби були невідомі. Ті, у кого виявлявся цукровий діабет, були приречені на смерть. Термін "діабет" вперше ввів римський лікар Аретеус в 100-му році нашої ери. Слово "діабет" в перекладі з грецького означає "закінчення" і, отже, вираз "цукровий діабет" позначає, фактично, що "закінчується цукром" або "цукор, що втрачає", що відображає одну з характерних рис захворювання - втрату цукру з сечею.
У XVII столітті лікар Томас Вілліс вперше виявив солодкий присмак сечі у хворих діабетом, що потім використовувалося лікарями для діагностики цієї хвороби. У 1776 р. англійський лікар Добсон (1731-1784 рр) з'ясував, що солодкуватий смак сечі хворих пов'язаний з наявністю в ній цукру, і з цієї дати діабет, власне, і почав називатися цукровим діабетом.
У 1889 р. Мерінг і Мінковський викликав у тварин цукровий діабет, видаливши підшлункову залозу. У 1889 році Пауль Лангерганс виявив при мікроскопічному дослідженні підшлункової залози характерні скупчення клітин, які назвав "острівцями", але їх значення для організму пояснити не зміг.
І лише в 1921 р. дослідникам Бантінгу і Бесту вдалося отримати з тканини підшлункової залози інсулін, який у собаки з цукровим діабетом усував ознаки хвороби. У 1922 р. інсулін був використаний для лікування хворого цукровим діабетом.
У 1960 р. була встановлена хімічна структура інсуліну людини, а в 1979 р. був здійснений повний синтез людського інсуліну методом генної інженерії. Пройшли два роки після відкриття інсуліну, і один молодий лікар з Португалії, який лікував пацієнтів з цукровим діабетом, задумався над тим, що цукровий діабет це не просто хвороба, а абсолютно особливий стиль життя. Щоб його засвоїти, пацієнтові необхідні міцні знання про своє захворювання. Тоді і з'явилася перша в світі школа для пацієнтів з цукровим діабетом.
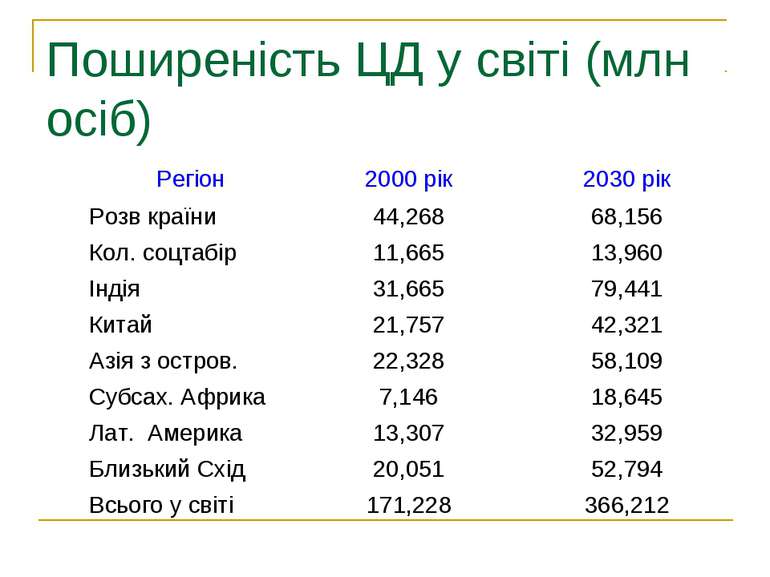
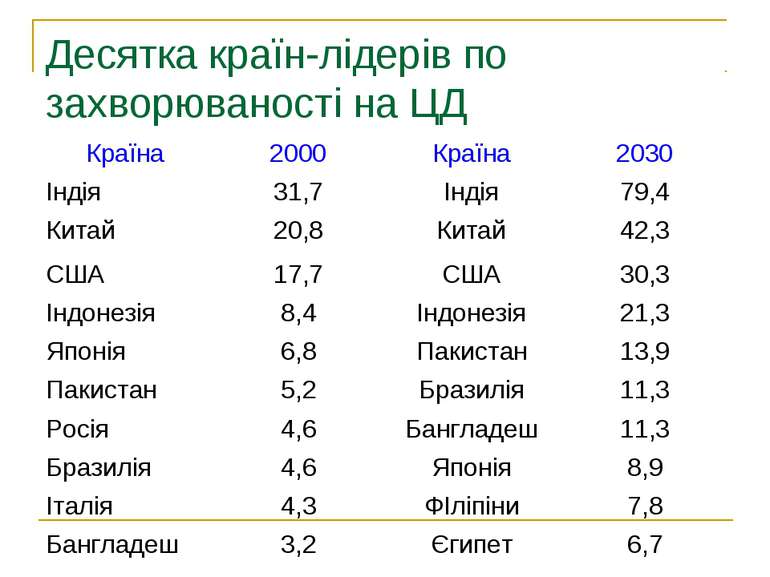
Різновиди цукрового діабету Всесвітня організація охорони здоров’я визначає три основні форми цукрового діабету: тип 1(юнацький діабет), (інсулінозалежний діабет ) , тип 2 (інсулінонезалежний діабет ), гестаційний діабет (трапляється під час вагітності) ЦД першого типу складає 20%, ЦД другого типу - 80% від числа усіх хворих.
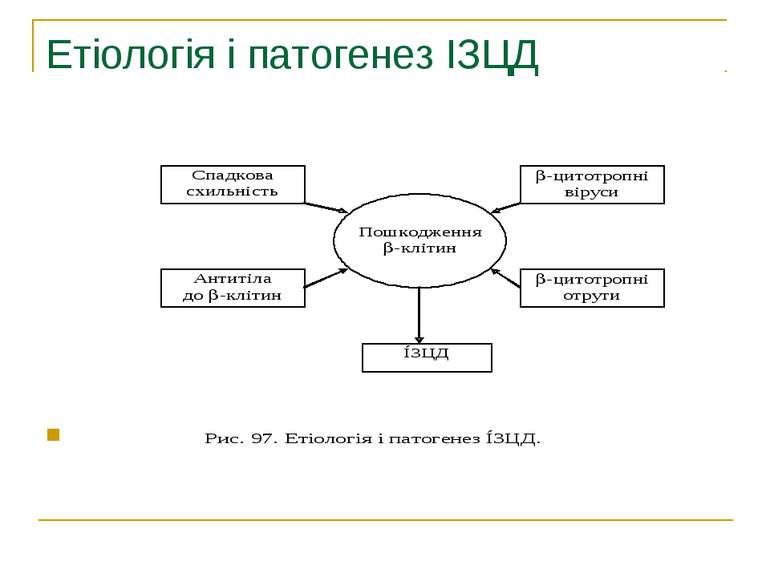
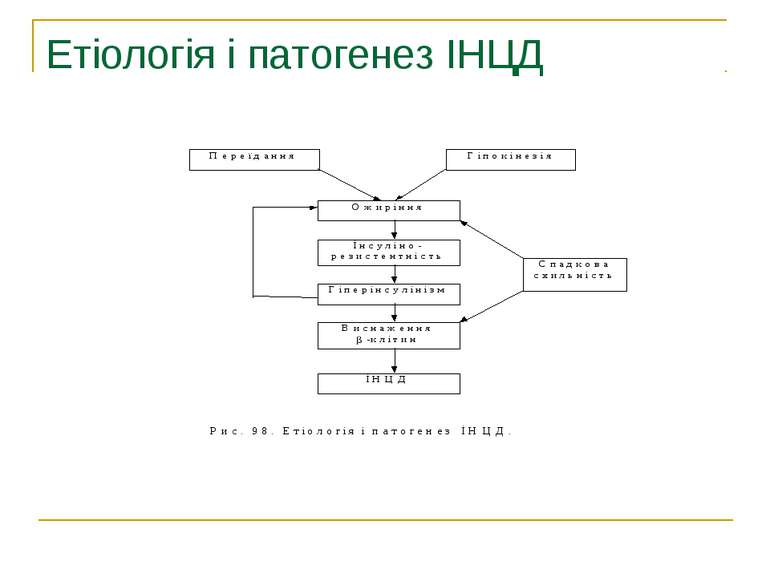
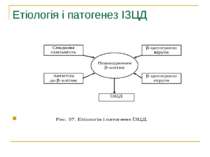
Етіологія 1. Спадковість – генетично обумовлена слабість β-клітин або недосконалість процесів синтезу, секреції чи транспорту інсуліну, або відсутність інсулінових рецепторів у тканинах. 2. Автоімунний генез ЦД (доведено у хворих з поєднаною аутоімунною патологією, тиреоїдитом Хашимото, ідіопатичною формою хвороби Адісона). 3. Вірусне ураження інсулярного апарату підшлункової залози (вірус Коксакі, гепатотропні віруси В і С, вірус епідемічного паротиту). 4. Панкреатит гострий (2% випадків) і хронічний (20 – 40% випадків). 5. Вплив контрінсулярних гормонів (гіпофізу, щитовидної залози), кортикостероїдів, катехоламінів. 6. Гемохроматоз – відкладення в органах і тканинах гемосидерину з наступним розвитком сполучної тканини в печінці, підшлунковій залозі, шкірі. У даному випадку ЦД резистентний до лікування інсуліном.
Фактори ризику щодо виникнення ЦД 1. ожиріння; 2. наявність серцево – судинних захворювань; 3. жінки, що народжують дітей з масою більше 4 кг; мертвонароджуваність; 4. хронічні психоемоційні розлади; 5. гіперліпідемії, ксантелазми, ксантоми; 6. схильність до гнійничкових захворювань; 7. вагітність; 8. переїдання;
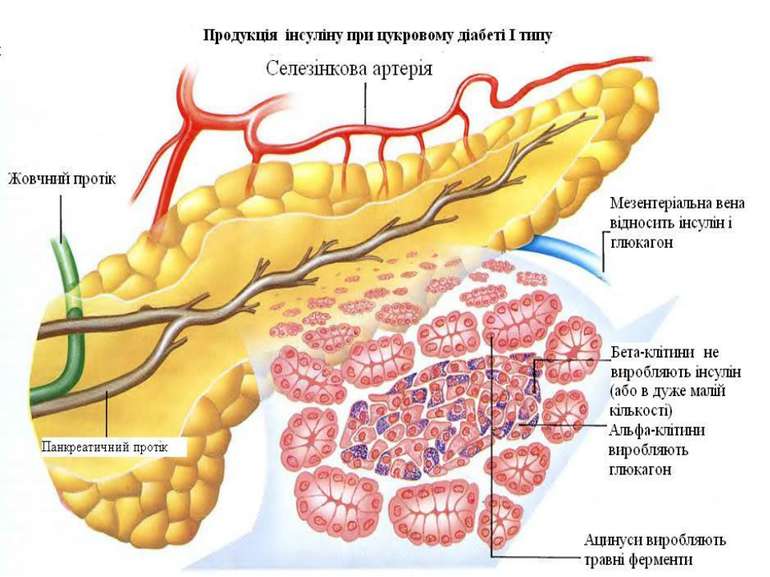
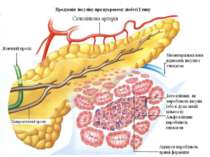
Перший тип цукрового діабету Перший тип цукрового діабету характеризується втратою бета-клітин, які виробляють інсулін, так званих острівців Лангерганса, що призводить до дефіциту інсуліну. Головна причина втрати бета-клітин — автоімунне ураження Т-лімфоцитами. Поки не відомо жодного профілактичного заходу, що може запобігти захворюванню на діабет типу 1, що включає 10 % від усіх хворих на цукровий діабет у Північній Америці та Європі. При діабеті цього типу чутливість до інсуліну звичайно нормальна, особливо в ранніх стадіях. Діабет першого типу може уражати як дорослих, так і дітей, але його традиційно називають «юнацьким діабет», бо на нього найчастіше хворіють діти.
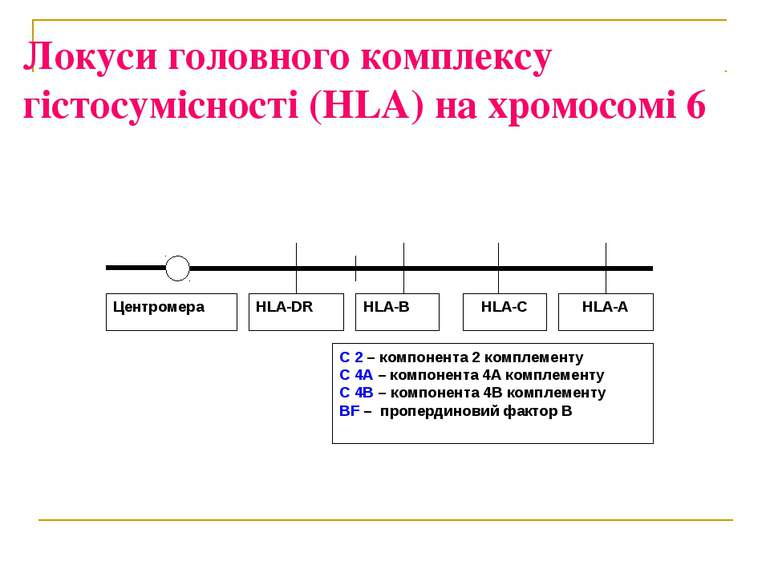
Локуси HLA-B і HLA-DR Локус HLA-B Локус HLA-DR B5 DR1 B7 DR2 B8 DR3-у європеоїдної раси B12 DR4-у всіх етнічних групах B13 DR5 B14 DR6 B15 DR7 ...... …… B63 DR10
Форми інсулінозалежного цукрового діабету Аутоімунна форма – DR3 Вірусіндукована форма – DR4 Алелі генів DQ2, DQ8, DR3, DR4 низька опірність клітин до зовнішніх впливів висока готовність до деструкції обмежена здатність до регенерації
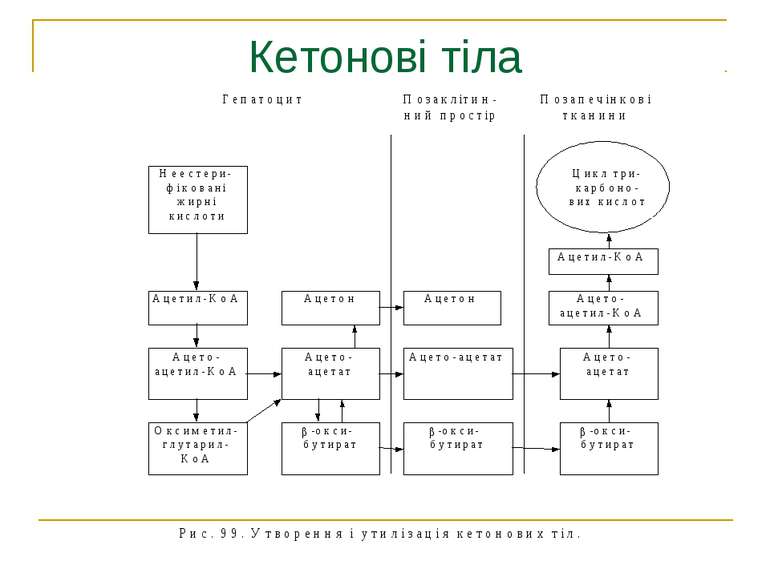
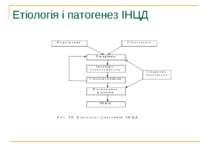
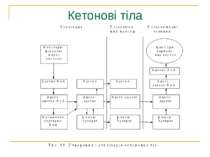
Патогенез Цукровий діабет виникає на тлі інсулінової недостатності – абсолютної або відносної. Дефіцит інсуліну призводить до порушення обміну речовин. 1. Порушується проникнення глюкози в клітину, її перетворення в глюкозо–6-фосфат із звільненням енергії; 2. Порушується утворення глікогену, відкладання його в печінці, м’язах, серці. 3. Порушується синтез ліпідів і підвищується ліполіз, нагромаджуються неетерифіковані жирні кислоти (НЕЖК), кетонові тіла, які отруюють організм, зростає рівень β-ліпопротеїдів низької і дуже низької густини та холестерину. 4. Підвищується глюконеогенез, знижується синтез білків; 5. При відсутності інсуліну не засвоюється фосфор, калій, магній; 6. Недостатня дія інших анаболічних гормонів – соматотропного гормону, андрогенів, естрогенів.
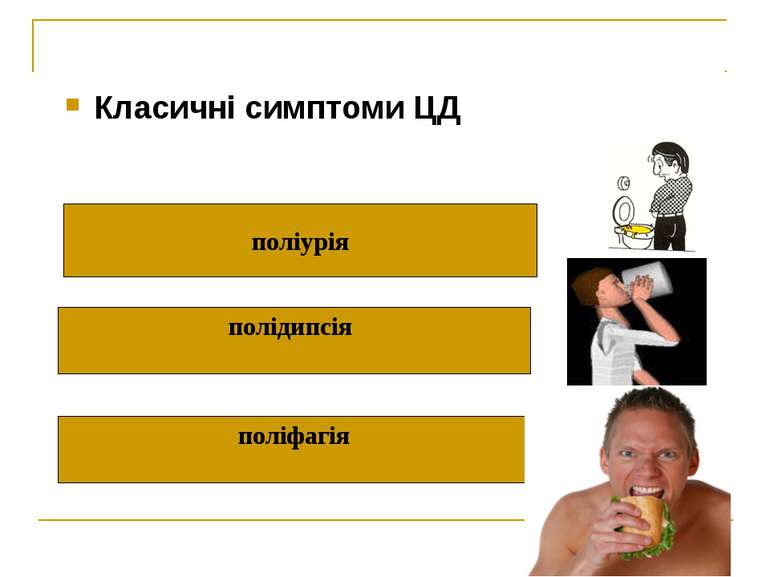
Отже, дефіцит інсуліну абсолютний або відносний веде до невикористання глюкози, яка в надлишку циркулює в крові, поступає в сечу, що викликає поліурію (кожний грам глюкози забирає з собою 20 мл води); полідипсію, поліфагію, схуднення, дегідратацію, загальну слабість, у важких випадках – кетоацидоз. Чим глибші розлади вуглеводного обміну, тим більші зміни в обміні ліпідів, білків, води і електролітів.
ЦД 2 типу Спадкується за аутосомно-домінантним типом Специфічного генетичного маркера не знайдено, але відомо, що схильність до ІНЦД не зчеплена з головним комплексом гістосумісності
Механізми інсулінорезистентності Синтез аномального інсуліну – 11 хромосома Надмірна активність інсулінази Сильне зв’язування інсуліну з білками крові Утворення аутоантитіл до інсуліну Зменшення кількості інсулінових рецепторів Синтез аномальних рецепторів – 19 хромосома Утворення антитіл до інсулінових рецепторів – 2 і 14 хромосоми Дефіцит білка-трансмітера глюкози
Інші типи цукрового діабету 1. Хвороби підшлункової залози – вроджена відсутність острівців Лангерганса, травми та інфекції, пухлини, фіброз pancreas; 2. Хвороби гормональної природи – феохромоцитома, глюкагонома, хвороба Іценка-Кушинга, акромегалія, дифузний токсичний зоб; 3. Лікувальні засоби і хімічні агенти – глюкокортикоїди, тиреоїдні гормони, оральні контрацептиви, діуретики, анальгетики; 4. Зміни інсуліну і його рецепторів – генетичний дефект інсулінових рецепторів в результаті мутації гена в 19-й хромосомі, поява антитіл до рецепторів інсуліну (поліморфізм 2-ї і 14-ї хромосом); 5. Спадкові синдроми – Дауна, Тернера, Кляйнфельтера
Патогенез гіперглікемії 1. Обмеження засвоєння глюкози клітинами Сповільнення трансмембранного транспорту Пригнічення глікогенезу Пригнічення ліпогенезу 2. Стимуляція утворення глюкози Стимуляція глікогенолізу Стимуляція ліполізу Глюконеогенез
Метаболічний синдром МС - це комплекс взаємо-зв’язаних порушень вуглеводного і жирового обмінів, а також регуляції артеріального тиску і функції ендотелію
З патогенезом цукрового діабету ІІ типу тісно пов'язаний метаболічний синдром, який є симптомокомплексом поєднаних між собою патологічних станів — інсулінорезистентності, ожиріння, дисліпопротеїнемії, артеріальної гіпертензії, а також гіперурікемії, мікроальбумінурії, порушення гемостазу, активації функції симпатичної нервової системи, гіпертрофії міокарда, гіперандрогенії у жінок. Основними ланками патогенезу метаболічного синдрому є генетична схильність, інсулінорезистентність, хронічне запалення, гіперлептінемія, збільшений вміст цитокінів, особливо інтерлейкіну-6 та фактору некрозу пухлин.
Ускладнення ЦД 1. Метаболічний ацидоз Кетоацидоз Лактатацидоз 2. Коми Гіперосмолярна Гіпоглікемічна Кетоацидотична
Діабетичні макроангіопатії Атеросклероз коронарних судин Атеросклероз судин нижніх кінцівок Атеросклероз судин мозку Механізми Гіперпродукція соматотропного гормону Виділення тромбоцитарного фактора росту Нагромадження атерогенних ліпопротеїдів
Макроангіопатії: серцево-судинна патологія 1. ІХС – У 2-4 рази частіша, ніж у популяції 2. Інфаркт міокарда – 6-10 разів частіший 3. Причина смерті хворих на ЦД – у 60 %
Макроангіопатії: церебральна патологія 1. Порушення мозкового кровообігу у 4-7 разів частіші. 2. Причина смерті – у 10 % хворих
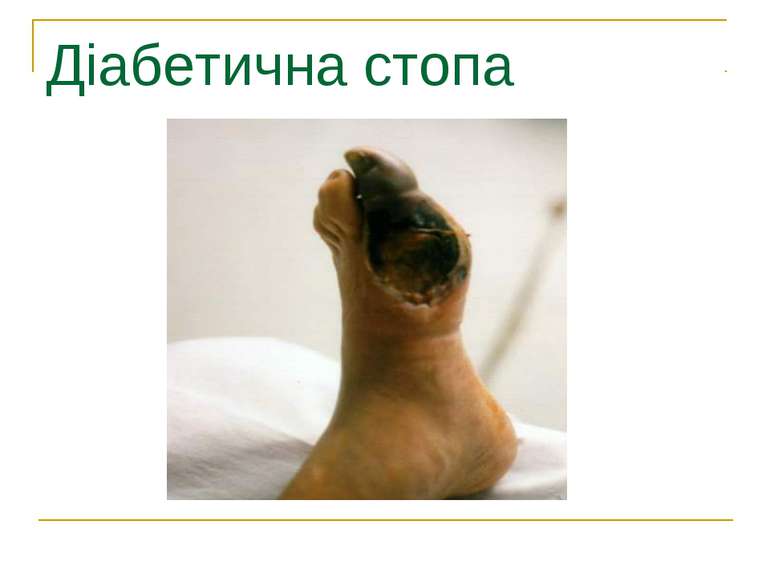
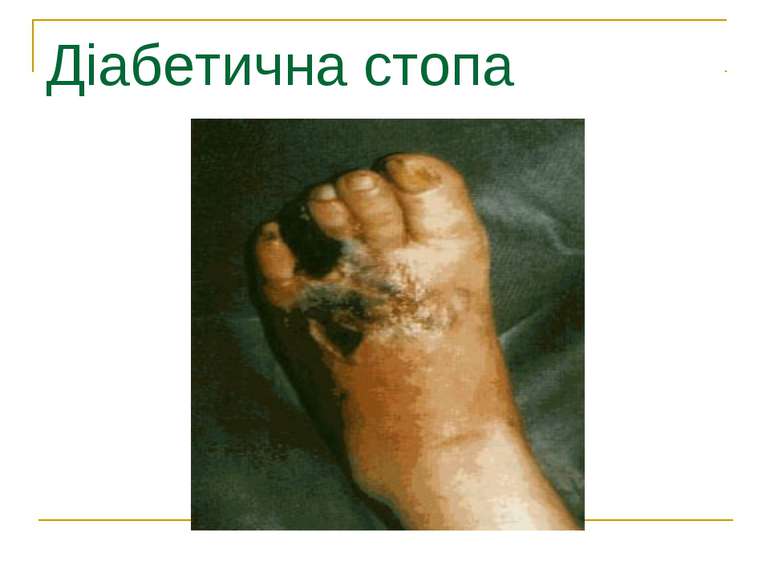
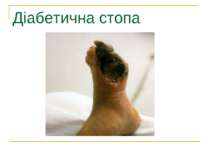
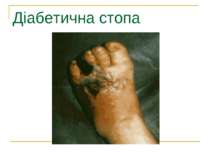
ДІАБЕТИЧНА СТОПА 1. Частота ампутацій – у 10-15 разів вища, ніж у популяції 2. Кожних 30-40 с – 1 ампутація у світі 3. Щороку – 1 млн ампутацій
Діабетичні мікроангіопатії Діабетична ретинопатія Діабетична нефропатія Діабетичні нейропатії
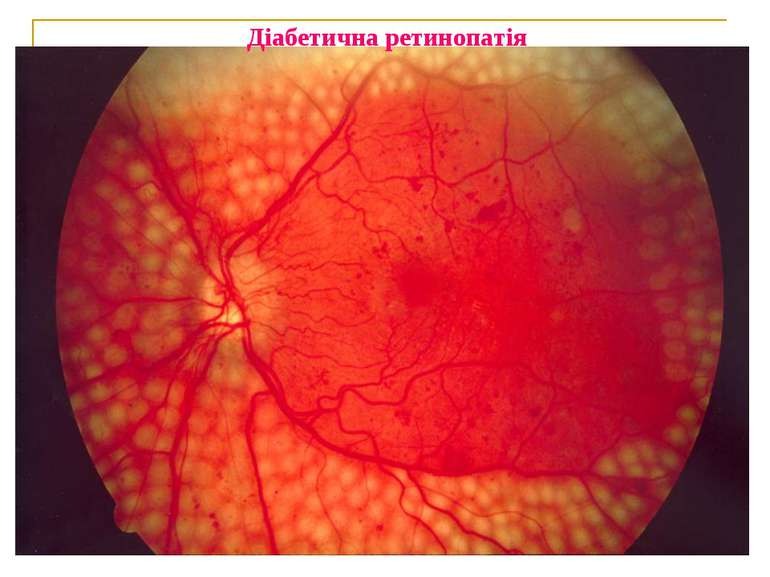
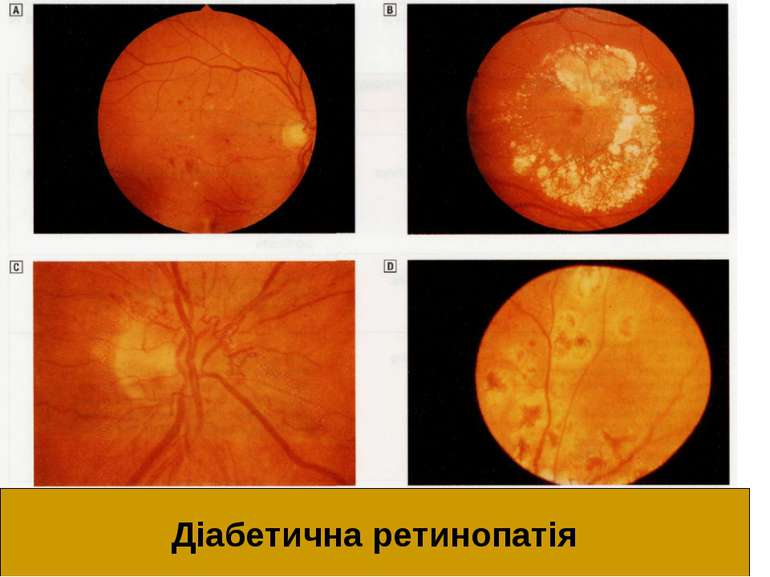
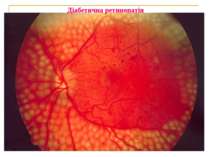
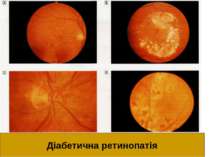
Діабетична ретинопатія Пеше місце серед причин сліпоти – у 15-25 разів частіше, ніж в загальній популяції. Зокрема при ІЗЦД:
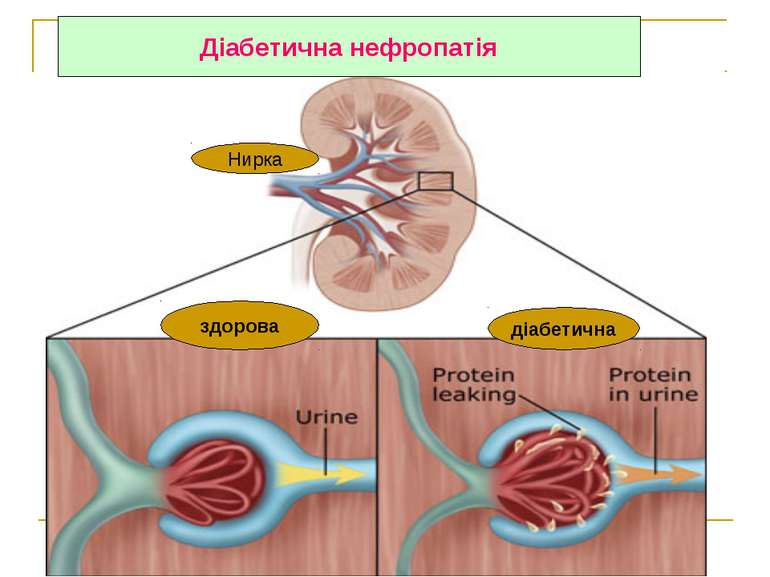
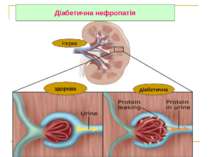
Діабетична нефропатія 1. У кожного 3 хворого на ЦД через 5 років 2. 36 % ХНН – наслідок ЦД 3.Ознаки: альбумінурія - > 0,033 г/л артеріальний тиск - > 130/80 мм рт. ст. анемія – Hb < 120 г/л
Інсулінова помпа — медичний пристрій для введення інсуліну для лікування цукрового діабету, терапія з безперервним підшкірним введенням інсуліну.
Бельгійським ученим вдалося виявити у підшлунковій залозі новий тип стовбурових клітин, здатних перетворюватися на клітини, що продукують інсулін
ГАЛАКТОЗЕМІЯ Дефіцит галактокінази: галактоза → галактозо-1-фосфат Дефіцит глюкозо-1-фосфатуридилтрансферази галактозо-1-фосфат → глюкозо-1-фосфат Клініка Діарея Блювота Дегідратація Гепатомегалія Жовтяниця Протеїнурія Аміноурія Ацидоз Катаракта Затримка розумового розвитку
Галактоземія Галактоземія - рідкісне генетичне порушення обміну речовин, яке порушує нормальний процес метаболізму вуглеводу (цукру) галактози. Галактоземію не слід плутати з непереносимістю лактози, адже вона з нею жодним чином не пов’язана. Галактоземія успадковується за аутосомно-рецесивним типом і виникає через дефіцит активності ферменту, який відповідає за засвоєння організмом галактози.
При нормальному метаболізмі, лактоза, яка міститься в продуктах харчування (наприклад, у молочних продуктах) під дією ферменту лактази, розщеплюється, утворюючи глюкозу і галактозу. У осіб, хворих на галактоземію, ферменти, необхідні для перетворення галактози або відсутні, або ж їх рівень дуже низький, що призводить до накопичення токсичного галактозо-1-фосфату в різних тканинах (як і у випадку класичної галактоземії), ці процеси призводять до гепатомегалії (збільшення печінки), цирозу печінки, ниркової недостатності, катаракти, пошкодження головного мозку і яєчників. Без лікування, смертність дітей грудного віку із діагнозом галактоземія становить близько 75%. Галактоземія успадковується за аутосомно-рецесивним типом, тобто дитина буде хворої тільки у тому випадку, якщо успадкує дві копії дефектного гена (по одній від кожного з батьків). Гетерозиготні особи вважаються носіями хвороби, адже вони успадковують один нормальний ген і один дефектний ген. Але, у носіїв, як правило, теж проявляються деякі симптоми галактоземії, проте, звісно, у дуже помірній формі.
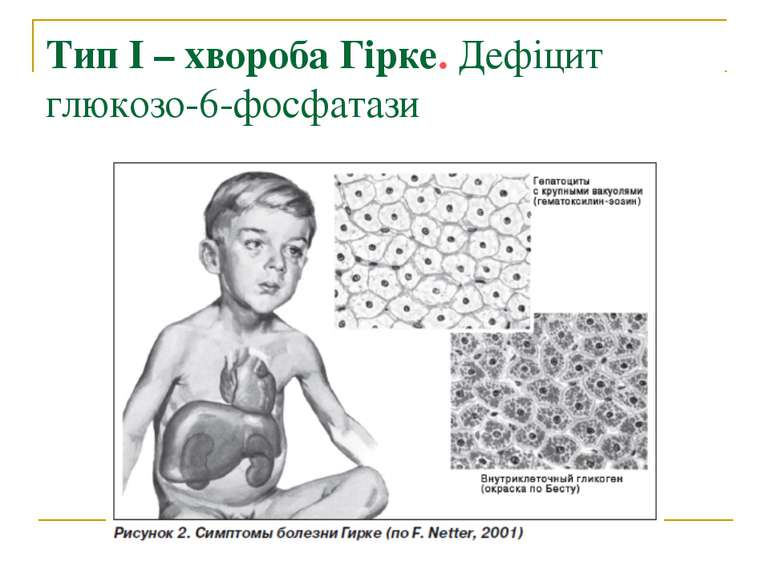
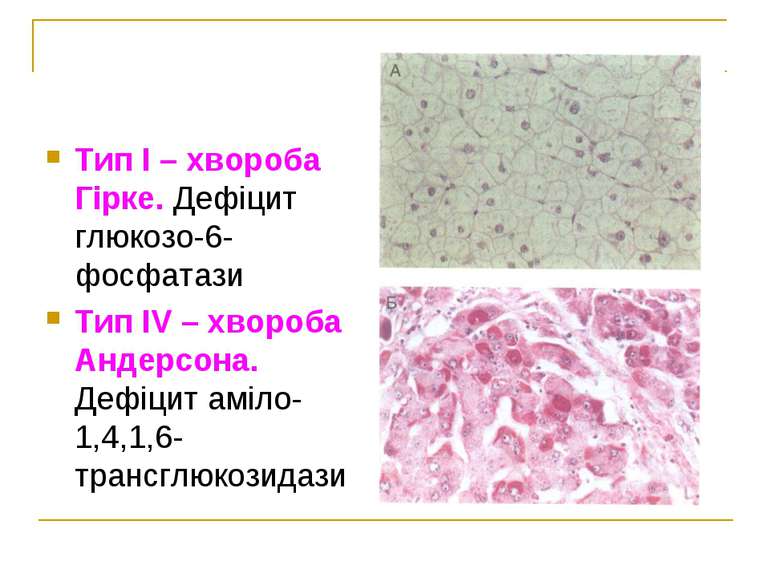
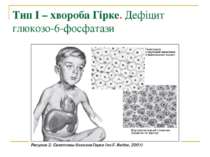
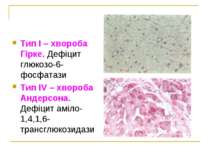
ГЛІКОГЕНОЗИ Тип І – хвороба Гірке. Дефіцит глюкозо-6-фосфатази Тип ІІ – хвороба Помпе. Дефіцит кислої мальтази (α-1,4-глюкозидази) Тип ІІІ – хвороба Корі, хвороба Форбса. Дефіцит аміло-1,6-глюкозидази Тип ІV – хвороба Андерсона. Дефіцит аміло-1,4,1,6-трансглюкозидази Тип V – хвороба Мак-Ардла. Дефіцит фосфорилази міоцитів Тип VІ – хвороба Герса. Дефіцит фосфорилазного комплексу в печінці Тип VІІ. Дефіцит м'язової фосфофруктокінази
Глікогенози - це захворювання, зумовлені метаболічними порушеннями, які призводять до надмірної концентрації глікогену або зміни його структури. Глікоген являє собою вуглеводні депо, які є готовими джерелами для негайного забезпечення енергією. У печінці він розщеплюється, забезпечує безперебійне постачання глюкозою мозку й еритроцитів Для даної групи захворювань властиве нагромадження глікогену в органах і тканинах. Глікогенози відносять до спадкових захворювань, викликаних порушенням активності ферментів, які беруть участь в обміні глікогену і впливають на утворення різних метаболітів. Описано декілька сотень випадків цього захворювання. Поширеність його складає 1:40000.
За клінічними ознаками розрізняють три основні форми захворювання: 1) печінкову; 2) м'язову; 3) генералізовану
Печінкова форма. Ознаки з'являються на першому році життя, починаючи з 8-9 місяця, коли відзначаються рідкі напади гіпоглікемії. Вони характеризуються тимчасовою втратою свідомості, клонічними судомами кінцівок. Напади починаються до їжі або вранці, їх появі можна запобігти прийманням солодкої води. Характерний зовнішній вигляд дітей: маленький зріст, великий живіт, худі кінцівки, "лялькове обличчя". Відзначається збільшення печінки. Найбільш небезпечний вік - перші 4-5 років. Інфекційні захворювання ускладнюють перебіг патологічного процесу. З віком стан хворого поліпшується завдяки розвитку компенсаторних механізмів обміну. Інтелект, як правило, не порушений. При гістохімічному дослідженні печінки виявляють сильне розростання колагенової сполучної тканини, печінкові клітини багаті на глікоген, містять багато ліпідів.
М'язова форма. Симптоми захворювання з'являються з 7-10 років. Хворі стають малорухливими, швидко втомлюються при фізичному навантаженні. М'язова слабкість прогресує, з'являються болі в працюючих м'язах, серцебиття, задуха. Усі ці симптоми розвиваються до 25-35 років. Зовнішній вигляд хворих не змінений. Симптомів зміни печінки і нирок немає. При огляді виражена атрофія м'язів та їх гіпотонія. При гісто-хімічному дослідженні видно м'язові волокна з дегенерацією, аж до некрозу. Вони містять вакуолі, наповнені глікогеном. Прогноз захворювання сприятливий, але відомі летальні наслідки в 20-30 років.
Генералізована форма. При цій формі захворювання практично в усіх органах і тканинах накопичується велика кількість глікогену. Клініка її не схожа на клініку печінкової і м'язової форм, вона різноманітна, має прогресуючий перебіг.
Тип І – хвороба Гірке. Дефіцит глюкозо-6-фосфатази Тип ІV – хвороба Андерсона. Дефіцит аміло-1,4,1,6-трансглюкозидази
Схожі презентації
Категорії