Презентація на тему:
Патогенні спірохети. Рикетсії
Завантажити презентацію
Патогенні спірохети. Рикетсії
Завантажити презентаціюПрезентація по слайдам:
Кафедра медичної біології, мікробіології, вірусології та імунології Патогенні спірохети. Рикетсії Старший викладач Малярчук Г.Р.
Патогенні спірохети Серед патогенних представників порядку Spirochaetales найбільше значення мають три роди - Treponema, Borrelia, Leptospira. Це тонкі, довгі, звивисті, рухомі мікроорганізми, які відрізняються між собою розмірами, амплітудою, глибиною спіралі, кількістю завитків, різним забарвленням. За методом Романовського-Гімзи краще забарвлюються борелії, гірше лептоспіри і дуже слабо - трепонеми. У живому стані всі спірохети можна виявити в темному полі зору.
Морфологія і фізіологія. Трепонеми сифілісу - тонкі спіралеподібні бактерії довжиною 10-15 мкм і шириною 0,1-0,2 мкм. Вони мають 8-14 рівномірних завитків, тришарову зовнішню мембрану. У середині цитоплазми розшаровані нуклеоїд, мезосоми, рибосоми, фібрили і базальні тіла, видимі лише під електронним мікроскопом. Розмножуються шляхом поперечного поділу. Можуть утворювати шароподібні цистоподібні форми, покриті міцною муциноподібною оболонкою, і L-форми. Погано фарбуються аніліновими барвниками, тому називаються блідими трепонемами, грамнегативні. При забарвленні за Романовським-Гімзою набувають блідо-рожевого кольору. Спор не утворюють, джгутиків не мають, але активно рухливі. Для трепонем властиві поступальні, обертові, згинальні й хвилеподібні рухи.
Культуральні властивості Трепонеми сифілісу дуже вибагливі до живильних середовищ. Із великими труднощами їх вдається виростити в анаеробних умовах на середовищах із мозковою тканиною або на хоріоналантоїсній оболонці курячого зародка. Але всі культури, вирощені штучно в лабораторії, втрачають патогенні властивості, тому одержали назву культуральних трепонем.
Антигенна структура Антигенна структура їх складна. Виявлені протеїнові, ліпідні й полісахаридні комплекси, але серологічних варіантів немає. Екзотоксину спірохети сифілісу не продукують, містять у цитоплазмі ендотоксин. Бліда трепонема для лабораторних тварин малопатогенна. Чутливі лише мавпи. І.І. Мечніков і Д.К. Заболотний відтворили на них захворювання, подібне за клінічною картиною до сифілісу людини. Краще всього розмножувати трепонем у паренхімі яєчка кролика, що дозволяє завжди мати їх при проведенні лабораторної діагностики захворювання.
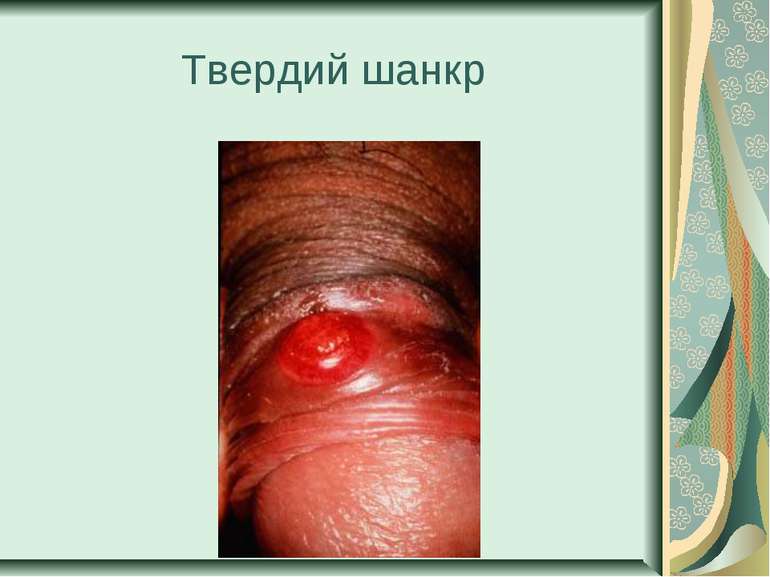
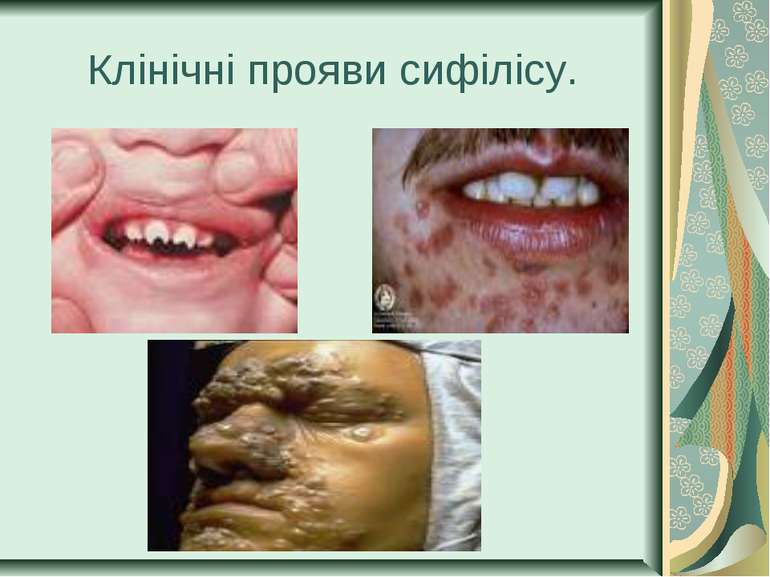
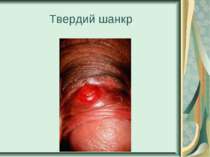
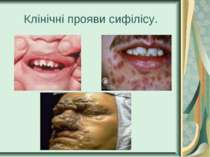
Захворювання людини. Інкубаційний період при сифілісі триває в середньому 20-30 днів. На місці проникнення трепонем виникає первинна сифілома - невелика безболісна виразка з твердим дном (ulcus durum). Регіональні лімфатичні вузли збільшуються і стають твердими. Цей первинний сифіліс триває близько 6 тижнів. Вторинний сифіліс характеризується висипом на шкірі, слизових оболонках, розвитком уражень внутрішніх органів, кісток і триває 2-3 роки. Якщо лікування не проводиться, може настати третинний сифіліс із утворенням у паренхіматозних органах щільних інфільтратів, папул, горбків, гум, які схильні до розпаду. Цей період триває 9-10 років, після чого може виникнути ураження головного, спинного мозку і серцево-судинної системи.
Лабораторна діагностика. Основними методами мікробіологічної діагностики сифілісу є бактеріоскопічний і серологічний. При первинному і вторинному сифілісі матеріалом для мікроскопії служать виділення з виразок, папул, ерозій або пунктат лімфатичних вузлів. Поверхню виразки очищають від нальоту стерильним ватним тампоном, змоченим в ізотонічному розчині хлориду натрію, потім її подразнюють, легко поскрібуючи скальпелем або гострою ложечкою. Рідину відсмоктують пастерівською піпеткою і досліджують у темному полі зору, де чітко видно яскраво освітлені спірохети і характерний рух. Для забарвлення трепонем краплю рідини наносять на предметне скло, виготовляють мазок (як мазок крові), висушують, фіксують метиловим спиртом і декілька годин забарвлюють за Романовським-Гімзою. Бліда спірохета стає блідо-рожевою, а сапрофітні спірохети - голубими. Можна фарбувати трепонеми і за методом сріблення.
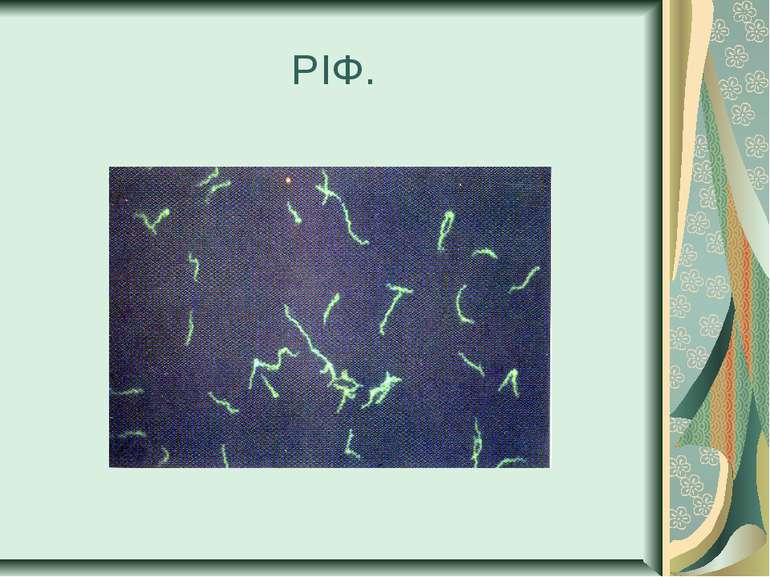
Серологічна діагностика Серологічна діагностика сифілісу грунтується на постановці реакції Вассермана й осадових реакцій Кана і Закса-Вітебського. Методика постановки реакції Вассермана не відрізняється від постановки реакції зв’язування комплементу. Необхідно пам’ятати, що вона може бути негативною протягом трьох тижнів первинного (серонегативного) періоду. Позитивна реакція Вассермана, крім сифілісу, зрідка буває і при інших гострих інфекційних хворобах (бруцельоз, кір, малярія), туберкульозі й лепрі, в пізній період вагітності й після пологів. Для серологічної діагностики сифілісу широко використовують реакцію імобілізації трепонем і непряму реакцію імунофлуоресценсії, які вважаються найбільш специфічними в лабораторній діагностиці захворювання.
Профілактика і лікування. Важливе значення мають рання діагностика, своєчасне лікування хворих і санітарно-освітня робота серед населення. Індивідуальну профілактику проводить середній медичний персонал у шкірно-венеричних диспансерах, стаціонарах і профілактичних пунктах. Для лікування сифілісу використовують антибіотики (пеніцилін, еритроміцин, тетрациклін тощо) і препарати вісмуту (бійохінол, бісмоверол, пентабісмол), відповідно до розроблених інструкцій.
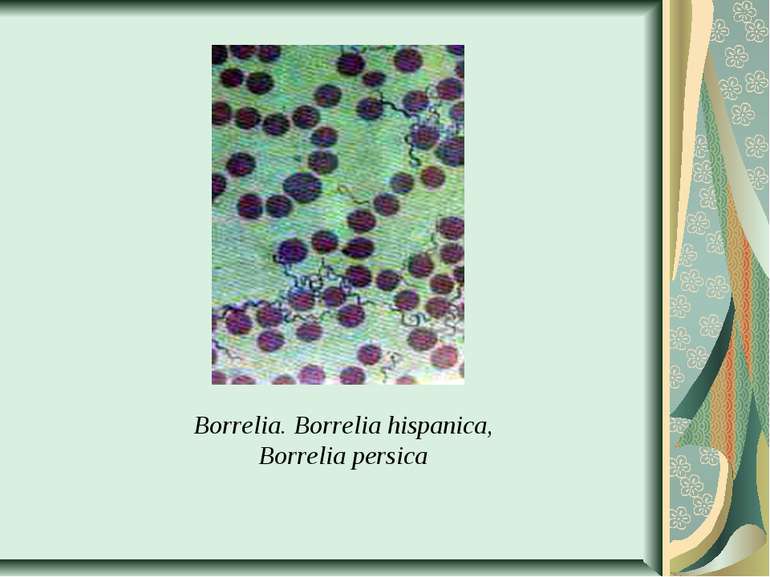
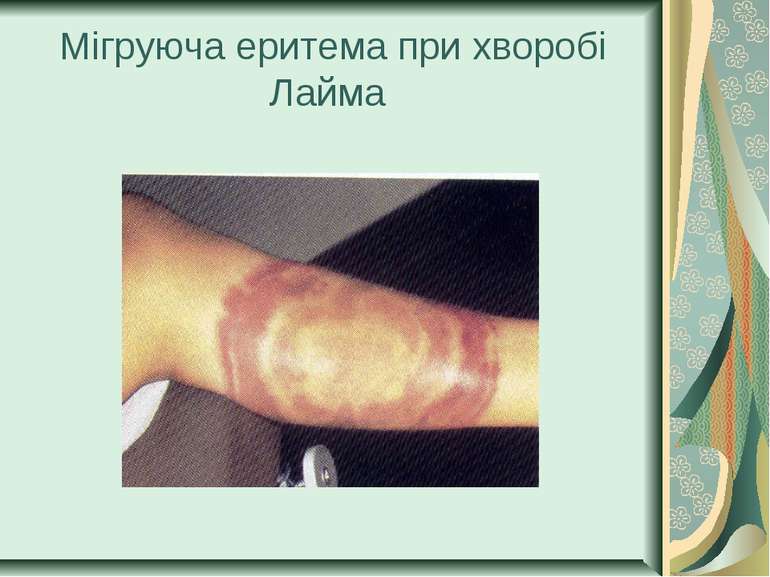
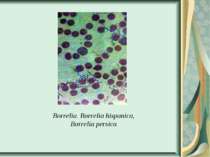
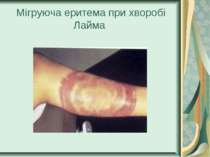
Збудники поворотних тифів і бореліозів Розрізняють епідемічний поворотний (вошивий) і ендемічний поворотний (кліщовий) тифи. Збудником першого з них є відкрита в 1868 р. О. Обермейєром Borrelia recurrentis. Кліщовий поворотний тиф спричиняється близько 20 різновидами борелій, розповсюджених у певних географічних регіонах, де вегетують відповідні види кліщів. У нашій країні захворювання викликають переважно B. caucasica i B. lathyshewi.
Морфологія і фізіологія. B. recurrentis - тонкі спіралеподібні мікроорганізми завдовжки 20-40 мкм і завширшки 0,3-0,6 мкм, мають від 3 до 8 великих нерівномірних завитків, кінці їх трохи загострені. За Грамом забарвлюються в червоний колір, за Романовським-Гімзою - в синьо-фіолетовий. Спірохети поворотного тифу мають енергійну і різноманітну рухливість. Морфологічно борелії вошивого і кліщового поворотного тифу не відрізняються між собою. Борелії культивують в анаеробних умовах на рідких живильних середовищах, до яких додають сироватку і шматочки тканин або органів. Ріст виявляють через 3-6 днів при виготовленні висячої краплі й мікроскопії в темному полі. Можливе успішне культивування борелій і в курячому ембріоні. Розмножуються вони шляхом поперечного поділу.
Антигени. Поверхневі антигени борелій легко змінюються з кожним наступним гарячковим приступом, але серологічні їх варіанти в лабораторії не визначають. Екзотоксинів борелії не виділяють, містять ендотоксини, які зумовлюють ураження центральної нервової системи, гарячку, явища інтоксикації організму.
Захворювання людини. Інфікування людини відбувається при роздавленні заражених вошей під час чухання і втиранні їх гемолімфи разом із бореліями в ранки від укусів або розчіси шкіри. Далі збудник проникає у клітини лімфоїдно-макрофагальної системи, розмножується і потрапляє у кров, зумовлюючи бактеріємію і токсинемію. Це співпадає з появою гарячки й інших симптомів хвороби. Завдяки фагоцитозу і дії антитіл значна маса борелій гине, що призводить до закінчення приступу гарячки. Деяка частина збудників, які збереглися у ЦНС, селезінці, продовжують розмножуватись, одночасно змінюючи свої антигенні властивості. Такі борелії спричиняють новий приступ лихоманки. На них знову виробляються антитіла. Після 4-5 приступів у крові нагромаджуються антитіла проти всіх антигенних варіантів борелій і настає видужання. Захворювання характеризується високою температурою, нудотою, блюванням, збільшеннями печінки, селезінки, ураженням нервової і кровоносної систем. Тепер поворотний вошивий тиф на Україні не зустрічається.
Лабораторна діагностика. Основою мікробіологічної діагностики поворотного тифу є бактеріоскопічне і серологічне дослідження. Для цього під час температурного приступу виготовляють товсту краплю і мазок крові, забарвлюють за Романовським-Гімзою (або фуксином) і мікроскопують. Краплю крові можна досліджувати і в темному полі, спостерігаючи характерний рух спірохет. Для серологічної діагностики інколи ставлять реакцію лізису і РЗК. Із метою диференціації епідемічного й ендемічного поворотного тифу кров’ю хворого заражають гвінейську свинку. Борелії епідемічного поворотного тифу захворювання тварин не викликають.
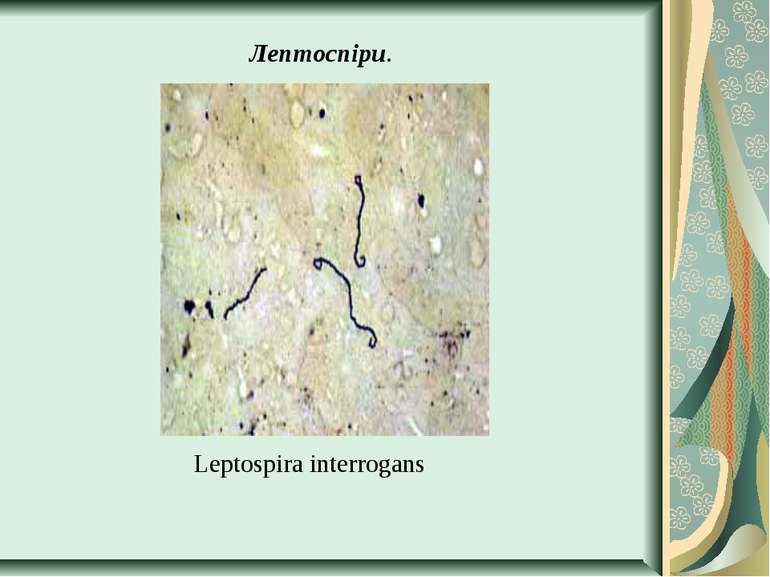
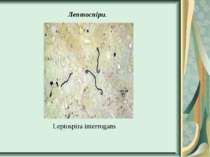
Збудник лептоспірозу (Leptospira interrogans) Морфологія і фізіологія. Лептоспіри - довгі, тонкі, спіралеподібні мікроорганізми довжиною 10-20 мкм, шириною 0,1-0,25 мкм, з 12-18 дрібними завитками. Кінці їх загнуті у вигляді крючків і стовщені. На фіксованих препаратах виявляють вторинні завитки, які надають їм вигляд, що нагадує латинські літери S або С. Окремі штами не мають крючків. Лептоспіри погано забарвлюються аніліновими барвниками, грамнегативні, за Романовським-Гімзою фарбуються у блідо-рожевий колір. Частіше їх вивчають у живому стані в темному полі Вони надзвичайно рухливі, роблять обертальні й поступальні рухи.
Культуральні властивості Збудник лептоспірозу - облігатний аероб, краще культивується при температурі 28-30 °С на рідких і напіврідких живильних середовищах, які містять 10 % кролячої сироватки. Лептоспіри ростуть повільно і не каламутять бульйон. Їх виявляють на 7-10 день за допомогою дослідження краплі середовища в темному полі.
Антигенна структура. L. interrogans - єдиний вид лептоспір, патогенний для людини. За білковими і ліпоїдними антигенами розрізняють 19 серогруп і 180 сероварів, які визначають у реакції аглютинації з відповідними сироватками. У нашій країні виявили всього 20 сероварів. Екзотоксину лептоспіри не продукують, мають ендотоксин, який зумовлює інтоксикацію організму.
Захворювання людини. Зараження відбувається через пошкоджену шкіру і слизові оболонки. Інкубаційний період триває 7-14 днів. Хвороба починається гостро, з ознобом, швидким підвищенням температури тіла до 39-40 °C. У хворих розвивається загальна слабість, головний біль, інтенсивний біль у м’язах, особливо литкових. На місці вхідних воріт ніяких змін не виникає. Із током лімфи лептоспіри проникають у загальний кровоток і поширюються по всьому організму, уражаючи паренхіматозні органи, особливо печінку. В тяжких випадках розвиваються жовтяниця і жирове переродження цього органа. Можуть також уражатися нирки, тоді лептоспіри довго виділяються із сечею. Перебіг патологічного процесу часто має хвилеподібний характер.
Лабораторна діагностика. Від хворого беруть кров, ліквор, сечу. Проводять пряму бактеріоскопію краплі досліджуваного матеріалу в темному полі зору. Метод простий, зручний, дає змогу швидко і в ранні строки встановити діагноз. Але лептоспіри не завжди можна виявити при мікроскопії. Більш достовірним методом є бактеріологічне дослідження. У перші дні хвороби 5-8 мл крові висівають по 1 мл у декілька пробірок із рідким середовищем, яке містить сироватку кроля, і вирощують при 28 °С 7-10 днів, виявляючи лептоспір у темному полі. Культуру із сечі можна отримати таким самим способом, починаючи з другого тижня хвороби. Раннім методом лабораторної діагностики лептоспірозу є біологічна проба. Кільком молодим гвінейським свинкам вводять внутрішньоочеревинно по 3-5 мл крові хворого. Через 2-3 дні досліджують ексудат черевної порожнини в темному полі. У практичних лабораторіях найчастіше проводять серологічну діагностику. Ставлять реакцію мікроаглютинації і лізису із сироваткою хворого і живими еталонними штамами лептоспір різних серогруп і через дві години проводять облік реакції в темному полі.
ЗБУДНИКИ РИКЕТСІОЗІВ Рикетсіози - гострі трансмісивні інфекційні хвороби, які спричиняють рикетсії, й характеризуються ураженнями судин, центральної нервової системи і висипами на шкірі. Деякі з них належать до антропонозів (епідемічний висипний тиф, волинська гарячка) решта є ендемічними зоонозами. Збудники рикетсіозів - дрібні мікроорганізми кокоподібної й паличкоподібної форми, морфологічно близькі до грамнегативних бактерій. У них є нуклеоїд, цитоплазма з рибосомами, цитоплазматична мембрана й клітинна стінка. П.Ф. Здродовський виділив чотири морфологічні типи рикетсій: кокоподібні, паличкоподібні, бацилярні й ниткоподібні. Назва збудників (рикетсії) і хвороби (рикетсіоз) дана на честь американського мікробіолога Г. Рікетса, який вперше описав ці бактерії, заразився при їх дослідженні і загинув від висипного тифу. Тепер відомо понад 30 видів рикетсій, патогенних для людей, тварин і комах.
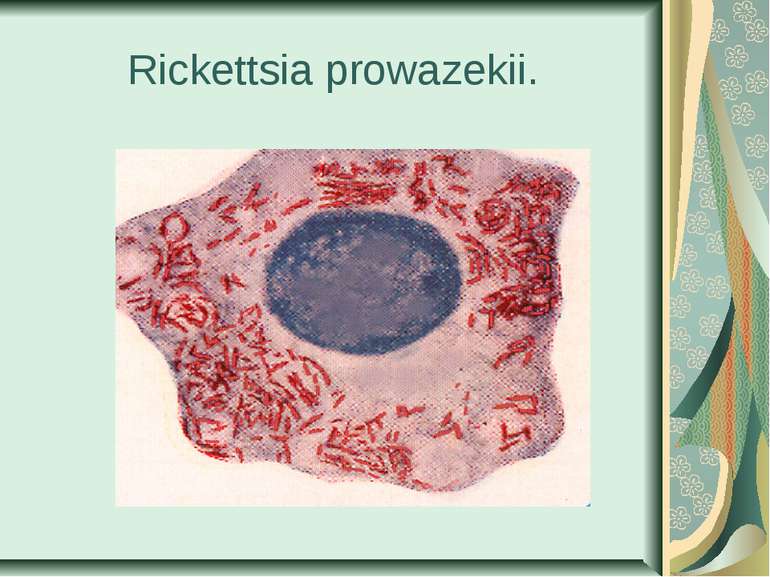
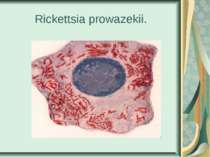
Збудник висипного тифу (Rickettsia prowazekii) Рикетсії Провачека належать до роду Rickettsia родини Rickettsiaceaе. Їх вивчав чеський учений С. Провачек, на честь якого збудник висипного тифу названий його ім’ям.
Морфологія і фізіологія. R. prowazekii - дуже дрібні (0,2-0,3 х 0,5-1 мкм) грамнегативні нерухомі мікроорганізми, які не утворюють спор і капсул. Найчастіше мають гантелеподібну форму, хоч можуть нагадувати коки і короткі палички. Добре забарвлюються основним фуксином, за Романовським-Гімзою, серебрінням за методом Морозова. Їх морфологія подібна до будови грамнегативних бактерій. Розмножуються поперечним бінарним поділом, період генерації при оптимальних умовах - біля 12 год. Збудник епідемічного висипного тифу є типовим внутрішньоклітинним паразитом, розвивається в цитоплазмі клітин.
Рикетсії Провачека добре культивуються при 35 °С у жовтковому мішку курячого ембріона, на різноманітних культурах клітин, у легеневій тканині білих мишей при інтраназальному їх зараженні, у кишечнику вошей (метод Вейгля). На живильних середовищах не ростуть.
Антигенна структура Збудник висипного тифу містить два антигени. Один із них розчинний і локалізується у поверхневих структурах клітини, термостабільний, але не специфічний. Другий антиген термолабільний, міститься в рикетсіях більш глибоко і є видоспецифічним білково-полісахаридним комплексом.
Токсиноутворення. Рикетсії Провачека утворюють термолабільний білковий токсин, який міцно зв’язаний із мікроструктурою клітин. Він має гемолітичні властивості, зумовлює розвиток інтоксикації й стимулює утворення антитіл.
Захворювання людини. Інкубаційний період триває від 6 до 25 днів. Висипний тиф належить до кров’яних інфекцій. Ще в 1896 р. О.О. Мочутковський в героїчному досліді самозараження кров’ю хворого на висипний тиф довів, що це інфекційна хвороба, і збудник її циркулює в кров’яному руслі. Після проникнення в кров рикетсії розмножуються в ендотелії дрібних кровоносних судин, руйнують його, проникають в нові клітини. Найбільш виражені зміни спостерігаються в судинах шкіри й головного мозку. Ураження шкірних покривів супроводжується розеоло-петехіальним висипом. Хвороба характеризується високою температурою, інтоксикацією, ураженням нервової системи. Летальність становила 6-14 % і більше.
Хвороба Брілла Хвороба Брілла - різновидність висипного тифу. Це віддалений рецидив інфекції, яка довгий час перебувала в латентному стані. Нове екзогенне зараження при цьому не настає.
Лабораторна діагностика. Виділення рикетсій Провачека з діагностичною метою не проводять. У практичних лабораторіях діагностику висипного тифу здійснюють за допомогою серологічних реакцій аглютинації, зв’язування комплементу, непрямої гемаглютинації, імунофлуоресценції. Високочутлива реакція аглютинації рикетсій Провачека (реакція Вейгля) ставиться, починаючи з 5-7 дня хвороби. Діагностичне значення мають розведення сироватки 1:40 - 1:160 і вище. Вона випадає позитивною майже в 100 % випадків. Найбільш достовірна реакція аглютинації при наростанні титру антитіл (метод парних сироваток). Ще чутливішою серологічною реакцією є РНГА. Гемаглютиніни виявляють в сироватці крові, починаючи з 3-4 дня хвороби в розведенні 1:1000 й вище. Реакція зв’язування комплементу стає позитивною з 5-7 дня. Діагностичний титр її 1:160 і вище. В осіб, які перехворіли висипним тифом, низький титр РЗК (1:100) може зберігатися роками. Для експрес-діагностики використовують реакцію імунофлуоресценції.
Профілактика і лікування. Важливе значення в попередженні захворювання мають рання діагностика, госпіталізація хворого, проведення дезинфекції та дезинсекції, а також виявлення й ліквідація вошивості серед населення, особливо в організованих колективах (дитячі садки, школи, військові колективи тощо). Специфічну профілактику в разі загрози епідемічного поширення хвороби проводять сухою висипнотифозною вакциною, виготовленою з поверхневих антигенів рикетсій Провачека. Для лікування використовують антибіотики тетрациклінової групи (тетрациклін, окситетрациклін, хлортетрациклін), які є найефективнішими. Сульфаніламідні препарати не рекомендують, так як вони стимулюють ріст рикетсій. .
Збудник ендемічного висипного тифу (R.typhi) Збудник ендемічного (блошиного) висипного тифу за своїми морфологічними, біологічними та антигенними властивостями подібний до рикетсій Провачека. Уперше його відкрив Х. Музер у 1928 р. Культивується в курячих ембріонах і культурах клітин. До нього чутливі гвінейські свинки, в яких при внутрішньоочеревинному зараженні виникає характерний скротальний феномен (ураження яєчок). Дуже чутливі щури й білі миші.
Клінічні прояви Людина заражається при втиранні фекалій бліх у розчіси на шкірі або аерогенним та аліментарним шляхом при забрудненні харчових продуктів сечею гризунів. Перебіг і клінічна картина захворювання та імунітет мають спільні риси з епідемічним висипним тифом. Для диференціації цих хвороб використовують лабораторні дослідження: реакцію аглютинації, зв’язування комплементу, непрямої гемаглютинації, особливо доказовим є метод парних сироваток. Профілактика полягає в знищенні гризунів і перенощиків, захисті харчових продуктів від забруднення випорожненнями гризунів. У разі епідемічного поширення хвороби проводять імунізацію населення вбитою вакциною з рикетсій Музера. Для етіотропного лікування використовують антибіотики тетрациклінового ряду.
Збудник Ку-гарячки (Coxiella burneti) Ку-гарячка (query - неясний, невизначений) - гостре зоонозне захворювання, яке викликає рикетсія Бернета, характеризується гарячкою, різноманітною клінічною картиною, частим розвитком пневмонії. Властивості збудника вивчив Ф. Бернет у 1939 р.
Морфологія і фізіологія. C. burneti належить до роду Coxiella родини Rickettsiaceae. Це дрібні, кокоподібні, паличкоподібні біполярні бактерії, мають тришарову оболонку, нуклеоїд, цитоплазму з рибосомами. Не мають спор, джгутиків і капсул, грамнегативні. Культивують рикетсії Бернета в жовтковому мішку курячого ембріона, в культурах фібробластів, де розмножуються переважно у вакуолях клітин. На живильних середовищах не ростуть. Ферментативні властивості відсутні. Екзотоксину не виділяють, містять ендотоксин, який має властивості алергену й викликає сенсибілізацію організму.
Антигени. Рикетсії Бернета мають два антигени. Один розташовується поверхнево й має полісахаридну природу, другий розміщений у клітині більш глибоко, його хімічна природа ще не досліджена.
Захворювання людини. Інкубаційний період триває від 3 до 40 днів. Після проникнення рикетсій через шкіру або слизові оболонки в лімфу і кров розвивається рикетсіємія. Збудник розмножується в клітинах тканин і органів лімфоїдно-макрофагальної системи. Поглинені фагоцитами рикетсії не перетравлюються, а розмножуються і спричиняють септицемію. Найбільш часто хворіють тваринники, працівники м’ясомолочної промисловості, бавовняно-прядильних фабрик. Найчастіше зараження спостерігається повітряно-краплинним, аліментарним і контактним шляхами. Трансмісивний шлях зустрічається рідко. Температура підвищується до 38-40 °С, виникає озноб, сильний головний біль, безсоння, м’язові болі. Виділяють три основні клінічні форми хвороби: легеневу, грипозну і менінго-енцефалітичну. У 30 % хворих виникає висип на шкірі, який триває 5-7 днів. Прогноз сприятливий, летальні випадки трапляються рідко.
Лабораторна діагностика Як і при інших рикетсіозах, Ку-гарячку діагностують за допомогою серологічних реакцій. Найчастіше використовують реакцію зв’язування комплементу, яку починають ставити з 7-10 дня хвороби. Діагностичним титром РЗК вважається 1:8 - 1:16. Через півроку після хвороби титр буває максимальним (1:256). Використовують також реакцію аглютинації зі специфічним рикетсіозним діагностикумом. Вона стає позитивною з 10-15 дня захворювання. Максимальні титри антитіл (1:256) накопичуються на третьому тижні хвороби. Надійним методом діагностики є реакція імунофлуоресценції. Важливе діагностичне значення має алергічна проба з введенням внутрішньошкірно 0,1 мл алергену з рикетсій Бернета.
Профілактика і лікування. Запобіжні заходи мають на меті проведення систематичної дезинфекції приміщень для тварин. Молоко потрібно кип’ятити, оскільки після пастеризації рикетсії Бернета не гинуть. Виділення хворих тварин і людей знешкоджують. З метою специфічної профілактики Ку-гарячки при загрозі її епідемічного поширення проводять імунізацію людей і тварин живою вакциною М-44. Для лікування застосовують левоміцетин та антибіотики тетрациклінового ряду. Крім описаних рикетсіозів, зустрічаються й інші захворювання, які для нас є екзотичними або реєструються дуже рідко. Так, R. quintana викликає волинську (п’ятиденну) гарячку; R. conori - марсельську або середньоморську гарячку; R. sibirica - північноазіатський кліщовий рикетсіоз; R. tsutsugamushi - гарячку цуцугамуші; R. australis - австралійський кліщовий рикетсіоз та ін.
Схожі презентації
Категорії