Презентація на тему:
Отруєння алкоголем та його сурогатами
Завантажити презентацію
Отруєння алкоголем та його сурогатами
Завантажити презентаціюПрезентація по слайдам:
Спирт етиловий – прозора безбарвна рідина, пекуча на смак, з характерним запахом. У фармацевтичній практиці використовується для виготовлення настойок, екстрактів, розчинів для зовнішнього застосування тощо.
Всмоктування спирту етилового (алкоголю, етанолу) здійснюється шляхом пасивної дифузії у всіх відділах травного тракту, особливо інтенсивно в шлунку, дванадцятипалій і тонкій кишках. Швидкість цього процесу залежить від концентрації спирту в розчині чи в алкогольному напої та їх кількості: із їх збільшенням швидкість резорбції зростає. На всмоктування алкоголю впливає також кількість і, в меншій мірі, характер вмісту шлунка і кишечника, їх моторна активність, ступінь васкуляризації слизової оболонки. Присутність їжі у шлунку ускладнює дифузію спирту в кишках, бо сповільнюється перехід його в дванадцятипалу кишку. У хворих, які перенесли резекцію шлунка, вміст алкоголю в крові після прийому всередину зростає швидше, ніж у здорових осіб. Вуглекислота (наприклад у складі шампанських вин) сприяє всмоктуванню спирту; цукор у винах гальмує цей процес. Пари спирту можуть абсорбуватися в легенях.
Незалежно від шляху введення в організм, алкоголь легко проникає у внутрішні органи і розподіляється там пропорційно вмісту води. Після прийому всередину найбільша концентрація його в крові встановлюється через 40-50 хв, після чого поступово знижується. Кількість спирту етилового в печінці, нирках, легенях і сім’яниках вища, ніж в інших органах.
При вживанні помірних доз алкоголю швидкість метаболізму відповідає кінетиці нульового порядку, тобто не залежить від часу і концентрації його. Кількість етанолу, яка окислюється за одиницю часу, приблизно пропорційна масі тіла чи печінки. Після гепатектомії або наявності печінкової недостатності швидкість зникнення його з організму значно знижується. Доросла людина в змозі метаболізувати біля 7-10 г (0,15-0,22 моля) спирту етилового на годину. Біля 90-95 % його в організмі зазнає метаболізму, решта виводиться в незміненому вигляді з видихуваним повітрям, сечею, потом, молоком.
Біотрансформація етилового спирту проходить переважно в печінці, де він спочатку гідроксилюється до ацетальдегіду, а потім до ацетату. На першому етапі окислення його здійснюється трьома основними шляхами: під впливом алкогольдегідрогенази (АДГ) мікросомальної етанолокислювальної системи печінки МЕОС) і каталази. Цей процес також здійснюється в печінці, а також в нирках, м’язах мозку тощо, Роль печінки в біотрансформації етанола є вирішальною. Лише біля 4 % його проходить в інших органах. Причому під впливом АДГ окислюється біля 80 % спирту, МЕОС - 20 % і дуже мало за участю каталази.
Ацетат, як кінцевий продукт метаболізму спирту, частково використовується організмом для синтезу жирних кислот, кетонових тіл, нуклеїнових кислот і білків, частково “згоряє” до кінцевих продуктів – СО2 і Н2О. Ці процеси супроводжуються виділенням значної кількості теплової енергії. При окисненні 1 г спирту виділяється біля 29,28 кДж (7 кал) тепла, що набагато більше вуглеводів (17,15 кДж, або 4,1 кал). Не дивлячись на це, організм не в змозі повністю використати цю енергію.
Спирт етиловий, як і багато інших лікарських засобів, проявляє місцевоподразнювальну, протимікробну, рефлекторну і резорбтивну дії. При нанесенні спирту на шкіру та слизові оболонки з’являється гіперемія та відчуття тепла і печії (у зв’язку з розширенням периферичних судин), настає тимчасове зникнення болю внаслідок відволікального ефекту. Рефлекторно стимулюються трофічні процеси, змінюється гемодинаміка тощо. На цих ефектах грунтується використання спирту у вигляді компресів і лініментів при запальних захворюваннях внутрішніх органів, м’язів, нервів, суглобів. Здатність спирту у великих концентраціях коагулювати білок, тобто проявляти в’яжучу дію, використовується при лікуванні опіків. Для обробки опікового пошкодження шкіри використовується 95 % спирт.
При помірному прийомі алкогольних напоїв результатом прямої, рефлекторної і психогенної дії є вплив спирту на органи травлення. Посилюється секреція слинних і шлункових залоз, з’являється апетит. Вплив на якість соків цих залоз залежить від вмісту спирту в розчинах чи алкогольних напоях. Вона залишається високою лише тоді, коли концентрація спирту не перевищує 10-12 % (натуральне вино, пиво, кумис). Більш високі концентрації і міцні алкогольні напої інактивують ферменти шлункового соку, знижують перетравлювальні властивості їх, посилюють секрецію слизу в шлунку. Крім того, тривале вживання алкогольних напоїв з вмістом 20-40 % спирту призводить до запалення слизової оболонки шлунка. На тривалий час порушується секреторна і моторна діяльність ШКТ, знижується активність ферментів, погіршуються процеси травлення і всмоктування білків, жирів і вуглеводів. Розвивається дефіцит амінокислот, вітамінів, мікроелементів, як і хронічний гастрит.
У великих концентраціях етанол пошкоджує слизову оболонку шлунка, викликає зворотню дифузію соляної кислоти, сприяє відторгненню епітелію. На слизовій оболонці проявляється ерозії і петехіальні крововиливи, які регресують дуже повільно. При ін’єкції концентрованих розчинів алкоголю в нерв настає його некроз, що інколи використовується в медичній практиці для усунення болю. Алкоголь у великих дозах викликає ряд метаболітних порушень, які призводять до ушкодження печінки і інших органів травлення, що зумовлено, перш за все, порушенням співвідношення НАД.Н/НАД. Пригнічується глюконеогенез, розвивається гіпоглікемія і кетоацидоз, накопичуються жири в печінці. Ожиріння її може перейти в алкогольний гепатит і цироз. Виходячи з цього, в медичній практиці можуть бути використані лише слабкі алкогольні напої: натуральні вина, кефір, кумис тощо. У хворих з недостатнім живленням і відсутнім апетитом вони сприяють появі його, покращанню процесів травлення. Слід враховувати, що білі (сухі) натуральні вина мають властивість стимулювати моторну функцію травного тракту, а червоні - пригнічувати. Тому сухі вина не слід призначати хворим з діареєю, а червоні - з закрепами.
Резорбтивна дія спирту проявляється, перш за все, впливом на ЦНС. У лабораторії І.П. Павлова було встановлено, що навіть невеликі дози його порушують умовно-рефлекторну діяльність. Спочатку послаблюються процеси гальмування в корі головного мозку, що зумовлює порушення пам’яті, критичного мислення, виникнення немотивованої самовпевненості, надмірної балакучості, рухливості тощо. Невдовзі алкоголь послаблює також процеси збудження. Пригнічується вища нервова діяльність. У стані алкогольного сп’яніння понижується розумова і фізична працездатність, суб’єктивно зникає почуття втоми, больової й інших видів чутливості. У такому стані людина відчуває впевненість у своїх силах і можливостях, проте ці відчуття помилкові, бо об’єктивно якість розумової і фізичної роботи різко погіршується. Етиловий алкоголь не тільки зменшує збудливість центрів головного мозку. Він знижує слух, ослаблює гостроту зору, спотворює реакції на зовнішні подразники, сповільнює провідність нервових імпульсів. У зв’язку з цим алкоголь особливо небезпечний для людей, професії яких пов’язані з уважністю, точністю рухів, швидкою реакцією, негайним прийняттям відповідальних рішень (водії транспорту, авіадиспечири) тощо.
Під впливом алкоголю порушується діяльність підкіркових структур і стовбура мозку. Проявами цього є зникнення негативних емоцій, поява байдужості до неприємностей, тимчасове поліпшення настрою. Порушується терморегуляція: внаслідок розширення шкірних судин збільшується тепловидача, що призводить до зниження температури тіла, хоча у людини залишається відчуття тепла. Із наростанням концентрації спирту в крові настає анальгезія, сонливість, згодом втрачається свідомість, пригнічуються спинальні рефлекси. Стадія наркозу швидко переходить в агональний стан. Сп’яніння настає тоді, коли концентрація спирту в крові досягає 1-2 г/л, значна інтоксикація - 3-4 г/л, смерть - 5-8 г/л.
Найбільш небезпечним у дії спирту етилового є вплив на життєво важливі функції організму у зв’язку з пригніченням центрів довгастого мозку – дихального і судинорухового. Сприяє цьому ослаблення серцевої діяльності у зв’язку з прямою кардіотоксичною дією спирту. Навіть однократний прийом його в помірних кількостях призводить, до значного пригнічення скорочувальної функції міокарда.
У осіб, які хронічно вживають алкоголь, при зменшенні звичної їх кількості або при припиненні його прийому, розвивається синдром відміни (алкогольний абстинентний синдром, ААС), що вказує на наявність фізичної залежності. Інтенсивність його визначається кількістю, частотою і тривалістю споживання алкоголя. Коли споживання дуже велике, тоді навіть помірне зменшення кількості алкоголя може спричинити розвиток синдрому відміни. Фармакотерапія ААС направлена, перш за все, на попередження судом, делірію і аритмії серця. Проводиться заміна прийому алкоголю тривалодіючими седативно-гіпнотичними засобами, зокрема бензодіазепінами (хлордіазепоксидом, сибазоном, оксазепамом). Останній препарат особливо корисний при супутніх захворюваннях печінки, так як він перетворюється в неактивні метаболіти, які не кумулюють. Так як більшість бензодіазепінів погано всмоктується в ШКТ, перевага надається їх ін’єкції у вену. Для попередження судом при ААС використовують діфенін. Навантажувальна доза його складає 12-15 мг/кг, а підтримуюча - 300 мг/добу. Після надання хворим з ААС невідкладної допомоги дози седативно-гіпнотичних препаратів упродовж декількох тижнів поступово зменшуються.
Гостре і хронічне вживання алкоголю призводить до послаблення короткострокової пам’яті. Етанол впливає на багато молекулярних процесів. Провідними мішенями його дії є клітинні мембрани і ферменти мозку. Він, розчиняючись в ліпідному бішарі мебран, зменшує їх в’язкість. При цьому збільшується текучість їх. У зв’язку з цим змінюється структура і функція рецепторів дофаміну, норадреналіну, глутамату, опіоідів, а також активність Na+-, K+- АТФази, Са+- АТФази, 5-нуклеотидази, ацетилхолінестерази, аденилатциклази, ферментів мітохондріального електроннотранспортного ланцюга, іонних каналів, подібних кальцієвим. У алкоголіків змінюється активність моноаміноксидази і аденілатциклази в тромбоцитах. Етанол може проявити пряму дію на іонні канали і транспортні молекули, асоційовані з клітинними. Наприклад, гострий вплив етанолу призводить до збільшення числа ГАМК-рецепторів, що погоджується зі здатністю ГАМК-міметиків індукувати багато гострих ефектів алкоголю. Анальгезуюча дія спирту може бути використана для профілактики травматичного шоку. Для цього його вводять у вену в складі протишокових рідин.
Велике практичне значення має взаємодія лікарських препаратів з етанолом. Встановлено, що він може суттєво впливати на дію, кінетику, токсичність, як і ефективність багатьох лікарських засобів. Це обумовлено тим, що етанол у відповідних умовах може порушувати процеси резорбції, транспортування, метаболізму і екскреції лікарських препаратів (як і продуктів харчування, вітамінів, мікроелементів тощо), що негативно відбивається на обміні речовин, реактивності організму, біодоступності лікарських середників. Міцні алкогольні напої сприяють затримці ліків у шлунку, де їхнє всмоктування обмежене, тому дія настає повільніше, пізніше і проявляється в меншій мірі. Гальмування резорбції препаратів відбувається також у зв’язку із запаленням слизової оболонки шлунка і кишечника, яке викликає етанол.
Спирт етиловий може перешкоджати зв’язуванню лікарських речовин з білками крові, внаслідок чого збільшується частка незв’язаної фракції, тобто фармакологічно активної, тому підсилюється ефект, зростає їх токсичність. Цьому сприяє також збільшення під впливом алкоголю проникності клітинних мембран. Тривале вживання спиртних напоїв викликає прогресуюче ураження печінки із зниженням активності тих ферментів, які здійснюють знешкодження чужорідних агентів. Дія їх зростає і пролонгується, токсичність збільшується. При тривалому вживанні алкогольних напоїв може розвиватися індукція печінкових гідроксилаз, при якій швидкість метаболізму етанолу, як і багатьох інших ксенобіотиків, може зростати. В таких умовах ефективність фармакотерапії зменшується.
Поєднання наркозних чи снодійних препаратів з етанолом призводить до зростання їх пригнічуючого впливу на ЦНС. Навіть у випадку легкої алкогольної інтоксикації може виникнути значне ураження життєво важливих центрів мозку. На фоні сп’яніння зростає токсичність транквілізаторів, нейролептиків: послаблюється координація рухів (у зв’язку із м’язевою слабкістю), може різко знижуватись артеріальний тиск, порушуватись дихання. Етиловий спирт може спотворювати дію і підвищувати токсичність деяких лікарських засобів і отрут. При вживанні його з кислотою ацетилсаліциловою значно зростає ризик появи виразок шлунку, що може ускладнитись важкими кровотечами. Парацетамол, як і багато інших гепатотоксичних агентів, у осіб, що постійно вживають алкоголь, може спричинити важке ураження печінки. У хворих на хронічну серцеву недостатність алкогольні напої підвищують токсичність серцевих глікозидів. Несумісний алкоголь також з антикоагулянтами, бо він зменшує їх активність, тому провокує появу внутрішньосудинних тромбів. Прийом спирту і протидіабетичного засобу глібутиду може спричинити виникнення дуже небезпечної лактоацидотичної гіперглікемічної коми.
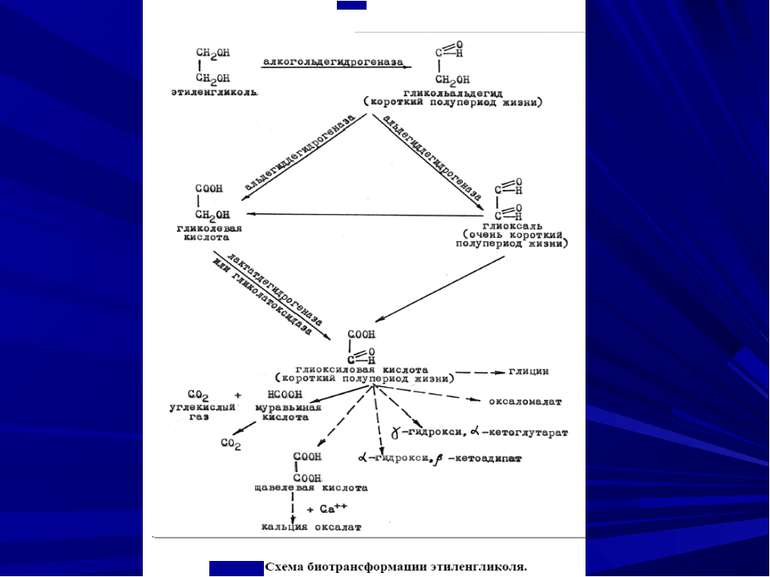
Крім того, при поєднанні деяких лікарських препаратів (тетураму, метронідазолу, похідних нітрофурану, бутадіону, кислоти нікотинової, протидіабетичних таблеткових препаратів та ін.) з етанолом може спотворитися характер його дії на організм (стор.). Поряд з цим він здатний зменшувати токсичність метилового спирту (метанолу) і етиленгліколю. Тому при гострих отруєннях цими агентами показане введення етанолу всередину (по 100-150 мл 30 % розчину), як і у вену (струминно по 10 мл 30 % розчину або крапельно 5 % розчин по 1 мл на 1 кг маси тіла на добу). В кінці 60-х і на початку 70-х років ХХ ст увагу вчених і практичних лікарів привернули специфічні вади і порушення розвитку дітей, що народжувались у жінок, які зловживали алкогольними напоями. Цей особливий тип поєднання вроджених дефектів і порушення фізичного і розумового розвитку дітей описаний як “алкогольний синдром плода” (АСП). Народження дітей з такою патологією відбувається лише у тих жінок, що пиячать, тим більше страждають на алкоголізм, і під час вагітності продовжують зловживати спиртними напоями, особливо на 3-8 тижнях.
Основними проявами АСП у новонародженних дітей є затримка фізичного і розумового розвитку в поєднанні з черепно-лицевими вадами. Можливі також аномалії кінцівок, серця, статевих та інших органів. Відставання росту плода чи дитини, що народилася, спостерігаються у всіх з них, як малі розміри лицевого черепа; порушуються рухові функції і розумовий розвиток, а важка розумова відсталість - у кожної третьої дитини. Найбільш типові порушення будови лицевого черепа - це видовження обличчя, низьке чоло, недорозвинене підборіддя, маленький сідлоподібний ніс, великий рот з тонкими губами, опукла верхня губа з вузькою червоною каймою (“рот риби”), сплющена потилиця, мікрофтальм, опущення верхньої повіки, косоокість, вкорочення очних щілин, розщеплення піднебіння і верхньої губи. Приблизно у кожної другої-третьої дитини з АСП знаходять серцеві вади у вигляді дефекту міжшлуночкової або міжпередсердної перегородок, незарощення артеріальної протоки тощо. Профілактика АСП передбачає повне утримання від вживання алкоголю упродовж вагітності. Етиловий спирт може загострити перебіг багатьох спадкових захворювань, зокрема печінкових порфірій, подагри, гіпербілірубінемії, періодичного гіпокаліємічного параліча родинного тощо.
Гостре отруєння етанолом Гостре отруєння етанолом характеризується, перш за все, ознаками глибокого пригнічення ЦНС. Спочатку навіть прийом порівняно невеликої кількості алкоголю призводить до сп’яніння і значного збудження. Згодом потерпілі втрачають свідомість, не реагують на тактильні, больові та інші подразники. Спостерігаються симптоми пригнічення життєво важливих функцій – дихання і кровообігу. Дихання послаблюється, стає поверхневим, серцева діяльність пригнічена, тони серця глухі, пульс неправильний, слабкого наповнення, артеріальний тиск знижується. Шкіра бліда з ціанотичним відтінком, на дотик холодна, волога, липка. Температура тіла падає. Зіниці вузькі, не реагують на світло. Пригнічуються інші рефлекси, втрачається чутливість, розслаблюються скелетні м’язи.
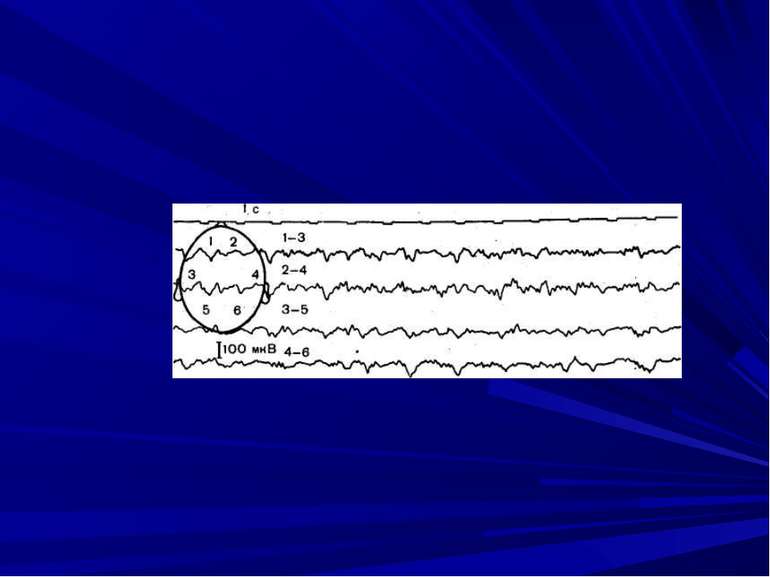
Клінічна картина алкогольного отруєння У клінічному перебігу гострого отруєння алкоголем можна виділити найбільш характерні патологічні синдроми. У токсикогенній стадії найбільше значення мають коматозний стан і інші неврологічні розлади, порушення зовнішнього дихання, функції серцево-судинної системи; у соматогенній стадії — психоневрологічні розлади, запальні ураження органів дихання, міоренальний синдром. У токсикогенній стадії отруєння тяжкість стану хворого визначається глибиною коми і супутніми ускладненнями. Виділяються дві фази алкогольної коми в двох варіантах перебігу: 1) фаза поверхневої коми (неускладнена і ускладнена); 2) фаза глибокої коми (неускладнена і ускладнена). Фаза поверхневої коми виявляється непритомністю, відсутністю контакту з оточуючими, зниженням корнеальних, зіничних рефлексів, різким пригнобленням больової чутливості. Виникає непостійність неврологічної симптоматики: зниження або підвищення м'язового тонусу і сухожильних рефлексів, поява патологічних очних симптомів («гра зіниць», плаваючі рухи очних яблук, анізокорія), які носять скороминущий характер. Підвищення м'язового тонусу супроводжується тризмом жувальної мускулатури, появою менінгеальних симптомів, міофібриляцією з переважною локалізацією в області грудної клітки і шиї. Величина зіниць може бути різною, але частіше спостерігається міоз. У клінічному перебігу поверхневої алкогольної коми виділяють дві стадії, грунтуючись на відмінностях в реакції на больове подразнення. У I стадії укол або тиск в больових точках трійчастого нерва супроводжується розширенням зіниць, мімічною реакцією м'язів обличчя, захисними рухами рук. Подібну реакцію викликають дія нашатирного спирту (вату, змочену 25% розчином нашатирного спирту, підносять до носа на відстані 3—5 см), а також лікувальні заходи (промивання шлунку, підшкірні ін'єкції і ін.). У II стадії у відповідь на подібні подразнення з'являються слабковиражений гіпертонус рук і ніг, міофібриляції, зінична реакція непостійна. Вміст алкоголю в крові при поверхневій алкогольній комі має великий діапазон (2-6 г/л в крові 2,5-8,0 г/л в сечі), що залежить від різного ступеня вираженості гострої і хронічної толерантності до алкоголю, збереженню функцій печінки і т.д.
Фаза глибокої коми виражається повною втратою больової чутливості, відсутністю або різким зниженням корнеальных, зіничних, сухожильних рефлексів, мязевою атонією, зниженням температури тіла. Вміст алкоголю в крові і сечі також коливається в досить широких межах (відповідно 3,0-7,5 і 3,0-8,5 г/л). Таким чином, неврологічна симптоматика алкогольної коми, особливо глибокої, є лише варіантом наркотичної коми і може зустрічатися при коматозних Станах будь-якої іншої етіології. Електроенцефалограма при різних по глибині алкогольних комах має характерні зміни: при поверхневій комі - дезорганізована сповільнена основна активність (8-10 кол/с з амплітудою 10-80 мкВ), на тлі якої регулярно виникають синхронні спалахи дельта-активності (1-4 кол/с з амплітудою 60-180 мкВ) тета-актйвности (4-7 кол/с з амплітудою 50-100 мкВ). При глибокій комі виникає мономорфнаа синусоїдальна дельта-активність (1-4 кол/с з амплітудою 100-240 мкВ), на тлі якої реєструються одиничні елементи основної активності мозку
Порушення зовнішнього дихання викликаються різними обтураційно-аспіраційними ускладненнями у вигляді западання язика, гіперсалівации і бронхореї, аспірація блювотних мас, ларингобронхоспазму. Клінічно вони характеризуються стридорозним прискореним диханням, аритмією і дезорганізацією акту дихання, акроціанозом, Набуханням шийних вен, крупнопухирчатими хрипами над крупними бронхами. Аспірація вмісту шлунку часто приводить до розвитку ателектазів легенів або синдрому Мендельсона. Порушення дихання по центральному типу — рідше ускладнення, зустрічається при даній патології тільки в стані глибокої коми. Найбільш важкі дихальні порушення виникають при поєднанні двох вказаних форм, що є провідною причиною смерті хворих в гострому періоді отруєння на догоспітальному етапі за відсутності медичної допомоги.
Порушення діяльності серцево-судинної системи при алкогольній комі неспецифічні. Найбільш постійним клінічним симптомом, незалежно від глибини коматозного стану, в більшості випадків є тахікардія. Артеріальний тиск у хворих в стані поверхневої коми коливається від помірної гіпертонії до незначної гіпотонії, а потім вирівнюється. У глибокій комі з наростанням пригнічення стовбурових механізмів регуляції судинної системи відбувається зниження судинного тонусу, що обумовлює падіння артеріального тиску аж до колапсу. Дослідження центральної гемодинаміки свідчить про явища гіповолемії, найбільш виражені при глибокій комі. Підвищення гематокрита крові, порушення згортаючої системи крові у бік гіперкоагуляції у поєднанні з ацидозом і загальною гіпотермією приводять до порушення властивостей реології крові, що обумовлює розлади мікроциркуляції. Клінічними проявами їх є блідість і мармуровість шкірних покривів, акроціаноз, інєкційність склер. Зміни ЕКГ (зниження сегмета ST, негативація зубця Т, екстрасистолія) найчастіше виникає при глибокій комі, носять непостійний характер і є оборотними. Ці порушення вторинні, вони пов'язані із загальними змінами гомеостазу при алкогольній комі. Явної кардіотоксичної дії етанолу при вельми високих концентраціях його в крові не виникає. Спостережувані розлади гемодинаміки пов'язані в основному з порушенням регуляції судинного тонусу. Проте за наявності хронічних серцево-судинних захворювань, особливо алкольної кардіоміопатії, можливий розвиток стійких порушень ритму і провідності серця.
Пізні ускладнення, що виникають в соматогенній стадії, торкаються перш за все нервово-психічної сфери організму. Вихід з алкогольної коми протікає неоднорідно. У більшості хворих спостерігаються періоди психомоторного збудження. Після виснаження рухової активності збудження змінялося станом сну. У просоночному стані у хворих, страждаючих хронічним алкоголізмом, періоди психомоторного збудження подовжуються, а періоди засипання коротшають. При руховому збудженні іноді виникають короткі епізоди ілюзорного сприйняття оточуючого, слухові і зорові галюцинації. Вони супроводжуються відчуттям страху і тривоги, а після одужання оцінюються хворими як сон, переміжний з дійсністю. Значно рідше, як правило, у осіб без тривалого алкогольного анамнезу, перехід від коми до свідомості супроводжується адинамією, сонливістю, астенізацією без явищ психомоторного збудження. Важке отруєння іноді провокує розвиток судомного синдрому, який найчастіше виникає в перші години після виходу з коматозного стану. Напад клініко-тонічних судом супроводжується порушенням дихання унаслідок тризму жувальної мускулатури, бронхореї і гіпертонусу скелетних м'язів, проте вирішується зазвичай благополучно протягом декількох хвилин з подальшою загальмованістю і астенізацією хворих. Судомний синдром розвивається у осіб, страждаючих алкогольною енцефалопатією, і подібні припадки у цих хворих, як правило, відмічаються анамнестично. У посткоматозний період у осіб, страждаючих хронічним алкоголізмом, розвивається синдром похмілля. Якщо в комплексі лікувальних заходів його лікуванню приділяється недостатньо уваги, то у деяких хворих розвивається алкогольний делірій, який має деякі відмінності від класично протікаючої білої гарячки. У осіб, що перенесли алкогольну кому, деліріозний синдром развивається безпосередньо після виходу з коматозного стану або через декілька годин, тобто практично без періоду того, що утримується від алкоголю. Він порівняно легко піддається лікуванню, має абортивну, мітиговану форму перебігу.
Іншим, рідкіснішим, ускладненням є алкогольний амавроз. Різко прогресуюча втрата зору аж до повної сліпоти розвивається протягом декількох хвилин. При цьому ширина зіниць відповідає освітленості, зберігається живий зіничний рефлекс. Алкогольний амавроз, ймовірно, має психогенний характер і проходить самостійно, зір відновлюється повністю протягом декількох годинників. Запальні ураження органів дихання — трахео-бронхіти і пневмонії —являются одними з найбільш частих пізніх ускладнень, які зустрічаються у осіб, що перенесли аспирационно-обтураційні порушення дихання під час коматозного стану. Вони відрізняються бурхливим (1-а доба) розвитком і течією. Пневмонії локалізуються переважно в нижнезадних відділах легенів. Одним з рідкісних, але найбільш важких ускладнень є міоренальний синдром. Незручне положення хворих в коматозному стані (підвернуті під себе, зігнуті в суглобах кінцівки) приводить до здавлення магістральних судин кінцівок і порушення їх кровопостачання. Загальні розлади мікроциркуляції при алкогольній комі посилюються локальним (унаслідок тиску масою власного тіла), так званим позиційним тиском на окремі групи м'язів, внаслідок чого розвивається ішемічний коагуляційний некроз м'язів. При поверненні свідомості хворі скаржаться на біль, обмеження рухів, наростаючий набряк уражених кінцівок. Набряк має щільну, дерев'янисту консистенцію, циркулярно охоплює кінцівку, іноді залежно від площі поразки розповсюджується на сідницю або грудну клітку, як правило, з одного боку тіла. В результаті здавлення нервових стовбурів розвиваються неврити із зниженням всіх видів чутливості. Міоренальний синдром супроводжується виділенням в 1—2-у добу брудно-бурої сечі, що містить міоглобін, і розвитком токсичної нефропатії. При тому, що запізнився або недостатньо інтенсивному лікуванні розвивається гостра ниркова недостатність.
Перша допомога Перша допомога при гострому отруєнні алкоголем включає заходи по припиненню всмоктування його в ШКТ. Для цього, після інтубації трахеї за допомогою зонду, промивають шлунок невеликими порціями (по 300-400 мл багаторазово) 0,1 % розчину калію перманганату або натрію гідрокарбонату кімнатної температури. Підшкірно необхідно ввести 2 мл кордіаміну і 1 мл 10 % розчину кофеїну-бензоату натрію. Гіперсекреція слинних і бронхіальних залоз усувається атропіном, нудота - протиблювотними засобами (наприклад, метоклопраміном). Метаболічний ацидоз і гіпоглікемію, що, як правило, спостерігаються, коригують відповідно натрія гідрокарбонатом (200-500 мл 4 % розчину у вену краплинно) і глюкозою (500 мл 10 % розчину також у вену) з інсуліном (підшкірно 10-12 ОД). За показаннями вдаються до оксигенотерапії, серцево-судинних препаратів тощо. При алкогольній комі застосовують налоксон (у вену 0,4-2 мг). Дуже важливим є попередження пригнічення дихання і аспірації блювотних мас, корекція гіпоглікемії і кетозу шляхом уведення глюкози у вену вену, як і калія хлориду при сильній блювоті.
Хронічне отруєння спиртом етиловим розвивається при систематичному вживанні його у вигляді алкогольних напоїв. Воно проявляється різноманітними порушеннями ЦНС, серцево-судинної системи, органів травлення і дихання, обміну речовин. У хворих знижується пам’ять, інтелект, розумова і фізична працездатність. При алкоголізмі нерідко виникають психози (біла гарячка, галюциноз та ін.). Може виникати епілепсія. Поступово розвивається розумова і фізична деградація. Цьому сприяють також численні захворювання внутрішніх органів, які виникають як наслідок тривалого хронічного отруєння спиртом. Це, перш за все, запалення слизової оболонки шлунка (гастрит) і кишечника (коліт), алкогольна міокардіодистрофія, хронічні захворювання печінки і нирок, генералізовані симетричні ураження периферичних нервів. Ці захворювання, як і порушення обміну речовин у зв’язку з дефіцитом вітамінів в організмі, нерідко призводять до виснаження, зниження опірності до інфекційних захворювань тощо. Суттєво порушується функція статевої системи, особливо у чоловіків, що згубно відбивається на потомстві. Лікування хворих на алкоголізм проводиться в спеціалізованих лікувальних установах. Основою його є поступове припинення вживання алкогольмістких напоїв і вироблення до них негативного ставлення. Одним із препаратів, що використовуються для лікування алкоголізму, є тетурам.
Метанол швидко всмоктується у ШКТ Метаболізується в основному у печінці за допомогою фермента алкогольдегідрогенази: Окиснення метанолу відбувається значно повільніше, ніж етанолу Метанол і його метаболіти виводяться нирками, а частина (15%) – в незміненому вигляді через легені
Токсична дія пов'язана з: пригніченням ЦНС, розвитком важкого метаболічного ацидозу ураженням сітківки ока і дистрофії зорового нерва
Клінічна картина Сп'яніння виражене слабо, можливі нудота, недомагання Через 1-2 доби наростають симптоми інтоксикації: блювота, біль в животі, головний біль, головокружіння, біль у литкових мязах, диплопія, сліпота. Нерідко розвиваються судоми, гіпертонус м'язів кінцівок, кома.
Лікування Методи детоксикації: промивання шлунка, форсований діурез з олужненням плазми, ранній гемодіаліз, перитонеальний діаліз Специфічна терапія: використання етилового алкоголю 30 % всередину по 50 мл кожні 3 години (загальна доза – 400 мл) або внутрівенно 5% (1-2 г чистого алкоголю на 1 кг маси на добу). Симптоматична терапія. При порушеннях зору здівйснюють супраорбітальне введення атропіну, гідрокортизону.
Клінічні ознаки Розрізняють 3 періоди: 1- початковий, триває до 12 годин, передбачають симптоми ураження ЦНС по типу алкогольного спяніння 2 – нейротоксичний, прогресують симптоми ураження ЦНС і приєднуються порушення дихання і серцево-судинної системи 3 – нефротоксичний, в який на 2-5 добу переважають ураження печінки і нирок
Лікування 1. Методи детоксикації. В 1-2 добу також проведення гемодіалізу, перитонеального діалізу, гемосорбції 2. Специфічна терапія: на 1-2 добу – призначення 30 % етилового алкоголю всередину по 50 мл кожні 3 години (загальна доза – 400 мл) або внутрівенно 5% (1-2 г чистого алкоголю на 1 кг маси на добу). По 10-20 мл 10 % хлористого кальцію чи кальцію глюконату в/в (для зв'язування щавелевої кислоти) 3. Симптоматична терапія як і при важкій алкогольній інтоксикації.
Схожі презентації
Категорії