Презентація на тему:
ФІЗІОЛОГІЯ СУДИН
Завантажити презентацію
ФІЗІОЛОГІЯ СУДИН
Завантажити презентаціюПрезентація по слайдам:
Гемодинаміка – розділ фізіології кровообігу, який вивчає причини, умови і механізми переміщення крові в серцево-судинній системі. Рух крові в системі в системі кровообігу визначається двома силами: тиском, під яким вона знаходиться в судинах і опором, який виникає при її проходженні по судинах. Рушійною силою руху крові служить різниця тисків, яка виникає на початку і в кінці судини.
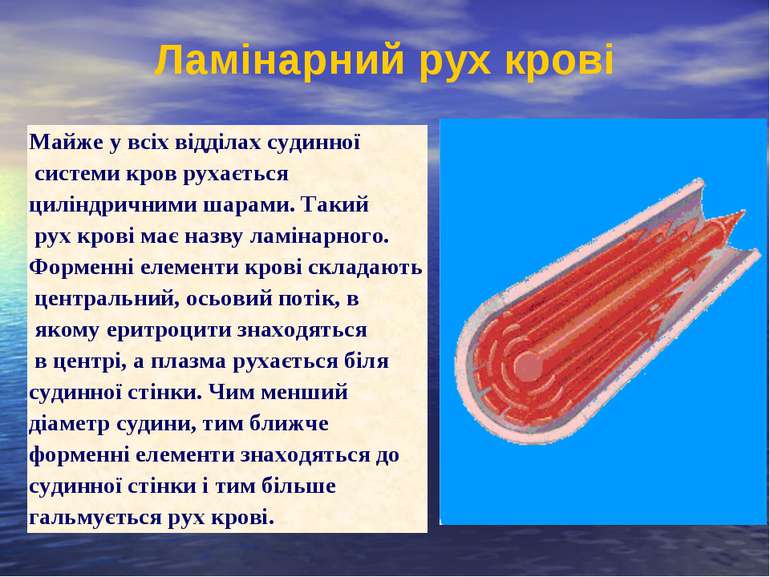
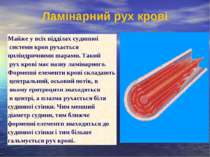
Ламінарний рух крові Майже у всіх відділах судинної системи кров рухається циліндричними шарами. Такий рух крові має назву ламінарного. Форменні елементи крові складають центральний, осьовий потік, в якому еритроцити знаходяться в центрі, а плазма рухається біля судинної стінки. Чим менший діаметр судини, тим ближче форменні елементи знаходяться до судинної стінки і тим більше гальмується рух крові.
Крім ламінарного руху крові існує ще і турбулентний рух з характерними завихреннями. Такий рух крові звичайно виникає в місцях розгалуження або звуження артерій, в ділянках згинів судин. Це створює додатковий опір для руху крові у судинах. Турбулентний рух крові
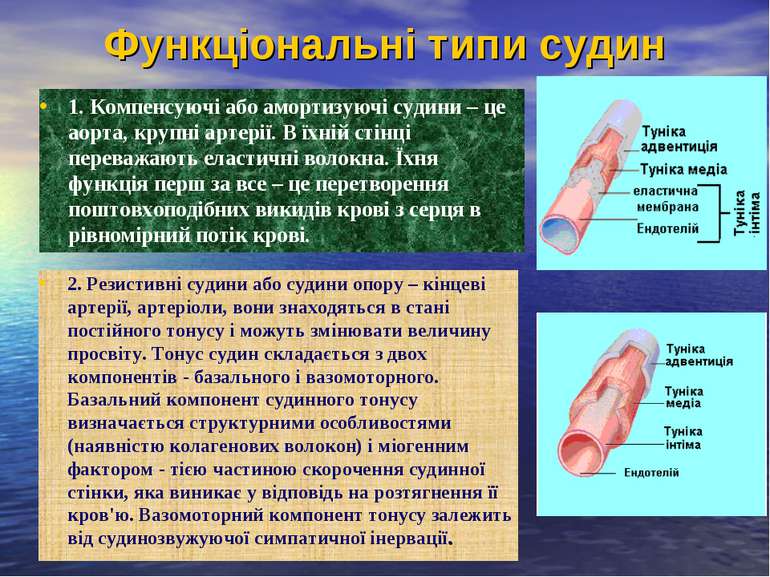
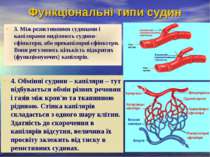
Функціональні типи судин 1. Компенсуючі або амортизуючі судини – це аорта, крупні артерії. В їхній стінці переважають еластичні волокна. Їхня функція перш за все – це перетворення поштовхоподібних викидів крові з серця в рівномірний потік крові. 2. Резистивні судини або судини опору – кінцеві артерії, артеріоли, вони знаходяться в стані постійного тонусу і можуть змінювати величину просвіту. Тонус судин складається з двох компонентів - базального і вазомоторного. Базальний компонент судинного тонусу визначається структурними особливостями (наявністю колагенових волокон) і міогенним фактором - тією частиною скорочення судинної стінки, яка виникає у відповідь на розтягнення її кров'ю. Вазомоторний компонент тонусу залежить від судинозвужуючої симпатичної інервації.
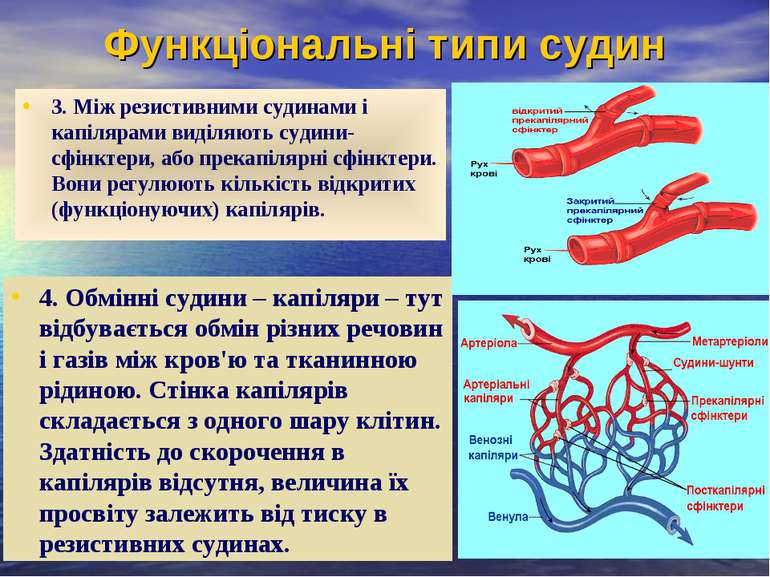
Функціональні типи судин 3. Між резистивними судинами і капілярами виділяють судини-сфінктери, або прекапілярні сфінктери. Вони регулюють кількість відкритих (функціонуючих) капілярів. 4. Обмінні судини – капіляри – тут відбувається обмін різних речовин і газів між кров'ю та тканинною рідиною. Стінка капілярів складається з одного шару клітин. Здатність до скорочення в капілярів відсутня, величина їх просвіту залежить від тиску в резистивних судинах.
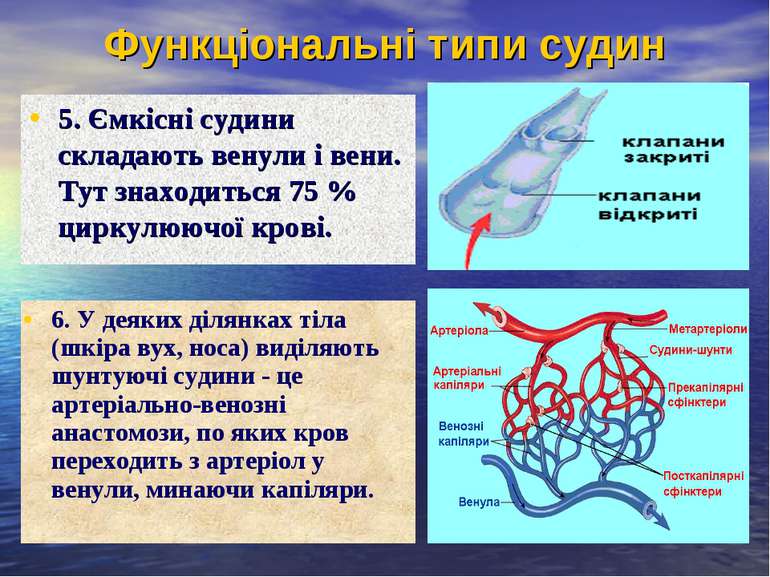
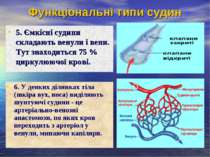
Функціональні типи судин 5. Ємкісні судини складають венули і вени. Тут знаходиться 75 % циркулюючої крові. 6. У деяких ділянках тіла (шкіра вух, носа) виділяють шунтуючі судини - це артеріально-венозні анастомози, по яких кров переходить з артеріол у венули, минаючи капіляри.
Артеріальний тиск – це тиск, який чинить кров в артеріальних судинах організму. Він відображає взаємодію багатьох факторів: перша група факторів - серцеві: систолічний об'єм серця, швидкість викиду крові з шлуночків, частота серцевих скорочень; друга група факторів – судинні: еластичність компенсуючих артерій, тонус резистивних судин, об'єм ємкісних судин; третя група факторів – кров'яні: об'єм циркулюючої крові, в'язкість крові, гідростатичний тиск крові.
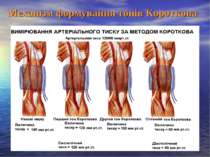
Види артеріального тиску: 1. Систолічний або максимальний тиск – це тиск, що створюється внаслідок систоли лівого шлуночка. 2. Боковий або істинний систолічний тиск – це тиск, який чинить на бокову стінку артерії кров під час систоли. 3. Ударний тиск (гемодинамічний удар) – це тиск, необхідний для подолання опору току крові артеріями. Він виражає кінетичну енергію потоку крові. Визначається як різниця між систолічним і боковим тиском. 4. Діастолічний або мінімальний тиск - найменша величина тиску крові в кінці діастоли. Рівень діастолічного тиску в основному визначається величиною тонусу резистивних судин. 5. Пульсовий тиск – це різниця між величинами систолічного і діастолічного тиску. 6. Результуючий тиск – середньодинамічний тиск, який визначається за формулою Хікема: де Р – середньодинамічний тиск; Pd – діастолічний тиск; Pc – систолічний тиск. Для визначення ідеального тиску в людей в залежності від віку рекомендуються формули Волинського згідно яких: Систолічний тиск = 102 + (0,6 · вік) мм рт.ст. Діастолічний тиск = 63 + (0,4 · вік) мм рт.ст.
КЛАСИФІКАЦІЯ ГІПЕРТЕНЗІЇ ПО РІВНЮ АРТЕРІАЛЬНОГО ТИСКУ ВІДПОВІДНО З РЕКОМЕНДАЦІЯМИ ВООЗ (1999 РІК)
КЛАСИФІКАЦІЯ ГІПЕРТЕНЗІЇ ПО РІВНЮ АРТЕРІАЛЬНОГО ТИСКУ ВІДПОВІДНО З РЕКОМЕНДАЦІЯМИ NHLBI ( 2003 РІК). Примітка. NHLBI – Національний інститут серця, легень і крові (США)
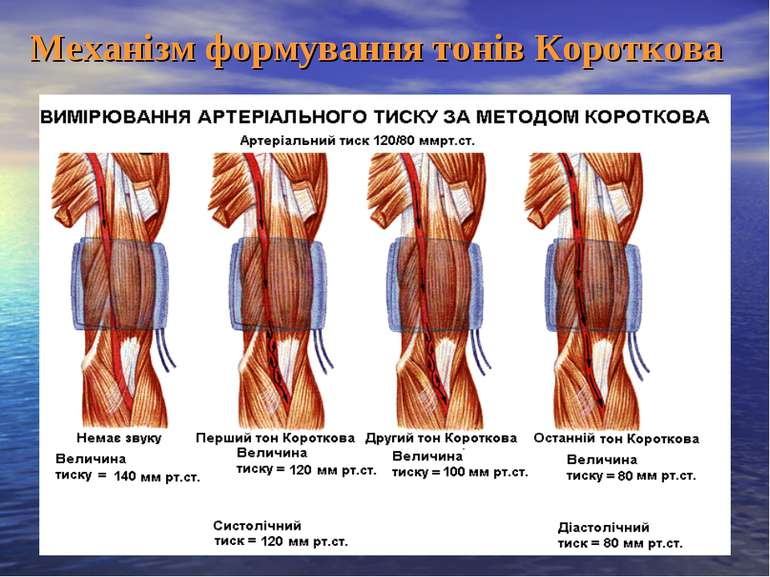
Графічний метод дослідження артеріального пульсу На сфігмограмі розрізняють крутий підйом, висхідне коліно – анакроту -а (ana – рух уверх, crotos – удар), який переходить у низхідне коліно – катакроту b (cata – вниз), яка має додаткову хвилю – дикротичну. Анакрота відповідає відкриттю півмісяцевих клапанів і виходу крові в аорту. Катакрота виникає в кінці систоли шлуночка, коли тиск у ньому починає падати. Низхідне коліно має виїмку – інцизуру (i) і додаткову хвилю–(с) вторинний, або дикротичний підйом, який співпадає із закриттям півмісяцевих клапанів аорти і відбиттям крові від них.
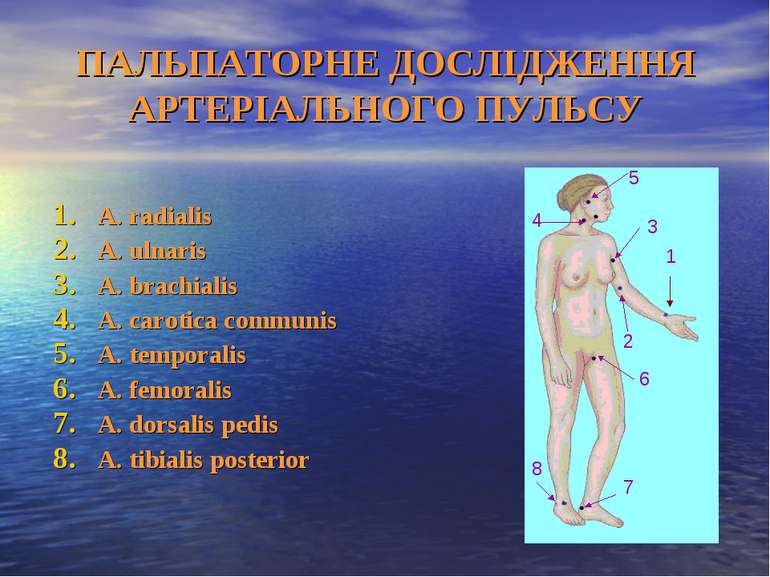
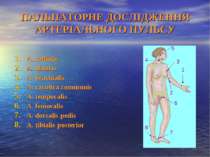
ПАЛЬПАТОРНЕ ДОСЛІДЖЕННЯ АРТЕРІАЛЬНОГО ПУЛЬСУ А. radialis A. ulnaris A. brachialis A. carotica communis А. temporalis A. femoralis A. dorsalis pedis A. tibialis posterior 6 1 2 3 5 4 7 8
Властивості артеріального пульсу 1. Частота – це кількість пульсових ударів за одиницю часу, наприклад, за одну хвилину. У нормі вона рівна кількості серцевих скорочень, тобто 75±15. 2. Ритм. У здорових людей скорочення серця та пульсові хвилі йдуть одна за одною через рівні проміжки часу. Тоді говорять, що пульс ритмічний. Якщо проміжки часу між пульсовими ударами неоднакові, то пульс називається аритмічним. 3. Напруження. Про напруження пульсу судять по силі, яку слід прикласти до пульсуючої артерії, щоб наступило повне зникнення пульсу. Розрізняють напружений та м'який пульс. Визначення цієї властивості страждає суб'єктивізмом. 4. Наповнення – відображає наповнення досліджуваної артерії кров'ю. Залежить від об'єму судинного русла, кількості циркулюючої крові. Розрізняють повний та неповний пульс. Визначення цієї властивості страждає суб'єктивізмом. 5. Величина або величина пульсового поштовху – це поняття об'єднує такі властивості як напруження та наповнення, оцінюється сфігмографічно. За сфігмограмою розрізняють великий, нормальний, малий, ниткоподібний пульс. 6. Форма – визначається швидкістю пульсаторного розширення і спадання артерії. Оцінюється сфігмографічно. Розрізняють швидкий, повільний пульс.
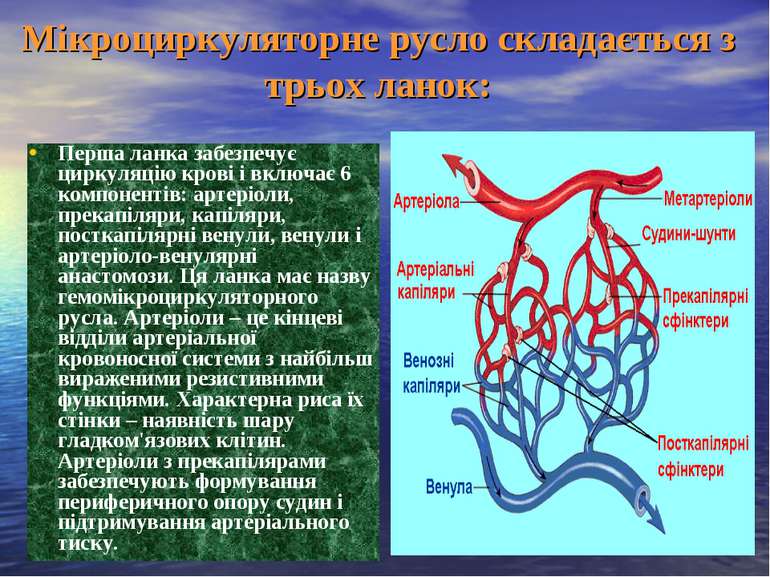
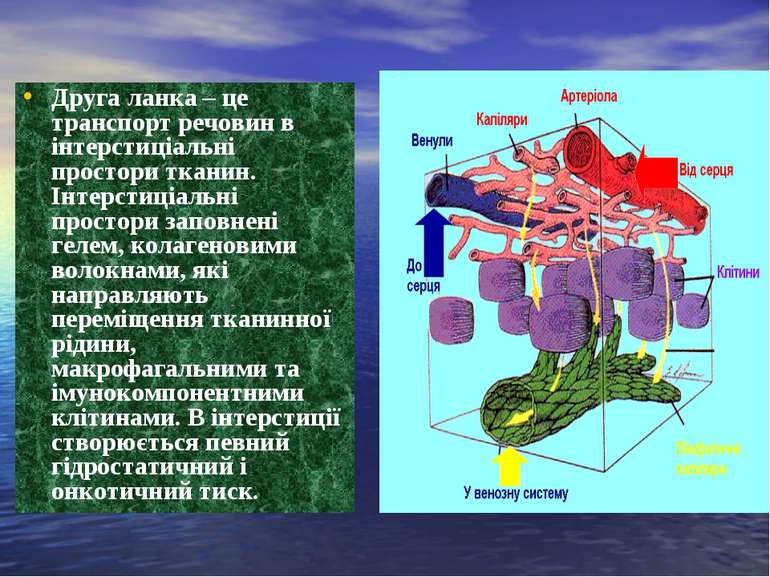
Мікроциркуляторне русло складається з трьох ланок: Перша ланка забезпечує циркуляцію крові і включає 6 компонентів: артеріоли, прекапіляри, капіляри, посткапілярні венули, венули і артеріоло-венулярні анастомози. Ця ланка має назву гемомікроциркуляторного русла. Артеріоли – це кінцеві відділи артеріальної кровоносної системи з найбільш вираженими резистивними функціями. Характерна риса їх стінки – наявність шару гладком'язових клітин. Артеріоли з прекапілярами забезпечують формування периферичного опору судин і підтримування артеріального тиску.
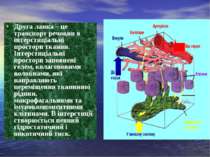
Друга ланка – це транспорт речовин в інтерстиціальні простори тканин. Інтерстиціальні простори заповнені гелем, колагеновими волокнами, які направляють переміщення тканинної рідини, макрофагальними та імунокомпонентними клітинами. В інтерстиції створюється певний гідростатичний і онкотичний тиск.
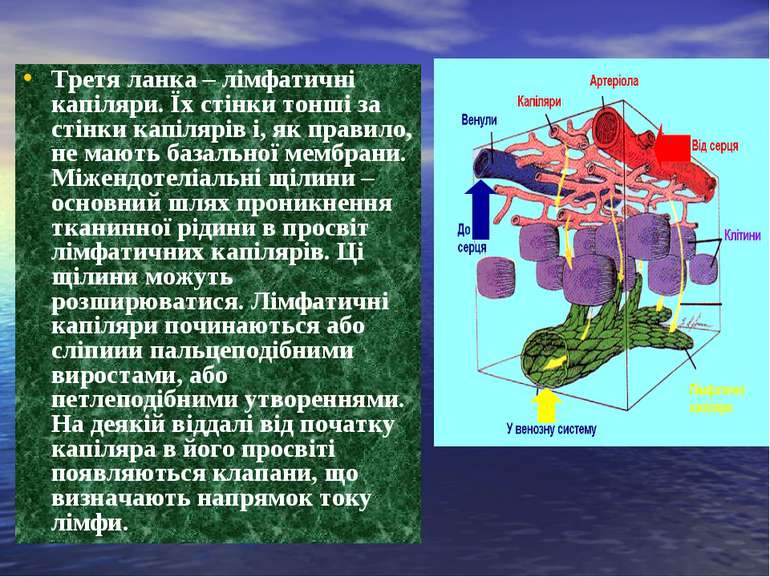
Третя ланка – лімфатичні капіляри. Їх стінки тонші за стінки капілярів і, як правило, не мають базальної мембрани. Міжендотеліальні щілини – основний шлях проникнення тканинної рідини в просвіт лімфатичних капілярів. Ці щілини можуть розширюватися. Лімфатичні капіляри починаються або сліпиии пальцеподібними виростами, або петлеподібними утвореннями. На деякій віддалі від початку капіляра в його просвіті появляються клапани, що визначають напрямок току лімфи.
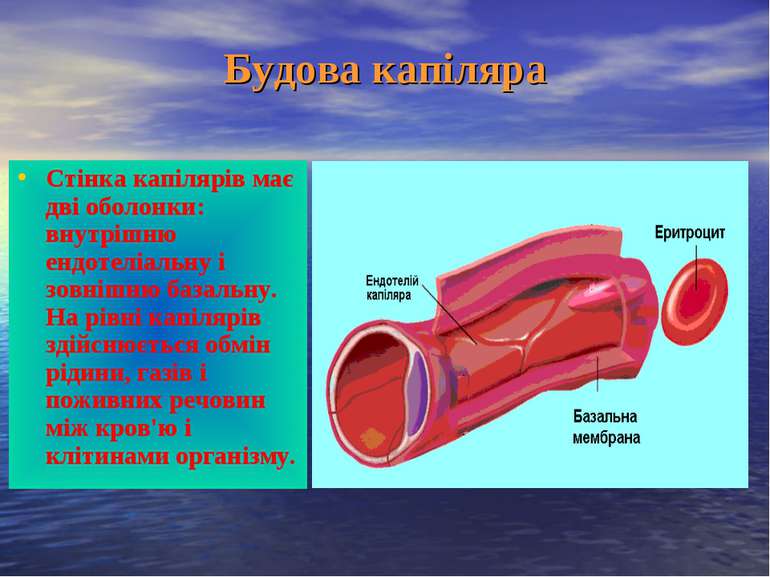
Будова капіляра Стінка капілярів має дві оболонки: внутрішню ендотеліальну і зовнішню базальну. На рівні капілярів здійснюється обмін рідини, газів і поживних речовин між кров'ю і клітинами організму.
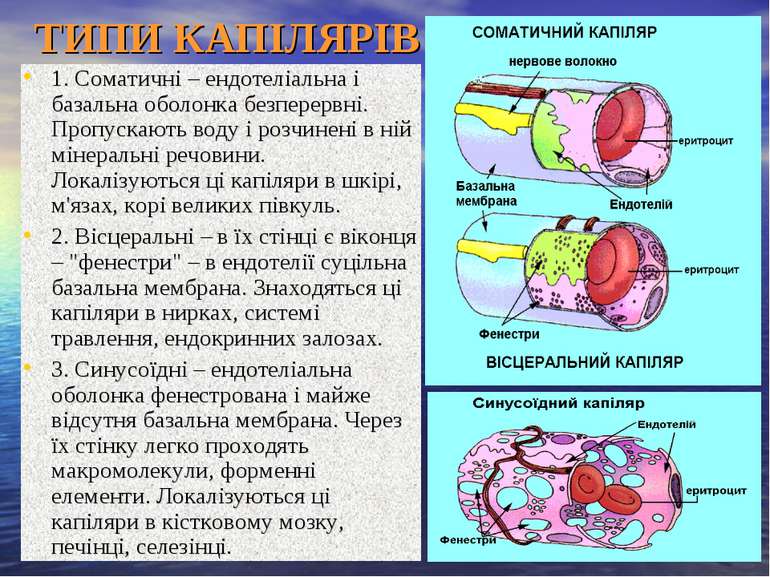
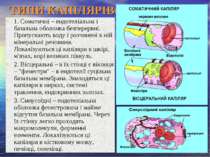
ТИПИ КАПІЛЯРІВ 1. Соматичні – ендотеліальна і базальна оболонка безперервні. Пропускають воду і розчинені в ній мінеральні речовини. Локалізуються ці капіляри в шкірі, м'язах, корі великих півкуль. 2. Вісцеральні – в їх стінці є віконця – "фенестри" – в ендотелії суцільна базальна мембрана. Знаходяться ці капіляри в нирках, системі травлення, ендокринних залозах. 3. Синусоїдні – ендотеліальна оболонка фенестрована і майже відсутня базальна мембрана. Через їх стінку легко проходять макромолекули, форменні елементи. Локалізуються ці капіляри в кістковому мозку, печінці, селезінці.
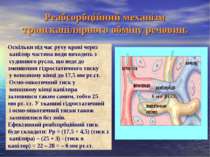
Механізми транскапілярного обміну Обмін через капілярну стінку здійснюється за рахунок таких механізмів: 1) фільтраційно-реабсорбційного; 2) дифузії; З) піноцитозу. Фільтрація і реабсорбція відбуваються за рахунок різниці гідростатичного тиску крові і гідростатичного тиску оточуючих тканин, а також під дією різниці величин онко- і осмотичного тиску крові і міжклітинної рідини. В основі дифузії лежить градієнт концентрації по обидва боки мембрани. Дифузія – відіграє важливу роль в процесах переходу газів через стінку капілярів. Третій механізм – піноцитоз – грає важливу роль в здійсненні креаторних зв'язків в організмі. Проте він відбуваеться дуже повільно і відіграє незначну роль в транскапілярному обміні.
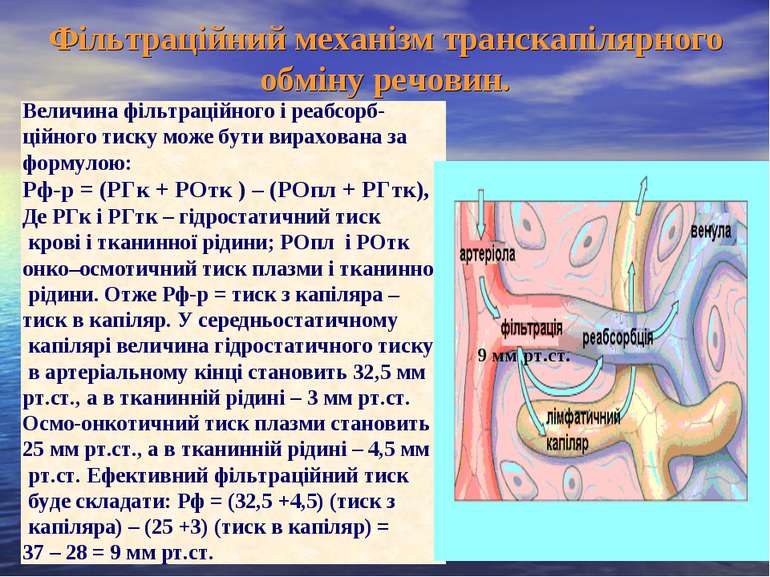
Фільтраційний механізм транскапілярного обміну речовин. Величина фільтраційного і реабсорб- ційного тиску може бути вирахована за формулою: Рф-р = (РГк + РОтк ) – (РОпл + РГтк), Де РГк і РГтк – гідростатичний тиск крові і тканинної рідини; РОпл і РОтк онко–осмотичний тиск плазми і тканинної рідини. Отже Рф-р = тиск з капіляра – тиск в капіляр. У середньостатичному капілярі величина гідростатичного тиску в артеріальному кінці становить 32,5 мм рт.ст., а в тканинній рідині – 3 мм рт.ст. Осмо-онкотичний тиск плазми становить 25 мм рт.ст., а в тканинній рідині – 4,5 мм рт.ст. Ефективний фільтраційний тиск буде складати: Рф = (32,5 +4,5) (тиск з капіляра) – (25 +3) (тиск в капіляр) = 37 – 28 = 9 мм рт.ст. 9 мм рт.ст.
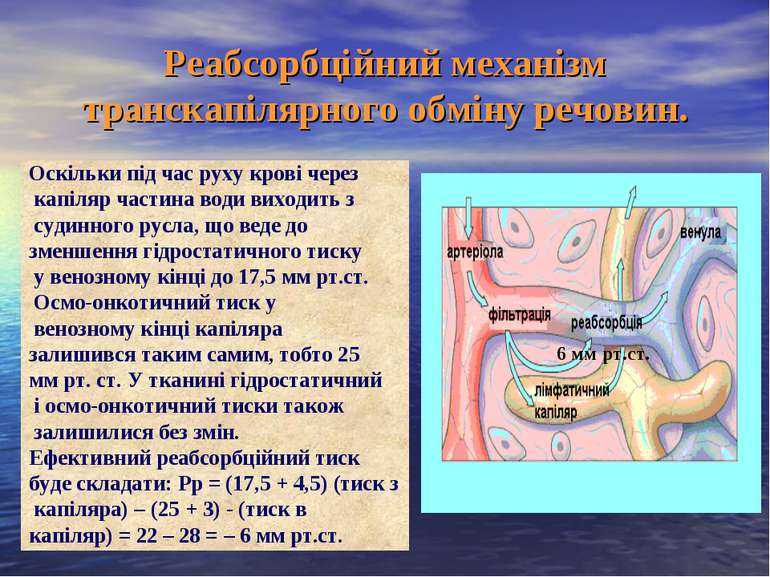
Реабсорбційний механізм транскапілярного обміну речовин. Оскільки під час руху крові через капіляр частина води виходить з судинного русла, що веде до зменшення гідростатичного тиску у венозному кінці до 17,5 мм рт.ст. Осмо-онкотичний тиск у венозному кінці капіляра залишився таким самим, тобто 25 мм рт. ст. У тканині гідростатичний і осмо-онкотичний тиски також залишилися без змін. Ефективний реабсорбційний тиск буде складати: Рр = (17,5 + 4,5) (тиск з капіляра) – (25 + 3) - (тиск в капіляр) = 22 – 28 = – 6 мм рт.ст. 6 мм рт.ст.
Вени – це судини, які несуть кров з органів і тканин до серця в праве передсердя. Виняток складають легеневі вени, які несуть артеріальну кров від легенів в ліве передсердя. Сукупність всіх вен складає венозну систему. Розрізняють поверхневі і глибокі вени. Поверхневі вени називають ще шкірними, оскільки розміщені в підшкірно-жировій клітковині. Глибокі вени супроводжують артерії, чому і отримали назву вен-супутниць. Для вен характерна висока здатність до розтягнення і відносно низька еластичність. Внутрішня поверхня більшості вен, за винятком дрібних венул, вен ворітної системи і порожнистих вен, має складки внутрішньої оболонки - клапани. Кров у венозній системі рухається проти сили тяжіння, що сприяє розвитку застою.
Механізми забезпечення руху крові у венах 1. Рух крові обумовлений різницею тиску у венозній системі. Кров тече з області високого тиску, що створюється роботою серця, енергією серцевого викиду, в область більш низького тиску. 2. Велика роль у забезпеченні руху крові у венах належить негативному тиску в грудній клітці. При вдиху збільшується об'єм грудної клітки і розширюються порожнисті вени. Цим самим полегшується приток венозної крові до серця. Вплив дихальних рухів на венозний кровообіг називається дихальною помпою. 3. Певний вплив на кровотік у венах мають скорочення скелетних м'язів, що стискають вени. При цьому тиск в них підвищується і завдяки наявності клапанів, які попереджують відтік крові до капілярів, кровотік має напрямок до серця. Це явище отримало назву м'язової венозної помпи. 4. Діафрагмальна помпа. Під час вдиху діафрагма скорочується і тисне на внутрішні органи. З них витискається кров у ворітну вену і далі тече в порожнисту. 5. У русі крові у венах відіграють певну роль і перистальтичні скорочення стінок деяких вен. У венах печінки такі скорочення виникають з частотою 2-3 за хвилину.
Методи вимірювання венозного тиску Вимірювання венозного тиску (флеботонометрія) дає інформацію про діяльність правого шлуночка і здійснюється прямим та непрямим способами. Пряме вимірювання проводять за допомогою флеботонометра, який являє собою водяний манометр. Манометричну скляну трубку з поділками від 0 до 250 мм перед вимірюванням стерилізують і наповнюють стерильним фізіологічним розчином. Прилад встановлюють так, щоб нульова поділка шкали була на рівні правого передсердя (нижній край грудного м'яза). Проколюють ліктьову вену, у горизонтальному положенні обстежуваного, і голку з'єднують через трубочку з манометром. Спостерігають за рівнем підняття розчину в манометричній трубці. Венозний тиск у здорової людини коливається від 50 до 100 мм вод. ст. і одинаковий на обох руках.
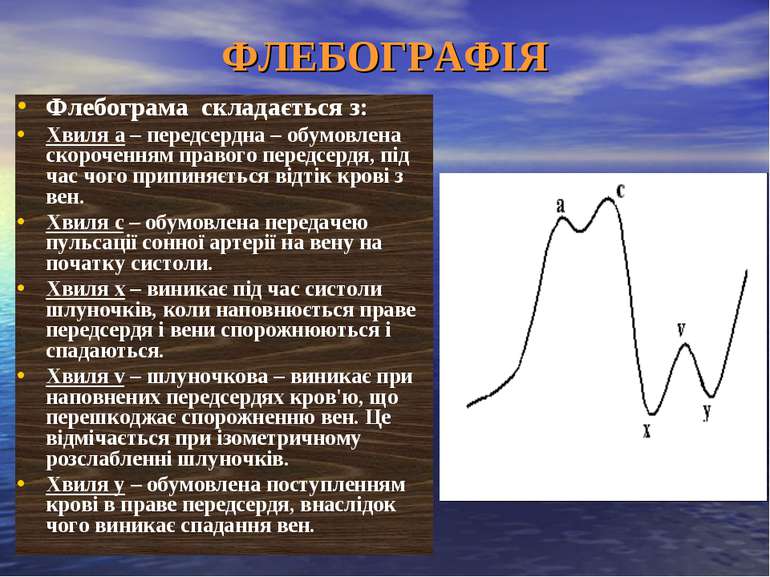
ФЛЕБОГРАФІЯ Флебограма складається з: Хвиля а – передсердна – обумовлена скороченням правого передсердя, під час чого припиняється відтік крові з вен. Хвиля с – обумовлена передачею пульсації сонної артерії на вену на початку систоли. Хвиля х – виникає під час систоли шлуночків, коли наповнюється праве передсердя і вени спорожнюються і спадаються. Хвиля v – шлуночкова – виникає при наповнених передсердях кров'ю, що перешкоджає спорожненню вен. Це відмічається при ізометричному розслабленні шлуночків. Хвиля y – обумовлена поступленням крові в праве передсердя, внаслідок чого виникає спадання вен.
Морфо-функціональна характеристика лімфатичної системи. Лімфатична система складається з лімфатичних судин, лімфатичних вузлів і лімфатичних протоків. Всі тканини, крім кісткової, нервової і поверхневих шарів шкіри пронизані сіткою лімфатичних капілярів. При злитті декількох капілярів утворюється лімфатична судина. Тут же знаходиться і перший клапан. Далі по ходу судин знаходяться інші клапани. Вони перешкоджають зворотному току лімфи. З кожного органу або частини тіла виходять лімфатичні судини, які направляються до регіональних лімфатичних вузлів. Судини, якими лімфа поступає у вузол, називаються приносними, судини, якими лімфа виходить з воріт вузла, називаються виносними лімфатичними судинами. Лімфатичні вузли виконують, по–перше, бар'єрно-фільтраційну функцію, завдяки присутності макрофагів і сіточки з ретикулярних волокон в просвіті синусів; по–друге, лімфатичні вузли є органами лімфопоезу (В – і Т–лімфоцити); по–третє, лімфатичні вузли - це депо лімфи. Основними колекторами лімфатичної системи, якими лімфа відтікає у венозне русло, є грудна лімфатична протока і шийна лімфатична протока, яка збирає лімфу від голови і прилягаючих ділянок.
Функції лімфатичної системи: 1. Підтримування постійного об'єму і складу тканинної рідини шляхом постійного дренування міжклітинного простору. 2. Перенесення поживних речовин з травного каналу у венозну систему. 3. Бар'єрно-фільтраційна функція – забезпечується лімфатичними вузлами. 4. Участь в імунологічних реакціях. У лімфатичних вузлах з В–лімфоцитів утворюються плазматичні клітини, які виробляють антитіла, знаходяться і Т–лімфоцити, які відповідають за клітинний імунітет.
Види лімфи: І. Периферична – лімфа, яка відтікає від органів. 2. Проміжна (транспортна) – лімфа, яка пройшла через лімфатичні вузли. 3. Центральна - лімфа, яка знаходиться в лімфатичних протоках. Найбільш чітка різниця між видами лімфи в клітинному складі. У периферичній лімфі клітин мало – на 90 % це лімфоцити. У проміжній лімфі кількість лейкоцитів збільшується за рахунок утворення в лімфатичних вузлах плазмоцитів. У центральній лімфі переважають лімфоцити, але появляються нейтрофіли, еозинофіли.
Механізми лімфовідтіку: 1. У відтоку лімфи провідне значення належить силі напірної і проштовхуючої дії рідини, проникаючої з міжклітинного простору в лімфатичні капіляри. Тобто це відбувається під впливом гідростатичного тиску. Утворена лімфа механічно виштовхує ту, яка була в лімфатичних капілярах. 2. Відтоку лімфи сприяє різниця тиску в лімфатичних судинах. Так, в дрібних лімфатичних судинах тиск лімфи складає 8-10 мм вод. ст., а в місці впадіння грудної протоки у венозну систему він, як і в крупних венах, нижчий за атмосферний. 3. На рух лімфи має вплив скорочення скелетних м'язів, що оточують лімфатичні шляхи. Ці скорочення створюють своєрідну помпу, яка поперемінно стискає судини. 4. Лімфовідтоку сприяє зміна внутрішньочеревного тиску, рух органів травлення, а також дихальні рухи, що викликають розширення грудної протоки при вдиху і стиснення її при видиху. 5. Встановлені нервові впливи на рух лімфи. При стимуляції симпатичних волокон спостерігається припинення руху лімфи внаслідок спазму лімфатичних судин.
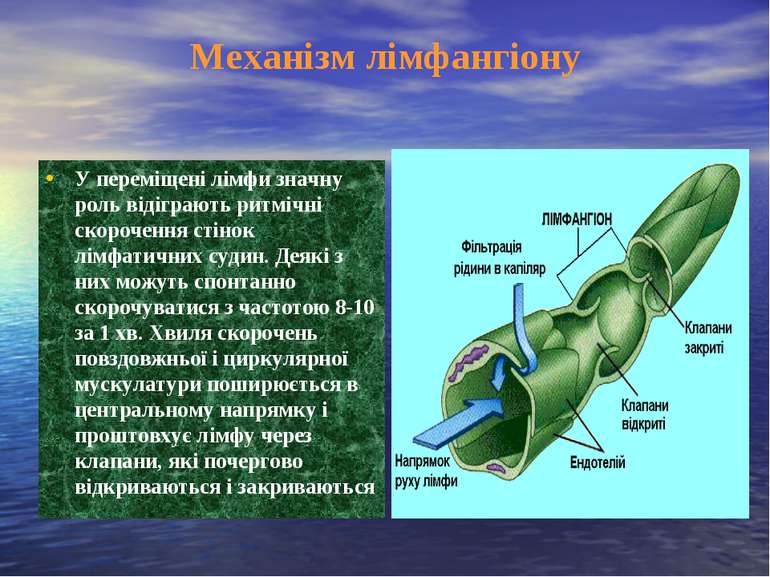
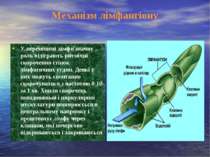
Механізм лімфангіону У переміщені лімфи значну роль відіграють ритмічні скорочення стінок лімфатичних судин. Деякі з них можуть спонтанно скорочуватися з частотою 8-10 за 1 хв. Хвиля скорочень повздовжньої і циркулярної мускулатури поширюється в центральному напрямку і проштовхує лімфу через клапани, які почергово відкриваються і закриваються
Схожі презентації
Категорії