Презентація на тему:
Витрати як фармакоекономічна категорія
Завантажити презентацію
Витрати як фармакоекономічна категорія
Завантажити презентаціюПрезентація по слайдам:
Прямі медичні витрати це характерні витрати, що безпосередньо стосуються лікування захворювання і відшкодовуються з джерел, які виділяє держава чи страхові фонди. Прямі медичні витрати несе система охорони здоров’я при лікуванні захворювання. У розвинених країнах вони відшкодовуються з джерел, які держава виділяє на страхову медицину, в Україні – безкоштовна медична допомога з боку держави. Прямі медичні витрати є релевантними для страхової медицини, суспільства і хворого.
Серед прямих медичних витрат класифікують витрати, що пов’язані з фармакотерапією, та решта витрат на діагностичні та інші заходи.
Прямі медичні витрати включають: витрати на діагностику захворювання (лабораторні та інструментальні дослідження), вартість лікарських засобів на курс лікування, вартість терапевтичного моніторингу, а саме тестів, аналізів ефективності та безпечності прийнятих препаратів, витрати на усунення побічної дії ліків,
Прямі медичні витрати включають (продовження): вартість ліжко-дня при стаціонарному лікуванні чи витрат, що надаються вдома, у тому числі й медичними сестрами, вартість професійних медичних послуг (заробітна плата медичних працівників, платня за лікарські консультації), вартість медичних процедур (хірургічні операції, реабілітаційні маніпуляції).
Класифікація прямих медичних витрат Вид витрат Статті Призначення Приклади Лікувальні курс лікування ціна лікарського засобу вартість лікарського засобу на курс лікування допоміжні матеріали ціна системи, катетера шприц, система, розчинник, вата, спирт аналіз ефективності, безпечності ліків кінетичні- терапевтичний моніторинг ліків визначення рівня аміноглікозидного антибіотика у плазмі побічні ефекти ліків біохімічні, фізичні, гематологічні визначення активності амінотрансфераз, визначення кількості нейтрофілів при цитостатичному лікуванні Інші госпіталізація вартість ліжко-дня діагностика біохімічні, фізичні, мікробіологічні рівень креатиніну, ЕКГ, рівень тиску, бактеріурія медичні працівники заробітна плата медперсоналу
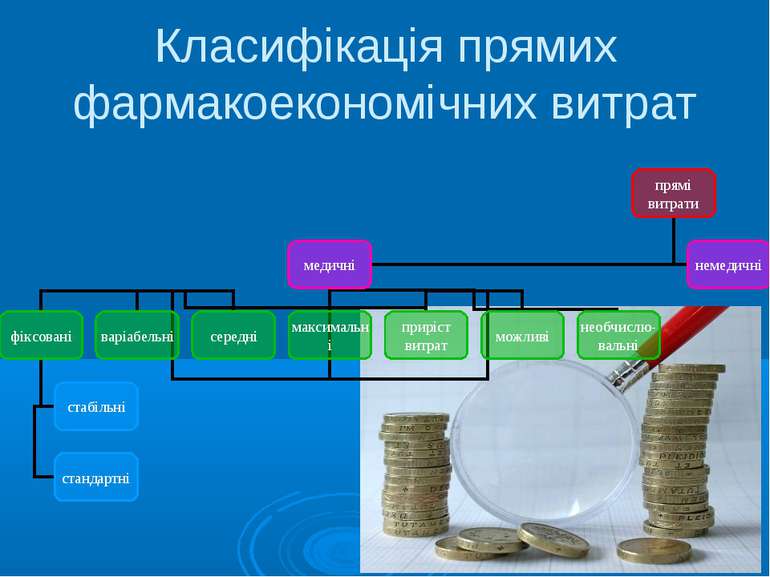
1) фіксовані (fіх соsts); 2) варіабельні (vаrіаblе соsts); 3) середні (аvеrаgе соsts); 4) максимальні (mаrgіnаl соsts); 5) приріст витрат (іnсrеmеntаl соsts); 6) можливі (орроrtunіtу соsts); 7) необчислювальні витрати (іntаngiblе соsts). Прямі медичні витрати залежно від їх характеру поділяються:
1. Фіксовані витрати є незмінні і не залежать від результатів лікування, вони пов'язані з конкретною медичною технологією. Серед них виділяють: а) стабільні витрати (інституціонарні); б) стандартні витрати.
Стабільні витрати (інституціонарні) це витрати закладу, які будуть навіть, якщо не застосовуватиметься конкретна технологія, наприклад, опалення, водопостачання, освітлення для лікувального закладу, ремонт приладів, періодична література;
Стандартні витрати це встановлені (стандартизовані) витрати на конкретну медичну технологію, яка мінімально залежить від індивідуальних реакцій хворого. Ці стандартні витрати включають вартість лікарських засобів, які призначаються за встановленою схемою лікування: середньотерапевтична доза у даній популяції хворих, тести ефективності та безпечності відповідних препаратів, які належать до стандартних заходів даної фармакотерапії. Наприклад, вартість антибіотика для профілактичного прийому при операції міокарда; вартість базової дози кортикостероїдів при імуносупресивному лікуванні; вартість визначення рівня ліпідів при лікуванні гіполіпідемії та витрати на прилад для їх вимірювання ліпідів.
2. Варіабельні витрати це витрати, які зумовлені біологічною різнорідністю хворих у даній популяції, їх індивідуальною реакцією на прийнятий препарат. Найчастіше варіабельні витрати пов’язані з необхідністю змінити дозу лікарського засобу (залежно від віку, маси тощо) або витрати на усунення побічних реакцій на препарат.
3. Середні витрати це комплексна стаття витрат на лікування та діагностику при певній медичній технології чи для популяції хворих, яка виражена як середня вартість, коли домінуючими є варіабельні витрати, тобто вартість лікування певної нозології за схемами суттєво відрізняється. Наприклад, витратна антибіотикотерапію пневмонії для хворих похилого віку становлять при лікуванні ампіциліном 2,5 долара на 7 днів, а при застосуванні антибіотика меропінем – 255 доларів на 7 днів. Ці крайні вартості оцінки фармакотерапії надалі вивчають за допомогою методу аналізу чутливості. Проте вираження витрат за допомогою середніх оцінок дає можливість визначити витрати на різні популяції.
4. Максимальні витрати характеризують максимальну вартість схеми лікування, враховуючи максимальну ціну препарату на ринку на момент дослідження.
5. Приріст витрат (маргінальні) відображають зміну у витратах при використанні різних технологій лікування і характеризують, наскільки зростає вартість фармакотерапії при застосуванні сучасного препарату. Прикладом таких витрат є вартість лікування інфекційних захворювань у популяції пацієнтів, що приймають цитостатичне лікування.
Цитостатики найчастіше призначають при гострій лімфатичній лейкемії, вони можуть викликати фебрильну нейропенію, яка потребує протиінфекційного лікування. Для цієї нозологічної форми ускладнюючим фактором є така реальність, що при фебрильній нейропенії можуть парадоксально знижуватись витрати на цитостатичне лікування, проте при великому ураженні кісткового мозку неможливо закінчити цикл прийому цитостатика або необхідно знизити його дозу.
При дослідженні ефективності препаратів факторів росту, зокрема молграмостина або філграстина, передбачається, що при зниженні нейтропенії зменшується спрживання антибіотика, але пападоксально, що застосування вказаних препаратів може знизити споживання цитостатика. Тому необхідно вивчати приріст витрат при такій медичній технології, зокрема, витрати на госпіталізацію і на протиінфекційні препарати. Витрати на цитостатик беруться до уваги, бо вони підвищуються. Але це не є негативним явищем, оскільки означає вибір оптимального цитостатичного лікування, коли одночасно очікується висока користь для хворого і раціональне використання цитостатиків.
6. Можливі витрати це витрати, що підлягають оптимізації завдяки функціонуванню ринку. Наприклад, при фармакоекономічних дослідженнях прийнято, що ціна лікарського засобу визначається на основі максимальної ціни, встановленої відповідним міністерством.
Проте на фармацевтичному ринку є достатня конкуренція, тому лікар може вибрати такий лікарський засіб, що має значно нижчу вартість (за рахунок чисельної скидки, гнучкої взаємодії дистриб’ютора й лікарні), або препарат має еквіпотенціальну дію, але нижчі оптові витрати (вибір генеричного препарату). Такі витрати ще називають варіабельними, бо можуть значно відрізнятись за ціною закупівлі.
Різні обставини регулюють політику в галузі лікарського забезпечення. Наприклад, у багатьох країнах ведеться регулювання цін і категоризація лікарських засобів.
Категоризація ліків включення ліків у перелік, що проводиться комісією, яка встановлює для конкретного препарату розмір відшкодування за його одиницю, тобто за встановлену добову дозу.
Для ліків із великими доплатами пацієнтом реальне споживання цих препаратів є незначним, тому виробники змушені знижувати ціну на них. Так, на ринку з’являються ліки за ціною, що відрізняються від їх початкової максимальної вартості. Наприклад, зниження розмірів відшкодування зі страхових організацій змусило виробників знизити оптові ціни на ліки.
7. Необчислювальні витрати це витрати, які неможливо проілюструвати у фінансових показниках. Це є витрати, пов’язані зі зниженням активності в суспільстві, які описуються вербально.
Прямі немедичні витрати це витрати, пов'язані з лікуванням даного хворого, які відшкодовуються безпосередньо хворим або, як виключення, із джерел соціального страхування чи інших джерел, наприклад, за рахунок спонсора.
Серед прямих немедичних виділяють витрати, які залежать від участі хворого у відшкодуванні вартості лікування: - витрати на індивідуальну доставку хворого до медичного закладу особистим або суспільним (несанітарним) транспортом, окрім швидкої медичної допомоги; - вартість безрецептурних лікарських засобів; - витрати на додаткові медичні послуги, матеріали, що не включені у Стандарти; - витрати на дієту; - витрати на медичне взуття, одяг - витрати на допомогу по непрацездатності. Ці прямі немедичні витрати є нерелевантними для страхових фондів.
Прямі немедичні витрати Вид витрат Призначення Приклади Фінансування Доставка до лікаря для обстеже ння витрати на проїзд хворий Доплати лікарські засоби; послуги вид страховки; надстандартні послуги хворий Ліки без рецепта загальнозміц-нююча терапія вітаміни хворий Медичні допоміжні матеріали бандаж інвалідний візок хворий або соцстрах Неправе-здатність матеріальна допомога оплата днів непрацездатності соцстрах Взуття, одяг взуття, одяг для діабетика хворий або соцстрах Дієта специфіка харчування страви без глюкози хворий або соцстрах
Прямі медичні витрати можуть визначатися за допомогою галузевого класифікатора «Медичні послуги» (при його наявності в країні) або за допомогою тарифів на медичні послугии. За наявності затверджених тарифів використовуються значення вартості медичних послуг, що входять в цей документ, в інших випадках – тарифи конкретних медичних установ. Вартість лікарських засобів визначається за закупівельними цінами по тендеру або за цінами одного постачальника, або за середніми цінами постачальників декількох аптечних установ.
Для визначення прямих витрат використовується: Ідивідуально-орієнтований метод Метод орієнтації на лікувальні заклади
Непрямі витрати це витрати, що виникають у зв'язку з неможливістю громадянина при хворобі бути корисним суспільству, виробничому процесу. Непрямі витрати пов’язані з втратою працездатності пацієнта під час лікування захворювання або смерті, або виробничі витрати, які несуть відвідувачі пацієнта, члени його сім’ї чи друзі. Ці витрати несе в результаті захворювання сам пацієнт і суспільство вцілому, вони не входять у витрати охорони здоров’я. Обчислюються у фінансових величинах на рівні держави, регіону.
Непрямі витрати релевантні по відношенню до хво рого, бо відбувається зменшення зарплати й зниження рівня життя; для держави - зниження валового національного доходу і відповідно зменшення виплат з соціального й медичного страхування.
Частка непрямих витрат складатиме найбільшу частину загальних витрат при зазворюваннях, які виникають у відносно молодій віковій групі населення, що складається восновному з активних працездатних осіб (бронхіальна астма, депресія, шизфренія, епілепсія). У випадках із захворюваннями, характерними переважно для осіб немолодого віку, частка непрямих витрат буде значно меншою.
До непрямих витрат частіше відносять: - витрати, викликані відсутністю пацієнта на робочому місці; - витрати, викликані відсутністю на робочому місці родичів пацієнта; - витрати на виробництві (зниження продуктивності праці на підприємстві або витрати на тимчасове заміщення хворого працівника); - витрати від інвалідності або передчасної смерті в працездатному віці.
Найбільш повне поняття «непрямі витрати» включає витрати суспільства (втрати виробництва) і соціальні витрати (виплати пенсій по інвалідності, виплати по лікарняних листах, несплата податків по хворобі). Соціальні витрати, за винятком несплати податків, розглядаються як платежі, які закладені до бюджету. Їх наявність або відсутність не робить впливи на суспільство, оскільки виплати вже вкладені у відповідні витратні статті.
Для розгляду втрат продуктивності праці застосовують два методи: Метод «людського капіталу» Метод «фрикційної вартості»
Метод «людського капіталу» грунтується на підрахунку потенційних втрат виробництва. При цьому використовується середня нарахована зарплата (мається на увазі, що рівень середньої заробітньої плати еквівалентний граничному доходу). У разі повної непрацездатності за витрати виробництва приймається загальний об’єм доходів від віку настання повної непрацездатності до виходу на пенсію. Недолік методу: у разі довгострокової відсутності працівника або настання повної непрацездатності витрати можуть бути компенсовані прийомом іншого працівника, а при недовготривалих пропусках робота може бути виконана іншими співробітниками або хворим після його виходу на роботу.
Метод «фрикційної вартості» При використанні цього методу витрати продуктивності праці як результат захворювання залежить від тимчасового періоду, необхідного організації для відновлення відновлення початкової продуктивності. Такий часовий період називають фрикційним.
Для використання даного методу необхідно знати частоту фракційних періодів, їх тривалість, зв’язок пропусків роботи по хворобі з продуктивністю (еластичність робочого часу від продуктивності), втрати (придбання) продуктивності праці і середньостроковий вплив на економіку.
Недолік методу: складність визначення фрикційних періодів і пов’язаних з ними витратами. Основними труднощами для застосування цих двох методів є складність визначення втрат виробництва для інвалідів, безробітних і пенсіонерів. Економічна оцінка передчасної смерті внаслідок захворювання проводиться за допомогою моделювання на основі звітних статистичних даних по летальних випадках.
Методика визначення витрат: 1. Визначення витрат на фармацевтичну категорію (профілактика, діагностика, лікування, госпіталізація, амбулаторне лікування, медикаментозне забезпечення); 2. Визначення одиниці кожного показника (щоденна доза, кількість відвідувань лікаря, кількість днів перебування у лікарні); 3. Розрахунок вартості кожної одиниці; 4. Підсумок загальної вартості та витрат по категоріях.
Етапи розрахунку витрат: 1. Ідентифікація і опис всіх ресурсів, які супроводжували лікування захворювання (складання переліку методів діагностики і лікування, лікарських засобів, визначення часу, що потрачено медичним, адміністративним і допоміжним персоналом і т.д.). 2. Кількісна оцінка встановлених ресурсів у фізичних одиницях (кількість ліжко-днів, число медичних маніпуляцій, використаних предметів медичного догляду, обстежень хворого лікарем і т.д.).
Етапи розрахунку витрат (продовження): 3. Оцінка кожного з використаних ресурсів у грошовому виразі (вартості одного ліжко-дня, одного обстеження лікаря, одного діагностичного обстеження і т.д.). 4. Внесення поправок на невизначеність і час (дисконтування). 5. Підрахунок суми витрат.
При розрахунку вартості курсу лікування приймають до уваги всі витрати за визначений період часу, який може бути набагато більший безпосереднього лікування (наприклад, тривалість прийому лікарського препарату). Так при проведенні курсу поліхіміотерапії при онкологічних захворюваннях ефект терапії оцінюється протягом декількох років після припинення введення препаратів. Часто використання лікарського засобу може збільшувати витрати безпосередньо на лікарські препарати, але через визначений час – дати економію по інших статтях (зменшення частоти і важкості «вартісних» ускладнень, наприклад, сепсису, зменшення ліжко-днів зі зниженням витрат на утримання хворих у стаціонарі). Тому такий підхід до оцінки витрат при проведенні фармакоекономічних досліджень необхідний, оскільки дозволяє виявити можливості компенсації підвищення витрат на лікарські препарати, і навіть економію фінансів.
Джерела одержання інформації для підрахунку витрат: · реєстраційна картка хворого (кількість лікарських оглядів, аналізів, маніпуляцій, прийом лікарського препарату і ін.); · історії хвороби; · бази даних, що використовуються в стаціонарі; · результати опитування пацієнтів; · тарифи на медичні послуги, які використовуються для взаєморозрахунків між медичними закладами; · тарифи страхових компаній; · прайс-листи про вартість лікарських препаратів; · бухгалтерські розрахунки ЛПУ; · дані про заробітну плату пацієнта та інших грошово-фінансових документів.
Ідентифікація та обчислення витрат проводиться по формулі: C = (D1C1 + I1C1) (D2C2 + I2C2), де С – сумарні витрати; D1C1 – прямі медичні витрати на 1-у медичну технологію; I1C1 - непрямі медичні витрати на 1-у медичну технологію; D2C2 та I2C2 – відповідно прямі та непрямі медичні витрати на 2-у медичну технологію.
Дисконтування врахування при розрахунку витрат невизначеності та фактору часу у вигляді коефіцієнту (дисконту). При проведенні економічного аналізу рекомендується вразовувати той факт, що витрати, понесені зараз, суб’єктивно приймають як більш речові, ніж ті, які очікується понести у майбутньому, в основному за рахунок інфляції, невизначеності майбутнього і деякого «знецінення» грошей в міру росту забезпеченості суспільства.
У випадках, коли лікування продовжується рік і більше, витрати розрахавують за формулою: Р – значення вартості на теперішній час з врахуванням дисконтування; С – вартість в перший рік, другий … n-й; r – рівень дисконтування (всередньому від 3 до 5 %). Чим пізніше, відраховуючи від сьогоднішнього моменту, повинні бути витрати, тим нижча їх вартість сьогодні.
Схожі презентації
Категорії