Презентація на тему:
ОТРУЄННЯ МЕДИКАМЕНТАМИ
Завантажити презентацію
ОТРУЄННЯ МЕДИКАМЕНТАМИ
Завантажити презентаціюПрезентація по слайдам:
Характер інтоксикації лікарськими засобами визначається: токсичністю, фізико-хімічними властивостями кількістю ЛР, яка потрапила в організм. Важливу роль відіграють також стан та індивідуальні особливості організму потерпілого, його вік, стать. Вони визначають кінетику токсичної речовини, особливості метаболізму її в організмі. Нерідко джерелом отруєння стає не сама речовина, що проникла в організм, а продукти її метаболізму, який найінтенсивніше відбувається у печінці.
Як у випадку терапевтичної дії лікарських засобів, так і у випадку їх токсичного впливу отруєння залежить від особливостей токсикокінетики та токсикодинаміки ЛЗ. Термін “токсикокінетика” об’єднує процеси абсорбції, розподілу, екскреції і метаболізму медикаментозних (чи інших) засобів, прийнятих у токсичних дозах. Термін “токсикодинаміка” використовується для оцінки шкідливої їх дії, особливо на життєво важливі функції, порушення, які можуть стати фатальними для організму.
Спеціальними аспектами токсикокінетики, які мають велике практичне значення, є об’єм розподілу і кліренс. Об’єм розподілу (Vd) визначається як такий об’єм внутрішнього середовища організму, в якому розподіляється будь-яка хімічна речовина. Його розраховуються за введенною дозою речовини і кінцевоою концентрацією її в плазмі, тобто Vd = доза/концентрація. Якщо ця речовина легко зв’язується тканинами або швидко видаляється із плазми, то її концентрація в ній буде низькою, а Vd — дуже великим. У такій ситуації досліджувана речовина буде важкодоступною для заходів, спрямованих на очищення крові, зокрема для гемодіалізу, і навпаки. До препаратів з великим об’ємом розподілу (> 5-10 л/кг) належать антидепресанти, похідні фенотіазину тощо, відносно малим Vd (< 1 л/кг) — теофілін, саліцилати, фенобарбітал, сполуки літію, дифенін.
Кліренс — це об’єм плазми, який очищається від хімічної речовини за одиницю часу. Загальний кліренс — це сума кліренсів через екскрецію нирками, метаболізм у печінці, видалення з потом, фекаліями і з видихуваням повітрям. При плануванні стратегії детоксикації лікарю важливо знати долю кожного органа в загальному кліренсі. Наприклад, якщо 95 % якоїсь токсичної речовини знешкоджується в печінці і лише 5 % виводиться шляхом ниркової екскреції, то навіть значне підвищення сечовиділення суттєво не збільшить його елімінацію. В такому випадку стимуляція нирок сечогінними засобами буде зайвою.
Необхідно враховувати і те, що передозування окремих засобів може порушувати звичні фармакокінетичні процеси. Це слід враховувати, прогнозуючи оцінку кінетики препарату в потерпілої людини. Наприклад, якщо час розпаду таблетки або час евакуації її зі шлунка затримується, то в такому випадку ймовірність ушкодження ШКТ значно зростає, а ознаки інтоксикації з’являються пізніше. Якщо порушена здатність печінки метаболізувати медикаментозний засіб, то його надлишок швидко потрапляє в загальний кровотік. Суттєве збільшення концентрації медикаментозного засобу в крові призведе до насичення зв’язуючих можливостей тканин і білків, зростання фракції вільного препарату, до більш токсичної дії.
У терапевтичних дозах більшість лікарських препаратів елімінується з швидкістю, яка прямо пропорційна концентрації їх у плазмі (кінетика першого порядку). Якщо концентрація засобу в крові дуже висока, а можливості нормального метаболізму перевершені, швидкість елімінації може стати фіксованою (кінетика нульового порядку). Такі зміни кінетики можуть значно продовжити період напіввиведення речовини і таким чином підвищити її токсичність.
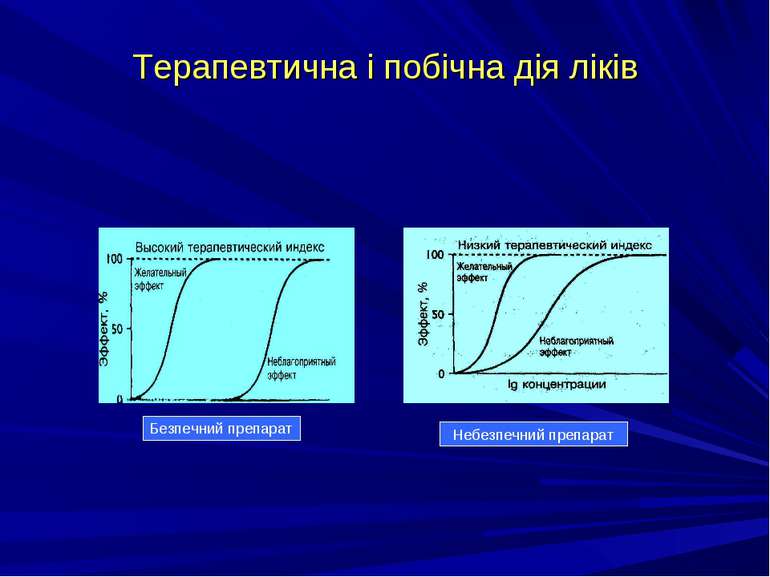
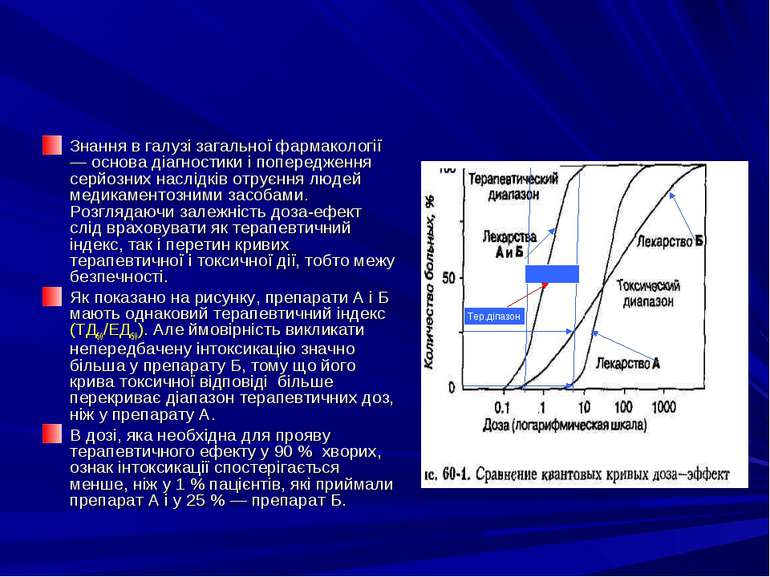
Знання в галузі загальної фармакології — основа діагностики і попередження серйозних наслідків отруєння людей медикаментозними засобами. Розглядаючи залежність доза-ефект слід враховувати як терапевтичний індекс, так і перетин кривих терапевтичної і токсичної дії, тобто межу безпечності. Як показано на рисунку, препарати А і Б мають однаковий терапевтичний індекс (ТД50/ЕД50). Але ймовірність викликати непередбачену інтоксикацію значно більша у препарату Б, тому що його крива токсичної відповіді більше перекриває діапазон терапевтичних доз, ніж у препарату А. В дозі, яка необхідна для прояву терапевтичного ефекту у 90 % хворих, ознак інтоксикації спостерігається менше, ніж у 1 % пацієнтів, які приймали препарат А і у 25 % — препарат Б. Тер.діпазон
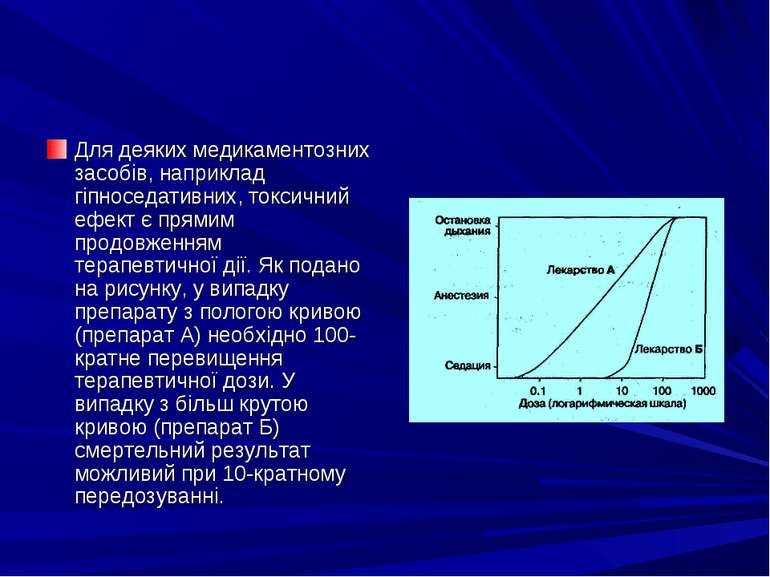
Для деяких медикаментозних засобів, наприклад гіпноседативних, токсичний ефект є прямим продовженням терапевтичної дії. Як подано на рисунку, у випадку препарату з пологою кривою (препарат А) необхідно 100-кратне перевищення терапевтичної дози. У випадку з більш крутою кривою (препарат Б) смертельний результат можливий при 10-кратному передозуванні.
Для багатьох препаратів характерне накладання різних за механізмом дії терапевтичних і токсичних ефектів. Зокрема, інтоксикація препаратами атропіноподібної дії (наприклад, трициклічними антидепресантами) супроводжується пригніченням потовиділення, затримкою тепла в організмі, чому сприяє підвищення м’язової активності або судоми. Це призводить до ще більшої продукції тепла, що може закінчитися летальним перегрівом. Передозування засобів, які пригнічують серцево-судинну систему, наприклад, -адреноблокаторів, хлоралгідрату та ін., може порушувати не тільки функцію цієї системи, але й інших органів і систем, через недостатній кровотік.
КЛІНІЧНІ ПРОЯВИ ГОСТРИХ ОТРУЄНЬ ЛІКАРСЬКИМИ ЗАСОБАМИ Гострі отруєння хімічними агентами можуть проявлятися ураженням будь-яких органів і систем, особливо дихальної і серцево-судинної, у вигляді характерних симптомокомплексів. Багатьом токсичним речовинам властива значна вибіркова токсичність, тому в клінічній картині викликаних ними отруєнь провідними симптомами є ураження відповідного органа чи системи. Так, речовини зі значною гепатотоксичністю, справляючи негативний вплив і на інші органи та системи, порушують структуру і функцію печінки (токсична гепатопатія). До таких речовин належать чотирихлористий вуглець, солі гідразину, парацетамол, ізоніазид, тетрациклін, отрути блідої поганки тощо. Метгемоглобінутворюючі засоби (амілнітрит, фенацетин) мають властивість окислювати гемоглобін в метгемоглобін, що негативно позначається на транспорті і засвоєнні кисню тканинами, спричинює порушення обміну речовин у всіх органах і тканинах організму. Через це в клінічній картині гострого отруєння такими речовинами на передній план виступають прояви гіпоксії і гіперкапнії.
У клінічному перебігу гострих отруєнь хімічними агентами розрізняють дві стадії. Перша, токсикогенна, характеризується наявністю ознак специфічної дії отрути, яка циркулює в організмі, або її токсичних метаболітів на відповідні структури (рецептори) організму. В цій стадії чітко проявляється вибіркова токсичність будь-яких хімічних речовин. Отже, токсикогенна стадія гострого отруєння буде тривати доти, доки токсичний агент знаходиться в організмі. Друга, соматогенна, стадія починає розвиватися в міру руйнування токсичного агента до нетоксичних метаболітів або виведення їх з організму. Клінічним проявом цієї стадії є наслідки ураження токсичною речовиною тих чи інших органів і систем, зокрема, життєво важливих, знешкоджуючих, захисних, репаративних тощо. При цьому токсикологічна специфічність отрути втрачається, тому цю стадію розглядають як ускладнення отруєнь, наприклад, ниркова, печінкова чи дихальна недостатність, набряк легенів, пневмонія тощо.
Виділення вказаних стадій гострого отруєння має істотне практичне значення, оскільки воно визначає лікувальну тактику медичних працівників. На першій стадії лікувальні заходи спрямовуються, по-перше, на недопущення подальшого проникнення отрути в організм; по-друге, на знешкодження токсичного агента, прискорення його елімінації з організму; по-третє, на забезпечення функціонування життєво важливих органів і систем з урахуванням вибіркової токсичності отрути. У другій стадії гострого отруєння лікування спрямовують на відновлення структури та функцій уражених органів і систем.
Порушення функції серцево-судинної системи проявляються практично при всіх гострих отруєннях. Токсичні речовини, що проникли в організм у значній кількості, можуть спричинити гостру судинну або серцеву недостатність, порушення ритму і провідності серця тощо. Гіпотензія, що нерідко зустрічається, може бути наслідком прямого пригнічення скоротливої функції міокарда, гіповолемія — перерозпроділу рідини або втрати її, периферичний судинний колапс - блокади -адренорецепторів судин, браді- чи трахіаритмій через прямий кардіальний вплив отрути. Це, зокрема, характерно для гострих інтоксикацій трициклічними антидепресантами, -адренолітиками, блокаторами кальцієвих каналів, теофіліном, фенобарбіталом і іншими гіпноседативними засобами. Гіпотензія може бути і результатом гіпотермії, яка виникає через ушкодження температурної регуляції. Вона часто посилюється швидким уведенням у кров’яне русло рідин кімнатної температури (нижче 24о С). При передозуванні багатьох кардіоактивних засобів, зокрема амфетаміну, кокаїну, трициклічних антидепресантів, серцевих глікозидіз, зустрічаються летальні аритмії (шлуночкова тахікардія, фібриляція тощо). Судинна недостатність, яка швидко зростає, може призвести до загибелі потерпілого.
Ураження органів дихання також нерідко бувають проявом гострої інтоксикації. Особливо небезпечним є розвиток гострої дихальної недостатності. Це такий патологічний стан, при якому різко утруднюється обмін газів між організмом і навколишнім середовищем, у зв’язку з чим не забезпечується нормальний газовий склад крові. Він характеризується швидким зростанням симптомів кисневого дефіциту (гіпоксії) і раннім виникненням порушень психіки (гіпоксична енцефалопатія). .
Дуже часто при гострих отруєннях хімічними агентами виникає, так званий, екзотоксичний шок. Він характеризується різкими порушеннями функцій практично всіх життєво важливих систем. Особливо небезпечною є гостра недостатність кровообігу. Розвиток екзотоксичного шоку супроводжується психомоторним збудженням або, навпаки, пригніченням хворого. Шкіра його бліда із синюшним відтінком, холодна на дотик. Характерні задишка, тахікардія, артеріальна гіпотензія й олігурія. Цій формі шоку властиві також ранні порушення обміну речовин. Все це зумовлює швидке зростання проявів шоку і високу летальність.
У соматогенній стадії гострої інтоксикації може розвинутись, так званий, вторинний соматогенний колапс як наслідок виснаження компенсаторних можливостей серцево-судинної системи на тлі тяжкого ураження печінки, нирок, органів дихання. Інтоксикація кардіотоксичними хімічними агентами часто проявляється різноманітними порушеннями провідності і ритму серця. В осіб похилого віку може розвинутись набряк легень.
Психоневрологічні розлади при гострих отруєннях хімічними агентами (токсична енцефалопатія) трапляються дуже часто. Це симптоми психічних, неврологічних і соматовегетативних порушень. Характер і ступінь їх визначаються, з одного боку, біологічними властивостями отрути і тяжкістю інтоксикації, з іншого - індивідуальними особливостями і станом організму на час проникнення отрути. Найбільш тяжкими формами психоневрологічних розладів є токсична кома й інтоксикаційні психози.
Соматовегетативні розлади з’являються при отруєнні етиловим спиртом, барбітуратами, фосфорорганічними сполуками (ФОС). Вони проявляються - міозом, пітливістю, бронхореєю, гіперемією; при отруєнні алкалоїдами беладони, астматолом, аероном та ін. - мідріазом, гіперемією, сухістю шкіри, гіпертермією. Токсична міастенія, тобто порушення нервово-м’язової провідності з подальшим розвитком парезів і паралічів, характерна для отруєнь ФОС, пахікарпіном, бромистим метилом тощо. Гострі порушення зору аж до сліпоти можливі при отруєнні метиловим спиртом і хініном; невиразність бачення на фоні міозу — при отруєнні ФОС; мідріаз - при отруєнні атропіном та іншими М-холінолітиками, нікотином, пахікарпіном; “кольоровий зір” - при отруєнні саліцилатами. Розлади слуху трапляються при інтоксикації хініном, деякими антибіотиками (канаміцином, неоміцином, стрептоміцином).
Дуже часто при гострих отруєннях, особливо у випадку надходження отрути пероральним шляхом, виникають диспепсичні розлади - нудота, блювання, втрата апетиту, біль у ділянці шлунка та ін. Такі розлади мають місце при ураженні як травного каналу, так і інших органів. Нерідкими є випадки опіку, стравохідно-шлунково-кишковних кровотеч. Вони спостерігаються при отруєнні кислотами, лугами та іншими хімічними агентами, що мають деструктивні властивості.
Медична допомога при гострих отруєннях Фармакотерапевтичні і реанімаційні заходи. Ефективна медична допомога при гострих отруєннях забезпечується проведенням комплексу реанімаційних і фармакотерапевтичних заходів. Будь-яка програма невідкладної допомоги повинна передбачати дії, що спрямовані на: недопущення подальшого проникнення токсичного агента в організм потерпілого прискорення виведення його з організму (екстрена детоксикація), знешкодження отрути за допомогою відповідних антидотів (специфічна антидотна терапія), підтримання життєво важливих функцій організму і ліквідації наслідків отруєння (патогенетична і симптоматична терапія).
Надання медичної допомоги починають із заходів, що перешкоджають подальшому проникненню отрути в організм і прискорюють виведення її з організму. Такими заходами є: припинення контакту потерпілого з отруйною речовиною, промивання шлунка, спорожнення кишок, адсорбція отрути в травному тракті, форсований діурез і олужнення крові, гемодіаліз, замінне переливання крові, специфічна антидотна терапія тощо.
Припинення контакту потерпілого з отрутою передбачає мету не допустити її подальшого проникнення із зовнішнього середовища і місця всмоктування (шкіри, травного каналу, легень тощо). При отруєннях, які пов’язані з інгаляцією шкідливої речовини, потерпілого необхідно перенестиіз небезпечного приміщення в теплу кімнату, що добре провітрюється. З нього потрібно зняти верхній одяг, на якому може адсорбуватися токсична речовина, і винести його для провітрювання або обробки. За наявності такої речовини на шкірі чи слизових оболонках її необхідно видалити змиванням великою кількістю проточної води. У випадках підшкірного (внутрішньом’язового) введення лікарських препаратів у токсичних дозах слід вжити заходи для обмеження їх всмоктування. Для цього на такі місця накладають пухир з льодом на 6-8 год, роблять циркулярні новокаїнові блокади, вводять у місця надходження отрути 0,3-0,5 мл 0,1 % розчину адреналіну гідрохлориду і 2-3 мл 0,5 % розчину новокаїну. Відсмоктуван ня отрути ротом малоефективне.
Промивання шлунка за допомогою зонда — найдоступніший високоефективний метод видалення токсичних речовин із організму при оральному отруєнні. Воно проводиться усім хворим, незалежно від їх стану і часу, який минув після приймання токсичного агента. При отруєнні припікаючими рідинами, навіть за наявності проявів кровотечі (кров’янисте блювання, кров у промивних водах), ця процедура є обов”язковою. Однак у цьому випадку зонд необхідно змастити вазеліновою олією і ввести потерпілому підшкірно 1 мл 1 % розчину промедолу (за відсутності протипоказань). Промивання шлунка проводять водою кімнатної температури. Нерідко з цією метою використовують розчини лікарських препаратів: 1 : 1000 калію перманганату, 0,5 - 1 % таніну, 2 % натрію гідрокарбонату тощо. Зонд, змащений вазеліновою олією або будь-якою рослинною олією, вводять по задній стінці глотки. Наповнену водою лійку зонда, об’ємом близько 300 мл, піднімають на 25-30 см вище голови потерпілого, який перебуває в сидячому положенні, швидко опускають нижче рівня шлунка і перевертають. Такий прийом повторюють доти, поки не з’являться чисті промивні води. Якщо після перевертання лійки рідина зі шлунка не витікає, необхідно змінити положення зонда в ньому або промити водою за допомогою шприца Жане. Першу й останню порції промивних вод поміщають у колби і направляють на лабораторне дослідження.
При масових отруєннях або в тих випадках, коли хворий не може проковтнути зонд, промивання шлунка проводиться таким способом. Потерпілому пропонують випити 5-6 склянок теплої води або слабкого розчину натрію гідрокарбонату, а потім, подразнюючи пальцем корінь язика, викликають блювання. Цю процедуру повторюють декілька разів, після чого необхідно забезпечити приймання потерпілим проносного засобу (звичайно сольового). Після закінчення промивання шлунка в нього через зонд уводять 100-130 мл 30 % розчину магнію сульфату (проносний засіб), а також 2-3 столові ложки вугілля активованого з водою у вигляді суспензії. Використання солей магнію як проносних препаратів при отруєнні припікаючими хімічними агентами недопустиме.
Випорожнення кишок, як і промивання шлунка, показане при будь-яких оральних отруєннях. Сифонні клізми сприяють видаленню токсичних речовин з товстої кишки, для чого необхідно ввести до 1 л води температурою 25-350С 10-15 разів і більше. Цю процедуру потрібно проводити доти, поки у лійку із кишки не почне надходити прозора вода без видимих домішок калу. Під час процедури хворий має перебувати у положенні лежачи на спині з дещо зігнутими в колінах ногами. Ці клізми протипоказані потерпілим з тяжкою серцево-судинною недостатністю, а також при підозрі на тромбоз чи емболію судин брижі.
Форсований діурез дуже ефективний метод детоксикації організму при отруєннях хімічними агентами. Його застосовують при всіх гострих інтоксикаціях алкалоїдами, барбітуратами, саліцилатами тощо, при яких виведення токсичних речовин здійснюється переважно нирками. Цей метод включає водне навантаження, введення осмотичних діуретиків (або салуретиків) і замінну інфузію електролітів. Форсований діурез протипоказаний при гострій серцево-судинній недостатності, анурії, наявності в анамнезі хронічної ниркової недостатності, порушеннях кровообігу ІІ і ІІІ стадії. При гострих інтоксикаціях речовинами, які мають кислу реакцію (барбітурати, саліцилати) або призводять до розвитку ацидозу, крім форсованого діурезу, проводять олужнення крові. Для цього у вену краплинно вводять 500-1500 мл 4 % розчину натрію гідрокарбонату на добу. Ефективність цього заходу контролюють за кислотно-основним станом і наявністю лужної реакції сечі (рН більше 8,0).
Гемодіаліз метод звільнення крові від низько- і середньомолекулярних токсичних речовин шляхом вибіркової дифузії за допомогою апарата “штучна нирка”. Цей метод детоксикації використовується лише в перші години гострої інтоксикації речовинами, які можуть проникати через напівпроникну мембрану цього апарата. Це похідні барбітурової кислоти, саліцилати, броміди, спирти, важкі метали, сполуки миш’яку, пахікарпін тощо. За швидкістю очищення крові від токсичних речовин гемодіаліз у 5 - 6 разів перевищує метод форсованого діурезу. Гемодіаліз протипоказаний при крововиливах у мозок, незупинених кровотечах, декомпенсованому екзотоксичному шоку, гострій серцево-судинній недостатності, септичному ендокардиті.
Гемосорбція це також ефективний метод позаниркового очищення організму від токсичних агентів. Вона здійснюється шляхом перфузії крові потерпілої людини через спеціальну колонку (детоксикатор), заповнену активованим вугіллям або іншою поглинальною речовиною. Цей метод використовується при отруєннях речовинами, видалення яких можливе за допомогою діалізу, так і в тому випадку, коли діаліз є неефективним. Швидкість очищення крові при гемосорбції вища, ніж при гемодіалізі, в 5-6 разів. Гемосорбція протипоказана при декомпенсованому токсичному шоці.
Перитонеальний діаліз метод позаниркового очищення організму від токсичних речовин, продуктів метаболізму, надлишку води і електролітів шляхом дифузії і осмосу через природну напівпроникну мембрану — очеревину. Це найефективніший спосіб інтракорпорального діалізу, який полягає в промиванні черевної порожнини спеціальним діалізуючим розчином. Основою перитонеального діалізу є принцип вибіркового концентраційного урівноваження речовин через мембрану. До застосування цього методу вдаються при гострих отруєннях галогенізованими вуглеводнями, аміносполуками, фосфорорганічними речовинами, спиртами, солями важких металів, барбітуратами, транквілізаторами, алкалоїдами, похідними фенотіазину, саліцилатами тощо. Перевагою перитонеального діалізу є можливість його використання при гострій серцево-судинній недостатності. Цей метод протипоказаний у разі наявності спайок у черевній порожнині, при великих строках вагітності, цирозі печінки, відмежованому перитоніті тощо.
Замінне переливання крові це операція, яку проводять з метою видалення із організму частини крові, що містить шкідливі продукти, в обмін на введення донорської крові. До такої операції вдаються при гострих отруєннях тими хімічними агентами, які викликають ураження крові масивний гемоліз, утворення метгемоглобіну тощо. Це анілін і його похідні, нітробензол, нітрити, деякі миш’яковисті сполуки. За ефективністю цей метод активної детоксикації поступається іншим. В останні роки арсенал реанімаційних заходів розширився за рахунок плазмоферезу, лімфореї, лімфодіалізу і лімфосорбції. Плазмоферез дає можливість видалити плазму (без втрати формених елементів крові), в якій знаходиться отруйна речовина, замінити її донарською плазмою або розчином електролітів з альбуміном. Інколи дезінтоксикація організму здійснюється шляхом видалення лімфи (лімфорея) через грудний лімфатичний протік, або проведенням лімфодіалізу чи лімфосорбції. При гострому отруєнні летючими речовинами, наприклад, інгаляційними наркозними засобами, вдаються до форсованого дихання, яке викликається вдиханням карбогену чи штучним диханням.
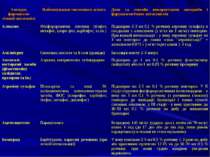
До активних методів екстреної детоксикації організму при гострих отруєннях належить специфічна антидотна терапія. Мета її - зв’язування отрут, що циркулюють в організмі, відповідними речовинами (антидотами). Крім того, з метою значного обмеження дії отрути на відповідні рецептори використовують лікарські засоби, які проявляють антагоністичну щодо токсичного агента дію на ці рецептори (фармакологічні антагоністи). Антидоти та фармакологічні антагоністи використовують лише тоді, коли точно встановлено, яка саме речовина спричинила гостре отруєння. Таблиця. Основні антидоти і фармакологічні антагоністи, що застосовуються при гострих отруєннях хімічними агентами
Антидот, фармаколо-гічний антагоніст Найменування токсичного агента Дози та способи використання антидотів і фармакологічних антагоністів Алоксим Фосфорорганічні сполуки (тіофос, метафос, хлоро-фос, карбофос, та ін.) Підшкірно 2-3 мл 0,1 % розчину атропіну сульфату в поєднанні з алоксимом (у м’яз по 1 мг/кг) повторно. При важкій інтоксикації - у вену атропіну сульфат по 3 мл повторно до появи ознак “атропінізації” + алоксим по 0,075 г у м’яз через кожні 1-3 год Амілнітрит Синильна кислота та її солі (ціаніди) Інгаляція вмісту 2-3 ампул Антихолі-нестеразні засоби (фізостигміну саліцилат, прозерин та ін.) Атропін, амітриптилін, тубокурарин Підшкірно до 1 мл 0,1 % розчину фізостигміну саліцилату або по 1 мл 0,05 % розчину прозерину Атропіну сульфат Пілокарпін та інші М-холіноміметики, антихолінестеразні засоби, ФОС (хлорофос, карбофос, тіофос, метафос, дихлофос) Підшкірно по 2-3 мл 0,1 % розчину повторно. У ІІ стадії отруєння фосфорорганічними інсектицидами - у вену по 3 мл 0,1 % розчину (з розчином глюкози) повторно до ліквідації бронхореї і появи сухості слизових оболонок; у ІІІ стадії - у вену краплинно до 30-50 мл 0,1 % розчину на добу до зникнення бронхореї Ацетилцистеїн Парацетамол Всередину 140 мг/кг (ударна доза), потім по 70 мг/кг кожні 4 год (до 17 доз або до тих пір, поки рівень парацетамолу в плазмі не стане нульовим) Бемегрид Барбітурати, наркозні речовини (при легкій інтоксикації) У вену повільно 2-5 мл 0,5 % розчину 1-3 рази на добу або краплинно протягом 12-15 хв до 50-70 мл 0,5 % розчину; при появі судом кінцівок уведення відміняють
Вікасол Антикоагулянти непрямої дії (неодикумарин, фенілін та ін.) У вену повільно 5 мл 1 % розчину (під контролем протромбінового часу) Вугілля активоване Всі токсичні речовини, крім ціанідів, сполук заліза, літію, спиртів Всередину по 3-5 столових ложок і більше у вигляді водної кашки Вугілля активоване “СКН” Алкалоїди, глікозиди, токсини, солі важких металів Всередину по 10 г 3 рази на день в проміжках між прийомами їжі. Дітям до 7 років 5 г, від 7 до 14 років — по 7,5 г на прийом Дефероксамін Препарати заліза Для зв’язування заліза, яке не всмокталося в шлунку, — всередину по 5-10 г дефероксаміну, розчиненого у воді, повторно (до 30-40 г); для видалення заліза, яке всмокталося, - в м’язи по 10-20 мл 10 % розчину кожні 3-10 год; 100 мг дефероксаміну зв’язує 8,5 мг заліза Діетиксим ФОС (хлорофос, карбофос, метафос, дихлофос та ін.) При появі перших проявів інтоксикації - в м’яз по 3-5 мл 10 % розчину, при середній тяжкості - по 5 мл 10 % розчину 2-3 рази на добу до стійкого підвищення активності холінестерази крові. В тяжких випадках - дозу збільшують. Лікування проводять в поєднанні з атропіном
Карболонг Алкалоїди, глікозиди, токсини, солі важких металів Всередину по 5-10 г 3 рази на день в проміжках між прийомами їжі Кисень Чадний газ, синильна кислота, хром, фосген і ін. Інгаляції Налоксон Наркотичні анальгетики У м’яз або у вену по 0,4-0,8 мг (вміст 1-2 ампул) повторно до нормалізації дихання Налтрексон Наркотичні анальгетики Всередину по 0,25 г щоденно Натрію гідрокарбонат Кислоти, спирт етиловий, трициклічні антидепресанти, хінідин і ін. У вену краплинно до 1500 мл 4 % розчину на добу Димеркапрол Сполуки миш’яку, ртуті, золота, свинцю (при наявності енцефалопатії) У м’яз спочатку 5 мг/кг, потім по 2,5 мг/кг 1-2 рази на добу, протягом 10 днів. Доцільно поєднувати з тетацин-кальцієм і пеніциламіном Дипіроксим ФОС (хлорофос, кар-бофос, метафос, дихлофос та ін.) У початковій стадії отруєння - в м’язи 1 мл 15 % розчину, за необхідності повторно; при тяжкій інтоксикації - у вену по 1 мл 15 % розчину через 1-2 год (до 3-4 мл), а в дуже тяжких випадках - до 7-10 мл. Слід комбінувати з атропіном
Натрію тіосульфат Сполуки ртуті, миш’яку, свинцю, йоду; синильна кислота та її солі При отруєннях солями металів - у вену 5-10 мл 30 % розчину; при отруєннях синильною кислотою й ціанідами - у вену 50-100 мл 30 % розчину (після введення у вену метиленового синього чи натрію нітриту) Натрію хлорид Срібла нітрат Промивання шлунка 2 % розчином Пеніциламін Солі міді, ртуті, свинцю, миш’яку, золота Всередину 1 г на добу перед їдою Піридоксину гідрохлорид Ізоніазид та інші похідні гідразиду ізонікотинової кислоти У вену по 10 мл 5 % розчину 2-4 рази на добу Протаміну сульфат Гепарин У вену струминно або краплинно 1-5 мл 1 % розчину (1 мл його нейтралізує 1000 ОД гепарину) Спирт етиловий Спирт метиловий, етиленгліколь У вену 10 мл 30 % розчину струминно або краплинно 5 % розчин (1 мл/кг на добу); всередину 100-150 мл 30 % розчину Сукцимер Ртуть, свинець, миш’як Всередину по 0,5 г 3 рази на день протягом 7 днів; у м’яз по 0,3 г 2 рази на день протягом 7 днів
Таблетки вугілля активованого “КМ” Усі токсичні речовини, крім ціанідів, сполук заліза, спиртів Всередину по 1-1,5 г 2-4 рази на день через 1-2 год після їди Тетацин-кальцій Солі свинцю, нікелю, кобальту, ртуті та ін.; серцеві глікозиди При гострій інтоксикації у вену краплинно по 10-20 мл 10 % розчину в 250-500 мл 0,9 % розчину натрію хлориду або 5 % розчину глюкози на добу Тримефацин Уран, берилій У вену або інгаляційно у вигляді 5 % розчину або 2,5 % розчину в розчині кальцію хлориду Фероцин Радіоізотопи цезію і рубідію, а також продукти поділу урану Всередину по 1 г у вигляді водної суспензії (в 1/2 стакана води) 2-3 рази щоденно протягом 10 днів Унітіол Сполуки миш’яку, солі ртуті, вісмуту та інших важких металів, серцеві глікозиди, анаприлін, амітриптилін тощо Підшкірно, внутрішньом’язово або у вену по 5-10 мл 5 % розчину (по 1 мл на 10 кг маси тіла): у 1-й день - через кожні 6-8 год, на 2-й день - через 8-12 год, у наступні дні - по 1-2 ін’єкції на добу протягом 6-7 днів і більше Цитохром С Снодійні препарати, оксид вуглецю У вену краплинно 20-40 мл 0,25 % розчину в 250-500 мл ізотонічного розчину натрію хлориду або глюкози (для біологічної проби — 0,1 мл 0,25 % розчину підшкірно)
Патогенетична і симптоматична терапія Із метою своєчасного усунення найнебезпечніших для життя потерпілої людини проявів гострого отруєння, як і наслідків шкідливої дії токсичних агентів, призначають симптоматичні лікарські засоби у комплексі з антидотами і фармакологічними антагоністами, а також із реанімаційними заходами. Для відновлення дихання необхідно видалити тампоном блювотні маси із порожнини рота і зіву, евакуювати слиз із глотки електровідсмоктувачем, вивести язик язикотримачем і встановити повітропровід. Широко використовують дихальні аналептики: кофеїну-бензоат натрію (підшкірно, в м’язи або вену 1-2 мл 10 % розчину), кордіамін (парентерально 1-2 мл), етимізол (парентерально 2-5 мл 1,5 % розчину), лобеліну гідрохлорид ( у вену 1 - 2 мл 1 % розчину), цититон (у вену 1-2 мл повторно) тощо. У випадку різкої салівації вводять підшкірно 0,5-1 мл 0,1 % розчину атропіну сульфату, нерідко повторно, наприклад при отруєннях ФОС. При різкому пригніченні або зупинці дихання проводять штучне дихання, краще після попередньої інтубації. Важливе значення має оксигенотерапія. У випадку гіпоксії, що розвинулась внаслідок гемолізу, метгемоглобінемії чи карбоксигемоглобінемії, проводять гіпербаричну оксигенацію; при легеневій формі порушення дихання показані лікувальна трахеобронхоскопія, антибіотикотерапія, ультрафіолетове опромінення крові.
Гостру судинну недостатність усувають судинно-тонізуючими засобами (кофеїн-бензоатом натрію, ефедрину гідрохлоридом, кордіаміном) і плазмозамінниками; при важкій формі такої недостатності - норадреналіну гідротартратом у вену краплинно 2-4 мл 0,2 % розчину в 1 л ізотонічного розчину глюкози), адреналіну гідрохлоридом (у вену краплинно 2-4 мл 0,1 % розчину в 1 л 5 % розчину глюкози), мезатоном (у вену краплинно до 5-6 мл 1 % розчину в 1 л такого ж розчину або в м’яз по 1-2 мл кожні 3-4 год). Використовують також преднізолону гемісукцинат (у вену краплинно по 0,075 г в 250-500 мл ізотонічного розчину натрію хлориду чи 5 % розчину глюкози) або гідрокортизону гемісукцинат (у вену по 0,05-0,1 г, як і преднізолон). Як плазмозамінники, крім ізотонічних розчинів натрію хлориду і глюкози, використовують гемодез-Н ( у вену 400 мл і більше), реополіглюкін (у вену по 400-800 мл краплинно) тощо.
За наявності гострої серцево-судинної недостатності хворому треба надати горизонтальне положення, підняти нижні кінцівки, зігріти. Використовують серцеві глікозиди - строфантин (у вену по 0,25-0,75 мл 0,05 % розчину в 20 мл 5 % розчину глюкози повільно), корглікон (у вену 0,5-1 мл 0,06 % розчину в 20 мл ізотонічного розчину натрію хлориду). Широко використовують також препарати, які покращують обмінні процеси в міокарді: тіаміну бромід (2-3 мл 6 % розчину), піридоксину гідрохлорид (2-3 мл 5 % розчину), ціанокобаламін (2-3 мл 0,01 % розчину) в м’язи, а також натрію аденозинтрифосфат (у вену 1-2 мл 1 % розчину в 200-300 мл ізотонічного розчину глюкози краплинно). Ці ж препарати, як і неробол (усередину по 0,005 г 1-2 рази на день), використовують у соматогенній стадії гострих отруєнь при розвитку дистрофії міокарда.
При токсичному набряку легень призначають преднізолону гемісукцинат (у вену 0,03-0,09 г в 20 мл 40 % розчину глюкози струминно чи краплинно), маніт (у вену 200-300 мл 15 % розчину), фуросемід (у вену 8-12 мл 1 % розчину), оксигенотерапію тощо. За наявності екзотоксичного шоку рекомендоване раніше інтенсивне використання аналептичних засобів з метою відновлення функції життєво важливих центрів головного мозку себе не виправдало. При такому лікуванні стан хворого погіршується у зв’язку з появою аритмій серця, гіпертермії, набряку мозку, судом із подальшим поглибленням коматозного стану. Доцільним є застосування препаратів, що поліпшують кровопостачання головного мозку і знижують споживання кисню нервовими клітинами, а саме кордіаміну, кофеїну-бензоату натрію (1-2 мл повторно). Ці засоби необхідно обов’язково комбінувати з препаратами специфічної антидотної терапії.
Інфузійну терапію при екзотоксичному шоці комбінують з уведенням у вену глюкозо-інсуліно-новокаїнової суміші: 500 мл 10-20 % розчину глюкози + 8-12 ОД інсуліну + 50 мл 2 % розчину новокаїну. При цьому кількість реополіглюкіну не повинна перевищувати 1-1,5 л на добу. Особливу увагу приділяють усуненню метаболітних порушень шляхом краплинного уведення у вену 800-1500 мл на добу 4 % розчину натрію гідрокарбонату. Швидкість уведення розчинів у вену не повинна перевищувати 1000 мл на год, а їх об’єм протягом першої доби має становити від 3-5 до 10-15 л (на фоні форсованого діурезу). Взагалі, швидкість уведення рідин, їх об’єм і тривалість інфузії визначають індивідуально з урахуванням стану хворого, показників артеріального і венозного тиску, функціонального стану нирок тощо.
Хворим, що перебувають у шоковому стані, за наявності гіповолемії і нормального АТ, крім глюкозо-інсуліно-новокаїнової суміші, вводять у вену 1 мл 0,25 % розчину дроперидолу, 2 мл 2 % розчину папаверину гідрохлориду і 1 мл 0,2 % розчину платифіліну гідротартрату. При значній артеріальній гіпотензії (отруєння припікаючими отрутами, хлоруючими вуглеводнями) необхідне введення у вену преднізолону гемісукцинату (до 1 г на добу). При артеріальній гіпотензії, що виникла у зв’язку з інтоксикацією ФОС, снодійними і седативними препаратами, алкоголем, використовують судинотонізуючі засоби: підшкірно 1 мл 5 % розчину ефедрину гідрохлориду, у вену крапельно 1 мл 0,2 % розчину норадреналіну гідротартрату чи 5-10 мл 0,5 % розчину дофаміну в 300 мл ізотонічного розчину натрію хлориду.
При гострих отруєннях, що супроводжуються підвищенням згортання крові, використовують антикоагулянти, передусім гепарин: перша ін’єкція у вену в дозі 10000 ОД, наступні - в м’язи по 5000-10000 ОД через 4 год під контролем згортання крові (час згортання її повинен бути у 2-2,2 рази вищий висхідного). Відміна гепарину має бути поступовою, протягом 2-3 днів, шляхом зменшення дози і збільшення часу між ін’єкціями. При токсичному набряку мозку лікування спрямовують на зниження внутрішньочерепного тиску і зменшення гідрофільності мозкової тканини. Із цією метою проводять повторні спинномозкові пункції з видаленням по 10-15 мл ліквору, застосовують осмотичні діуретики (сечовину або маніт у дозах 0,5- 1 г на 1 кг маси тіла потерпілого у вену у вигляді 30 % і 15 % розчину відповідно) без водного навантаження. Використовують також гліцерин (усередину або у вену у вигляді 30 % розчину до 1-1,5 г/кг, на 20 % розчині натрію аскорбінату). Прискорення дегідратації мозку здійснюється комбінованим застосуванням цих засобів з салуретиками (фуросемід - у вену 2 - 4 мл 1 % розчину), а також з концентрованими білковими препаратами (альбуміном або плазмою крові).
Схожі презентації
Категорії