Презентація на тему:
ьььї\\\
Завантажити презентацію
ьььї\\\
Завантажити презентаціюПрезентація по слайдам:
Визначення Стан, при якому поступлення кисню до тканин нижніх кінцівок є недостатнім внаслідок хронічного порушення кровотоку в артеріях. У >97 % випадків причиною є атеросклероз артерій нижніх кінцівок; Причини хронічної ішемії нижніх кінцівок, за винятком атеросклерозу: облітеруючий тромбангіїт, коарктація аорти, хвороба Такаясу, перенесена механічна травма артерії, радіаційне пошкодження артерії (особливо клубових артерій після радіотерапії пухлин черевної порожнини або тазу), периферичні емболії (емболічний матеріал може походити з серця [фібриляція передсердь, вада мітрального клапана] або з проксимального відділу артеріальної системи [напр. з аневризми аорти]; як правило, виникає гостра ішемія), синдром защемлення підколінної артерії, компресія кістою підколінної ямки (кіста Бейкера), аневризма підколінної артерії (з вторинною периферичною емболією), фіброзна дисплазія зовнішньої клубової артерії, еластична псевдоксантома, персистуюча сіднична артерія, ендофіброз зовнішньої клубової артерії у велосипедистів.
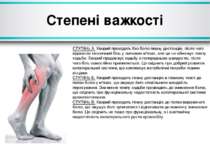
Степені важкості СТУПІНЬ А. Хворий проходить без болю певну дистанцію, після чого відзначає незначний біль у литкових м'язах, але це не обмежує темпу ходьби. Хворий продовжує ходьбу з попередньою швидкістю, після чого біль самостійно припиняється. Це свідчить про добрий розвиток колатеральної системи, що компенсує метаболічні потреби тканин кінцівки. СТУПІНЬ Б. Хворий проходить певну дистанцію в певному темпі до появи болю у м'язах, що змушує його сповільнити швидкість пересування. Зниження темпу ходьби призводить до зникнення болю, що свідчить про функціональну недостатність колатеральної системи кровопостачання. СТУПІНЬ В. Хворий проходить певну дистанцію до появи вираженого болю, що змушує його зупинятися і відпочивати до моменту зникнення болю. Це свідчить не лише про функціональну, а і анатомічну недостатність колатерального русла кровообігу.
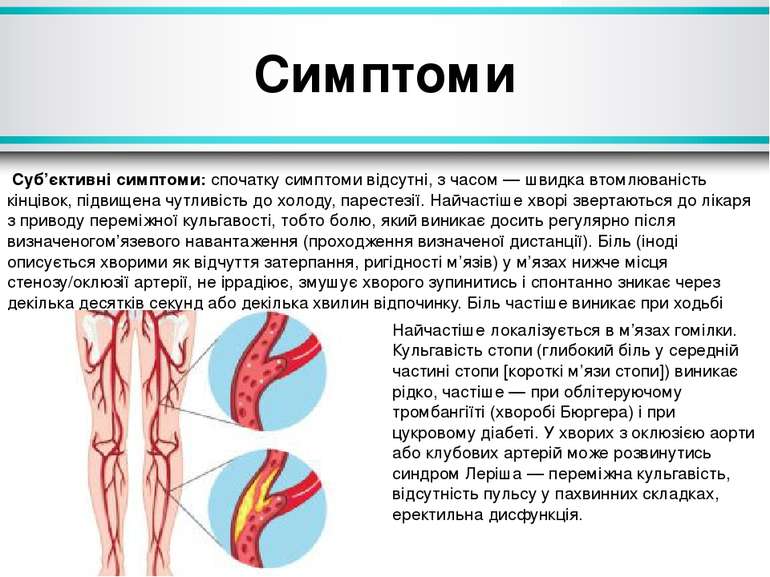
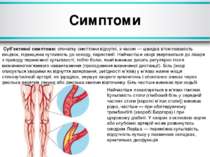
Симптоми Суб’єктивні симптоми: спочатку симптоми відсутні, з часом — швидка втомлюваність кінцівок, підвищена чутливість до холоду, парестезії. Найчастіше хворі звертаються до лікаря з приводу переміжної кульгавості, тобто болю, який виникає досить регулярно після визначеногом’язевого навантаження (проходження визначеної дистанції). Біль (іноді описується хворими як відчуття затерпання, ригідності м’язів) у м’язах нижче місця стенозу/оклюзії артерії, не іррадіює, змушує хворого зупинитись і спонтанно зникає через декілька десятків секунд або декілька хвилин відпочинку. Біль частіше виникає при ходьбі вгору, ніж при ходьбі вниз. Найчастіше локалізується в м’язах гомілки. Кульгавість стопи (глибокий біль у середній частині стопи [короткі м’язи стопи]) виникає рідко, частіше — при облітеруючому тромбангіїті (хворобі Бюргера) і при цукровому діабеті. У хворих з оклюзією аорти або клубових артерій може розвинутись синдром Леріша — переміжна кульгавість, відсутність пульсу у пахвинних складках, еректильна дисфункція.
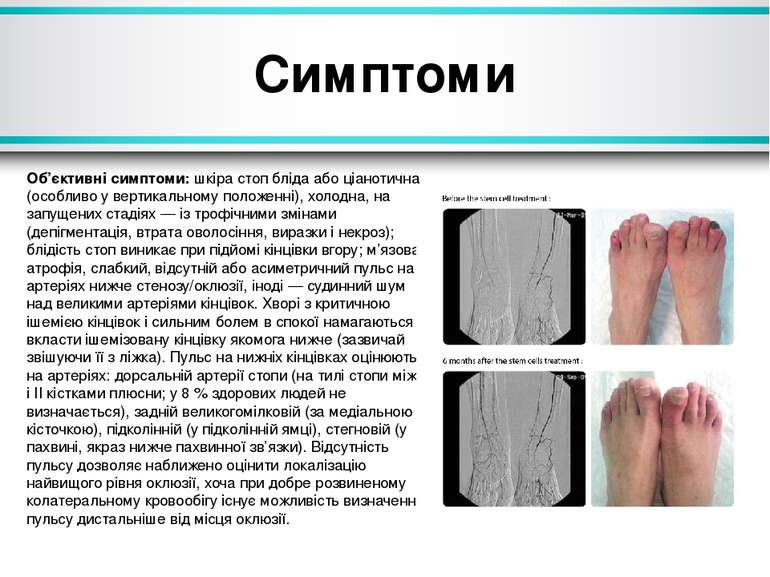
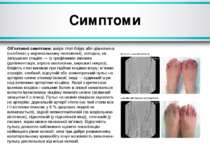
Симптоми Об’єктивні симптоми: шкіра стоп бліда або ціанотична (особливо у вертикальному положенні), холодна, на запущених стадіях — із трофічними змінами (депігментація, втрата оволосіння, виразки і некроз); блідість стоп виникає при підйомі кінцівки вгору; м’язова атрофія, слабкий, відсутній або асиметричний пульс на артеріях нижче стенозу/оклюзії, іноді — судинний шум над великими артеріями кінцівок. Хворі з критичною ішемією кінцівок і сильним болем в спокої намагаються вкласти ішемізовану кінцівку якомога нижче (зазвичай звішуючи її з ліжка). Пульс на нижніх кінцівках оцінюють на артеріях: дорсальній артерії стопи (на тилі стопи між І і ІІ кістками плюсни; у 8 % здорових людей не визначається), задній великогомілковій (за медіальною кісточкою), підколінній (у підколінній ямці), стегновій (у пахвині, якраз нижче пахвинної зв’язки). Відсутність пульсу дозволяє наближено оцінити локалізацію найвищого рівня оклюзії, хоча при добре розвиненому колатеральному кровообігу існує можливість визначення пульсу дистальніше від місця оклюзії.
Діагностика Допоміжні дослідження 1. Кісточково-плечовий індекс (КПІ, син. індекс кісточка — плече): співвідношення систолічного тиску, що виміряний за допомогою датчика постійно-хвильового доплера на стопі, і систолічного тиску, що виміряний на плечі (якщо тиск на верхніх кінцівках відрізняється, то враховується вищий); у нормі 1,0–1,4 (граничні значення 0,9–1,0); 0,7 — нижчі значення вказують на можливу ішемію нижньої кінцівки. 2. Маршовий тест на біговій доріжці: у разі діагностичних сумнівів, особливо при граничних значеннях КПІ, а також з метою об’єктивізації відстані до появи кульгавості; КПІ вимірюється перед фізичним навантаженням і при максимальному навантаженні; якщо причиною болю, який змушує припинити тест, є ішемія, тоді тиск на рівні кісточок після фізичного навантаження повинен бути значно нижчим, ніж перед навантаженням (часто
Лікування 1. Тактику лікування визначають в індивідуальному порядку, в залежності від запущеності захворювання, загального стану і віку хворого, рівня його активності (у т. ч. професійної) і супутніх захворювань. 2. Лікування включає: 1) вторинну профілактику серцево-судинних захворювань — відмова від тютюнопаління, антитромбоцитарна терапія (ацетилсаліцилова кислота, у разі необхідності — заміна на клопідогрель), контроль артеріальної гіпертензії, компенсація цукрового діабету, застосування статинів; 2) лікування, що збільшує дистанцію ходьби при переміжній кульгавості — нефармакологічні, фармакологічні та інвазивні методи. Нефармакологічне лікування 1. Зміна способу життя, що необхідна для вторинної профілактики серцево-судинних захворювань; дуже важливою є відмова від тютюнопаління. 2. Регулярна тренувальна ходьба: збільшує дистанцію ходьби при переміжній кульгавості; інтенсивність маршу повинна бути адекватною до наявної симптоматики (не повинна викликати появи болю). Найефективнішим є контрольоване тренування 3 х/тиждень по 30–60 хв. У разі відсутності контролю можете рекомендувати хворому напр. прогулянки на дистанцію 3 км або 10 км їзди на велосипеді щодня. Позитивний ефект зникає після припинення тренувань, тому необхідно їх постійно виконувати.
Лікування Фармакологічне лікування 1. З метою профілактики серцево-судинних подій кожний хворий повинен тривало приймати антитромбоцитарний ЛЗ — ацетилсаліцилову кислоту 75–150 мг/добу, а у випадку протипоказань — клопідогрель 75 мг/добу ,а також статини, які додатково можуть збільшити дистанцію ходьби при переміжній кульгавості. 2. Ефективність ЛЗ для збільшення дистанції ходьби при переміжній кульгавості є обмеженою (найбільш корисний вплив мають цілостазол і нафтидрофурил) або дані щодо ефективності мало вірогідні (L-карнітин, пентоксифілін). 3. Захворювання артерій нижніх кінцівок не є протипоказанням до застосування β-блокаторів, особливо при супутній коронарній хворобі. 4. При ішемії нижніх кінцівок із загрозою втрати кінцівки фармакотерапію слід застосувати у хворих, які не пройшли відбору до інвазивної реваскуляризації або у котрих інвазивне лікування виявилось неефективним. Призначте анальгетики, опрацюйте рану, у разі інфікування — застосуйте лікування.
Лікування Інвазивне лікування 1. Показання: 1) ішемія, яка загрожує втратою кінцівки (ІІІ і IV стадія, за класифікацією Фонтейна); 2) ІІ стадія за класифікацією Фонтейна з короткою дистанцією ходьби при переміжній кульгавості (ІІб), а також, коли дистанція ходьби при переміжній кульгавості унеможливлює виконання професійних обов'язків або самообслуговування, а нехірургічне лікування виявилось неефективним. 2. Методи лікування: черезшкірні ендоваскулярні процедури (з імплантацією стенту або без), хірургічне лікування (імплантація обхідного шунта, рідше — ендартеректомія або хірургічна пластика артерії). 3. Після операції: після черезшкірної реваскуляризації рекомендується подвійна антитромбоцитарна терапія (АСК + клопідогрель) впродовж ≥1 міс., а в подальшому АСК (у разі необхідності — лише клопідогрель) тривало. Після хірургічного лікування перевагу надають тривалій антитромбоцитарній терапії (АСК чи, у разі необхідності, клопідогрелю), можна зважити призначення АВК (аценокумаролу або варфарину), однак це пов'язано з вищим ризиком кровотечі. Періодичний клінічний контроль.
Лікування Лікування радіоактивним йодом. Цей метод має свої покази і протипоказання, він не протиставляється медикаментозній терапії, а також хірургічному лікуванню. Лікування дифузного токсичного зобу цим методом грунтується на властивості паренхіми щитовидної залози інтенсивно накопичувати йод з крові, тому введений радіоактивний йод швидко концентрується в щитовидній залозі, включаючись в йодний обмін цього органу. Для лікування використовують J131 — радіоактивна речовина з періодом напіврозпаду 8,04 діб. Покази до радіойодтерапії: 1. Відсутність ефекту від медикаментозної терапії у хворих у віці старше 40 років за наявностіидифузного зобу II—III ступеня і збереженні йодпоглинаючої здатності щитовидної залози. 2. Ускладнені форми тиреотоксикозу, при яких неможливо підготувати хворих до операції за допомогою терапевтичних заходів — важка недостатність кровообігу, марантичні форми хвороби, токсичний гепатит. 3. Наявність супутніх захворювань — стан після перенесеного інфаркту міокарда з недостатністю кровообігу, гострі і хронічні гнійно-запальні захворювання, гострі психози, гіпертонічна хвороба з частими кризами. 4. Несправжні і істинні рецидиви тиреотоксикозу за наявності післяопераційних ускладнень (парез поворотного нерва, гіпопаратиреоз). Протипоказання до застосування радіойодтерапії: 1. Абсолютні: а) тиреотоксикоз у дітей, підлітків, вагітних жінок, годуючих матерів; б)наявність вузлових і змішаних форм зобу, токсичної аденоми, загрудинного і кільцевого зобу, щоздавлює трахею. 2. Відносні: а) тиреотоксикоз до 40 років, б) виражена лейкопенія, в) наявність IV—Vступеня дифузного зобу.
Схожі презентації
Категорії