Презентація на тему:
Медична біологія
Завантажити презентацію
Медична біологія
Завантажити презентаціюПрезентація по слайдам:
Кафедра медичної біології, мікробіології вірусології, імунології ВІРУС ІМУНОДЕФІЦИТУ ЛЮДИНИ (ВІЛ) Лектор ст. викладач А.Р. Малярчук
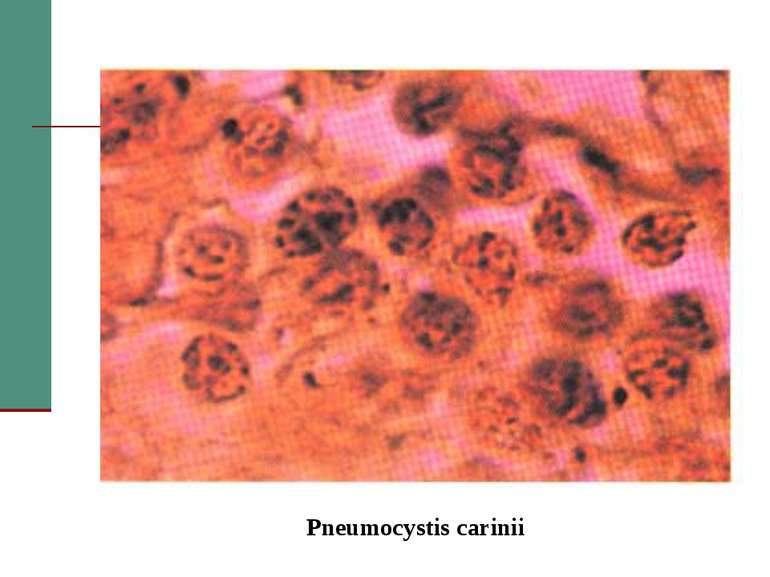
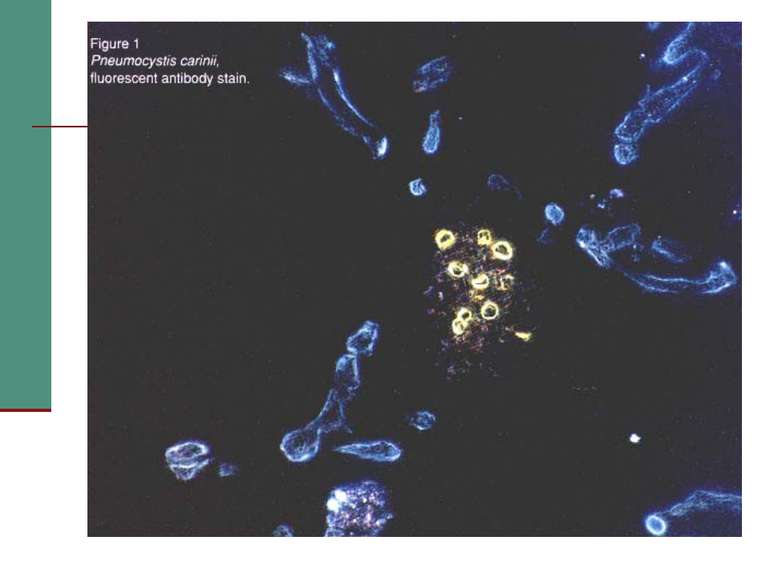
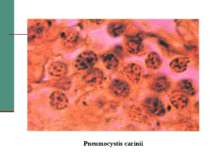
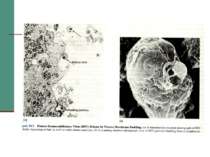
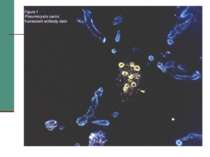
У середині 1981 р. Центр по контролю захворюваності США одержав повідомлення, що за 8 місяців в Лос-Анжелесі діагностовано 5 випадків пневмоцистоза - рідкісного типу пневмонії, яка викликається Pneumocystis carinii. До цього часу захворювання зустрічалось рідко, тому ліки для нього були експериментальними і призначались тільки ЦКЗ. За за період з 1967 по 1979 рік цей препарат призначався тільки двічі.
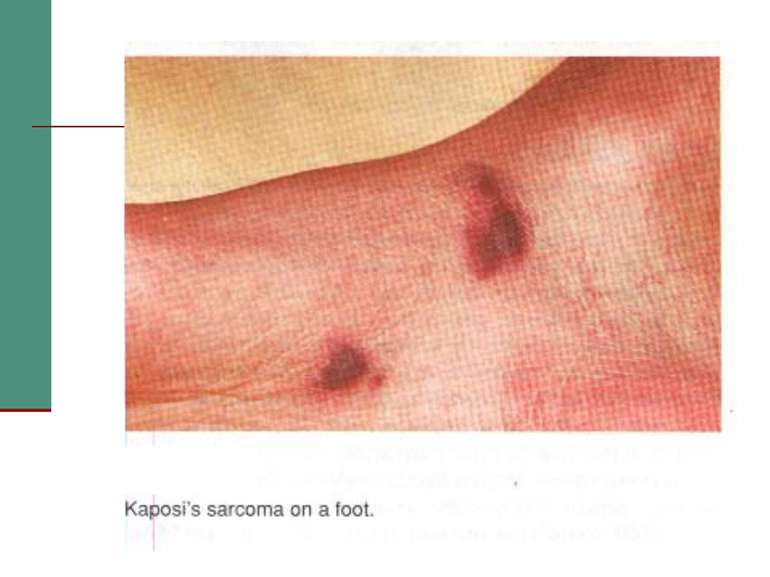
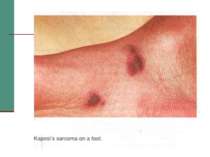
ЦКЗ одержав повідомлення про збільшення захворюваності одним видом раку - саркомою Капоші. До цього часу це захворювання рідко зустрічалось в США - і головним чином серед мужчин похилого віку, які приймали препарати, що пригнічують дію імунної системи. Однак зараз протягом 30 місяців було зареєстровано 26 випадків саркоми, і знову таки у молодих мужчин гомосексуалістів у Нью-Йорку. У деяких з них також була пневмонія (P. carinii) та інші тяжкі опортуністичні хвороби.
Пізніше клініцисти та епідеміологи помітили збільшення числа випадків у мужчин-гомосексуалістів двох явищ, які не можна було пояснити: хронічної лімфаденопатії досить рідкої недиференційованої неходжкінської лімфоми. В основі цих зрушень лежали тяжкі ураження імунної системи.
Цей клінічний комплекс було класифіковано як абсолютно новий синдром, який в 1982 році одержав назву СНІДу (AIDS). Було встановлено, що у хворих виснажується популяція певних лімфоцитів, зокрема СD4 клітини.
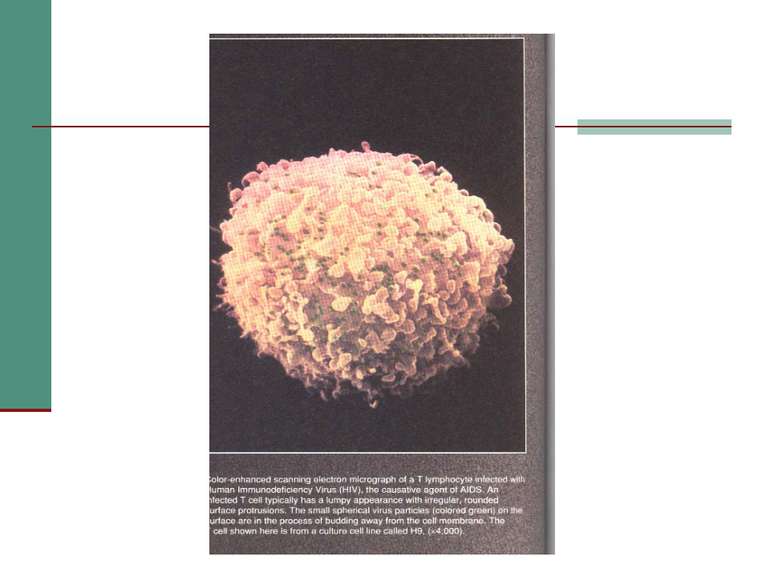
У 1983 р. Р. Галло виділив ретровірус людини з крові хворих на СНІД - Т лімфотропний вірус людини типу ІІІ (HTLV - ІІІ - human T-lymphоtropic virus type ІІI). Дещо раніше були описані подібні до нього віруси HTLV – І і ІІ. Вони уражають Т-лімфоцити і викликають досить агресивний рак (Т клітинний лейкоз), який ендемічний для Японії, Африки, країн Карибського басейну та інших регіонів. Тільки в Японії нараховується понад 1,5 млн носіїв цього вірусу. Він може передаватись від матері до дитини, а також при переливання крові, статевих контактах. Захворювання проявляється неврологічною симптоматикою, хронічною мієлопатією, дисфункцією сфінктерів. Захворювання подібно до розсіяного склерозу та бокового аміотрофічного склерозу.
У 1983 р. Люк Монтан’є після культивування збільшеного лімфовузла молодого гомосексуаліста через 15 днів в культуральній рідині знайшов фермент - транскриптазу. Отже, там був вірус. Він мав особливі властивості - викликав симпластоутворення, але по морфологіїі і серологічним ознакам відрізнявся від HTLV-I i HTLV-II. Потім: в великих кількостях накопичувався в культурах клітин В лімфоцитів, попередньо трансформованих вірусом Енштейн-Бар (герпес вірус), були серологічні перехрести з поверхневими білками HTLV I. Його позначали як LAV (lymphadenopathy associated virus), він розмножувався в Т4, але не в Т 8 клітинах . Вдалось ідентифікувати вірусний білок р25 (або р24).
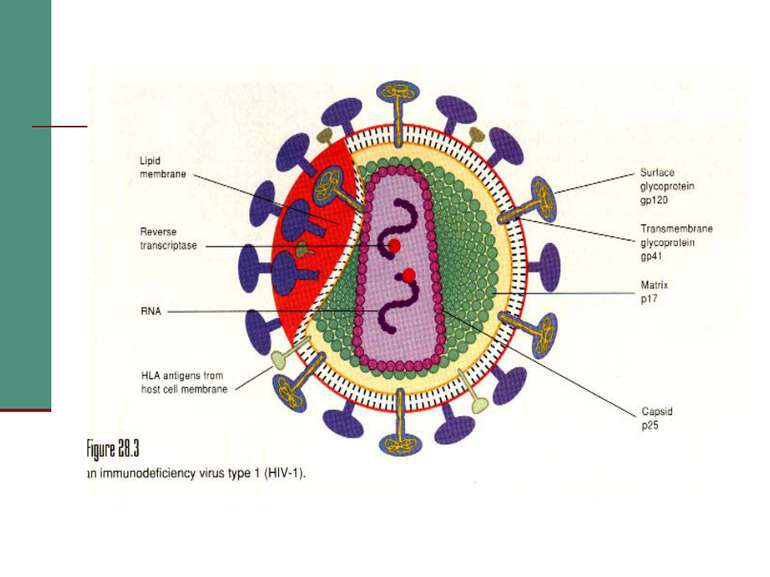
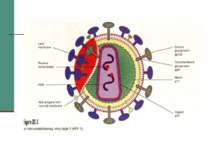
Збудники СНІДу належать до родини Retroviridae, підродини Lentiviridae, куди входять віруси вісни, меді (вісна - демієлінізуюча хронічна інфекція у вівців, меді - прогресуюча пневмонія у вівців).
Чутливість до дії різних факторів довкілля Вірус високочутливий до нагрівання (при 56 С протягом 30 хв його активність зменшується в 100 раз) і до широкозастосовуваних дезинфектантів навіть в концентраціях менших, ніж звичайно. Вірус інактивується ефіром, ацетоном, етанолом (20%), гіпохлоритом натрію (0,2%), бета-пропіолактоном 0,25 % (1:400), перекисом водню 0,3 %, глютаральдегідом (0,0125 %). Однак він відносно резистентний до УФО, іонізуючої радіації. Довше зберігає свої патогенні властивості при кімнатній температурі, ніж решта ретровірусів.
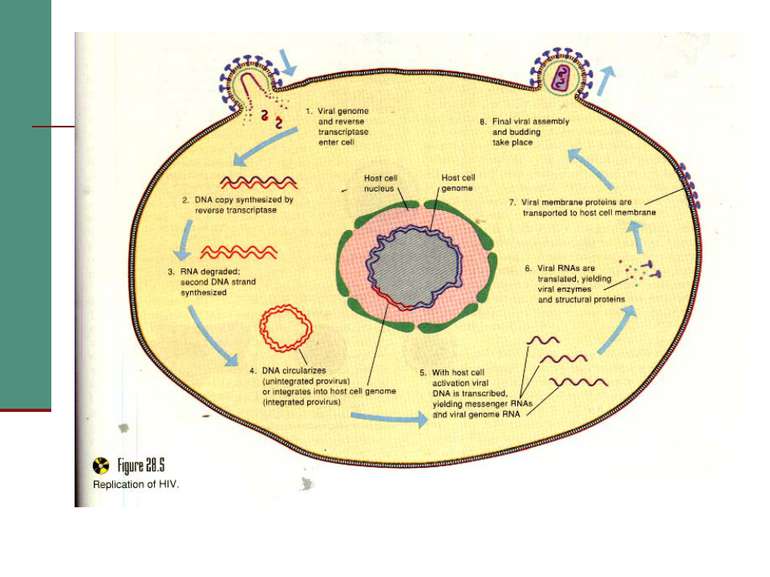
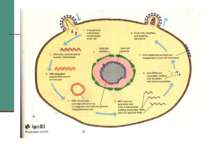
Молекулярна біологія ВІЧ Геном - двониткова РНК з коефіцентом седиментації 35 S. Геном містить 9213 нуклеотидів і має 9 генів. Основні гени: gag - кодує білки серцевини, pol - ферменти, env - білки оболонки. Ці гени є у всіх вірусів раку і лейкозу. Крім того, у віруса є ряд генів-регуляторів: tat -позитивний регулятор, rev (art, trs) - вибірковий регулятор, vif (sor, A, P, Q) - фактор інфекційності, vpr, vpn- функція їх невідома, nef (3’orf, B, E, F) - негативний регулятор.
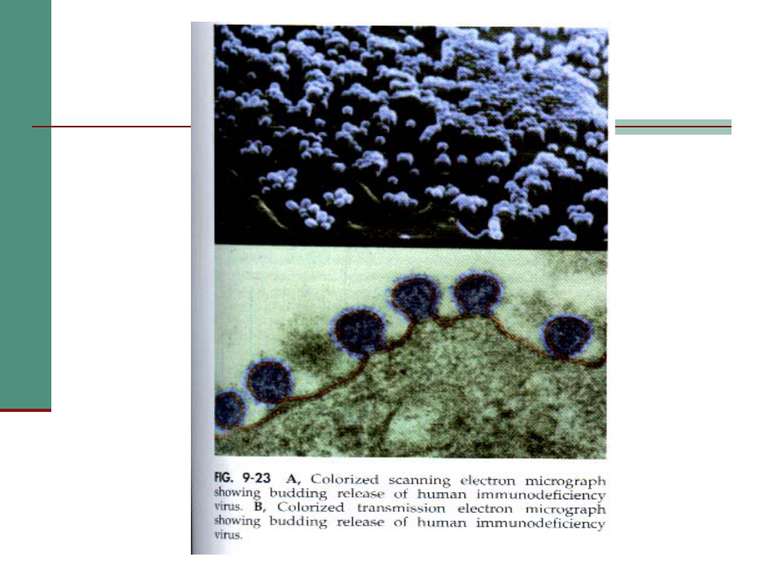
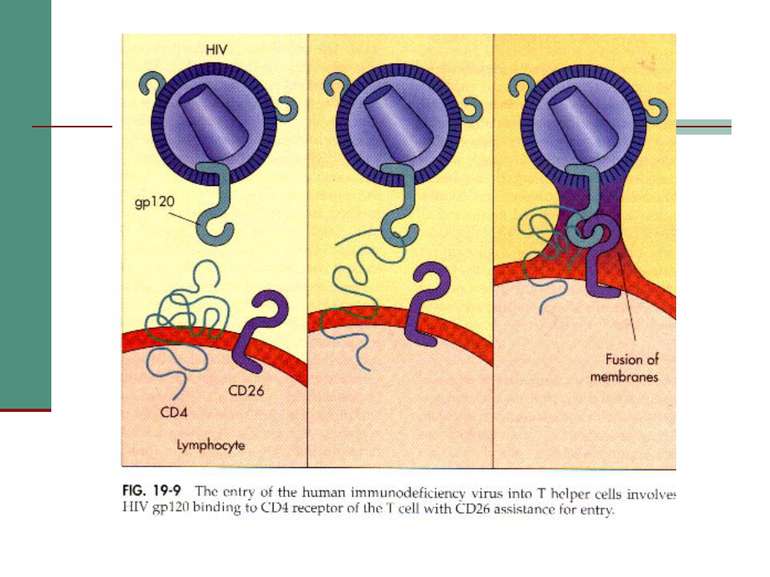
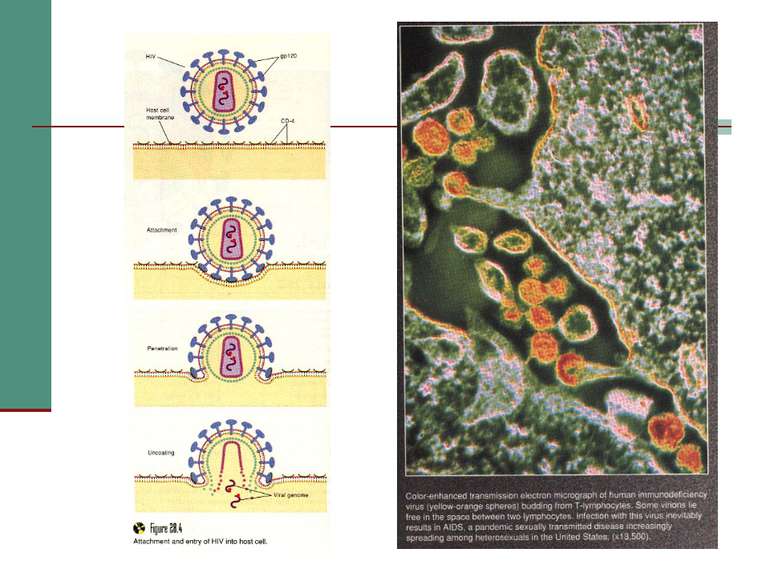
Взаємодія вірусів з клітиною Вірус проникає в клітину двома шляхами: за допомогою злиття мембран при звільненні gp41 (інтегрує в стінку лімфоциту) або ендоцитозом.
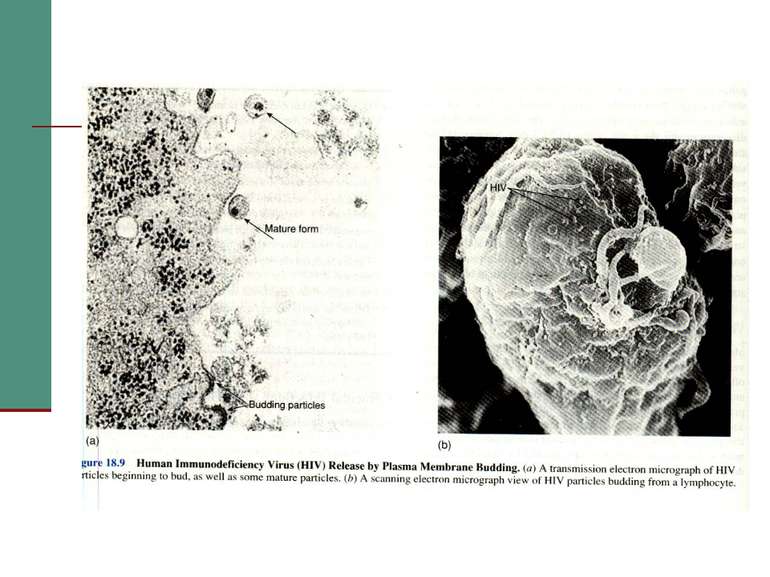
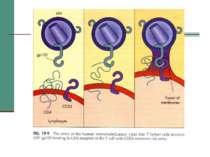
Загибель лімфоцитів може відбуватись за різними механізмами: А) HIV розриває клітину, виходячи з неї після реплікації; Б) На поверхні заражених клітин знаходиться gp120, а він взаємодіючи з незараженими клітинами, викликає злиття їх мембран і утворення функціонально скомпрометованого синцитію. В) Вірус викликає нормальну імунну відповідь, і цитотоксичні клітини (NK) або Т8-лейкоцити (Т-кілери) знищують заражені клітини, на поверхні яких є вірусні білки; Г) У крові циркулює вільний gp120, він здатний адсорбуватись на клітинах з рецепторами CD4, а імунна система знищує їх. Д) Клітини гинуть внаслідок дії імуноглобулінів, які з’єднуються з антигенами на поверхні клітини, приєднують комплемент і викликають лізис клітини.
ПАТОГЕНЕЗ Рецептор для вірусів - CD4 антиген: - T4 лімфоцити (хелпери/індуктори); - - 3 – 10 % B лімфоцитів; 10-20 % моноцитів і макрофагів; серед них альфеолярні макрофаги,клітини Лангенгарса шкіри; - гліальні клітини і макроглія ЦНС. Фолікулярні дендритні клітини мигдаликів можуть інфікуватись без участі CD4 рецепторів. Специфічна взаємодія забезпечується суперкапсидними глікопротеїнами gp120. Злиття мембран забезпечує трансмембранний gp41.
Провідна роль у відповіді і регуляції імунологічних функцій належить Т-лімфоцитам. Т-хелпери - регуляторні клітини, допомагають розвитку імунної відповіді; іх різновид -Т-індуктори сприяють активації та взаємодії Т-ефекторів (Т-кілерів) та Т-супресорів; Т-супресори (регуляторні клітини) - на певній стадії подавляють імунну відповідь; Т-кілери здатні до цитотоксичної дії (приймають участь в забезпеченні протипухлинного, противірусного, трансплантаційного імунітету, гіперчутливості сповільненого типу).
У хворих спостерігається 8-10-кратне зниження циркулюючих хелперів (в нормі в крові знаходиться до 800 клітин на 1 мкл). Співвідношення між Т-хелперами і Т-супресорами знижується до 0,2-0,5, в той час як у здорових людей воно сягає 1,9-2,4. Розвивається порушення всіх ланцюгів, де задіяні клітини Т4. Відбувається інгібування цитотоксичних Т-лімфоцитів, які нездатні виявляти активність відносно клітин-мішенів, що заражені вірусами. Порушується функція Т-супресорів, і, відповідно, зменшується їх регулюючий вплив на клітинний і гуморальний імунітет.
Характерною є неспецифічна поліклональна активація В-лімфоцитів. Вона веде до збільшення синтезу імуноглобулінів G, A, D і нормальних антитіл. Абсолютна кількість В-лімфоцитів при цьому не змінюється, що веде до виснаження їх пулу. Пояснюється це тривалою антигенною дією активізованої опортуністичної інфекції (мікрофлори, вірусів герпесу, ЦМВ, ВЕБ). Знижується продукція ІЛ-2, інтерферону та інших лімфокінів, що в свою чергу спричиняє зниження кількості макрофагів, моноцитів, а це веде до зниження секреції ІЛ-І. Таким чином, порушуються всі ланцюги імунної відповіді.
Періоди розвитку і клініка захворювання Клініка СНІДу - це айсберг, значна частина якого схована від уважного ока клініциста. Під час інкубаційного періоду у 50 % інфікованих розвивається мононуклеозоподібний синдром, який виникає через 2-4 тижні після зараження. Триває він 2-4 тижні, в цей час спостерігається субфибрильна температура, ангіна, фарингіт, збільшуються лімфовузли, розвивається гепатолієнальний синдром, з’являється головний біль, артралгія, міалгія, розвивається лімфопенія. Безсимптомне носійство може тривати роками.
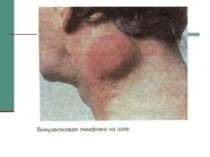
Іінкубаційний період змінюється синдромом генералізованої лімфаденопатії, який також може тривати роками. У цей час спостерігається збільшення лімфовузлів двох і більше груп, не рахуючи пахові (завушні, підщелепні, надключичні, кубітальні, підколінні, стегнові) тривалістю три і більше місяців, з’являється діарея (1 місяць), знижується маса тіла (понад 10% ). Проте спостерігаются тривалі ремісії.
Наступний період - снідасоційований комплекс. При ньому спостерігаються генералізована лімфаденопатія, втрата маси тіла, пітливість, гарячка, кашель, розлади шлунково-кишкового тракту, лейко-, лімфо-, тромбоцитопенія, ознаки порушення клітинного імунітету. З’являються опортуністичні інфекції. Часто розвиваються характерні порушення ЦНС, які проявляються у вигляді деменції. Однак і під час цього періоду деколи спостерігаються ремісії.
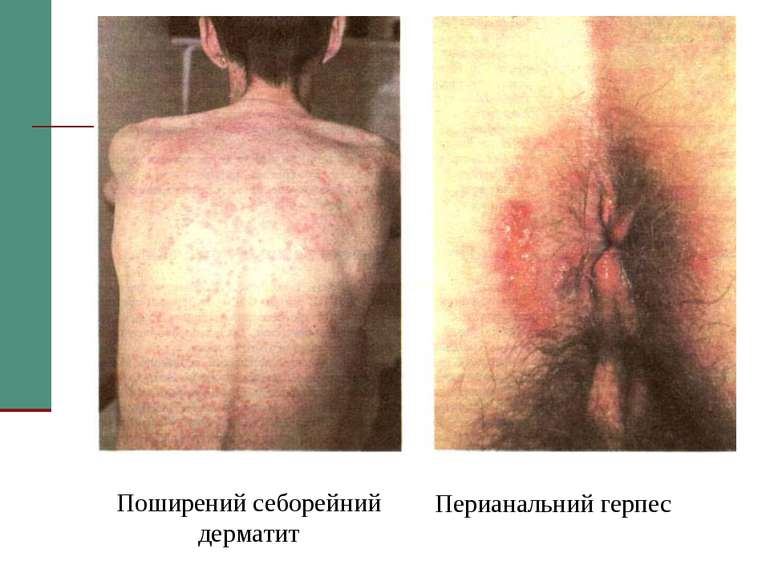
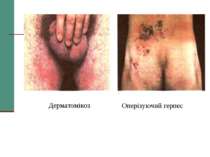
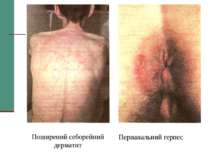
КЛАСИФІКАЦІЯ ВООЗ (ВІЛ/СНІД) Клінічна стадія І 1. Асимптоматична 2. Переметуюча генералізована лімфаденопатія Клінічна стадія II 3. Втрата ваги, < 10% від маси тіла 4. Мінімальні шкірно-слизові прояви (себорейний дерматит, грибкове ураження нігтів, повторні виразки порожнини рота, хейліт) Герпес Зостер протягом останніх 5 років Повторні інфекції верхніх дихальних шляхів (включаючи бактеріальні синусити)
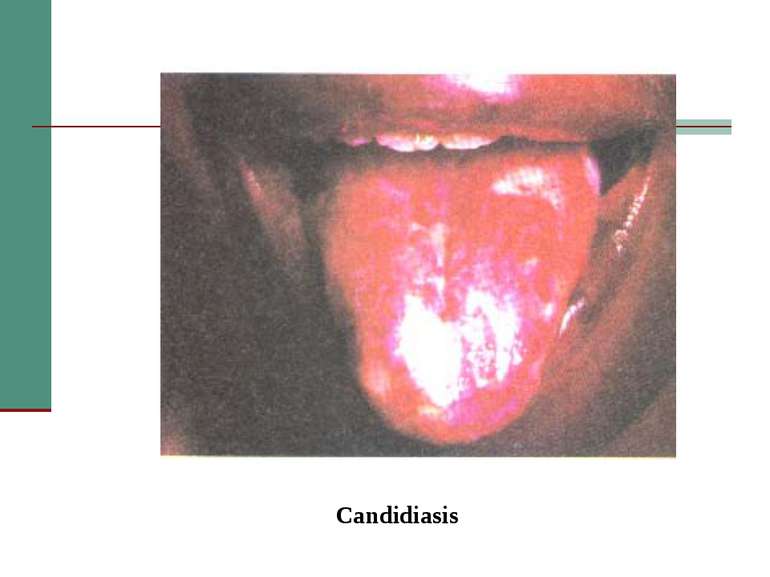
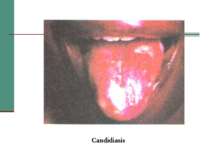
Клінічна стадія III 1. Втрата ваги, > 10% від маси тіла 2. Непояснена хронічна діарея, > 1 місяця 3. Непояснена тривала лихоманка (інтермітуюча чи постійна), > 1 місяця 4. Кандидоз порожнини рота 5. Волосата лейкоплакія 6. Туберкульоз легень протягом останнього року 7. Тяжкі бактеріальні інфекції (пневмонії, гнійні міозити)
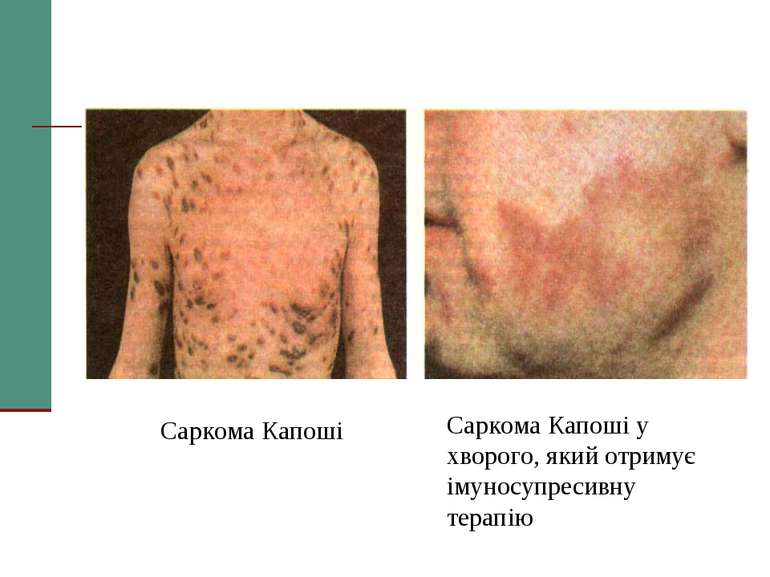
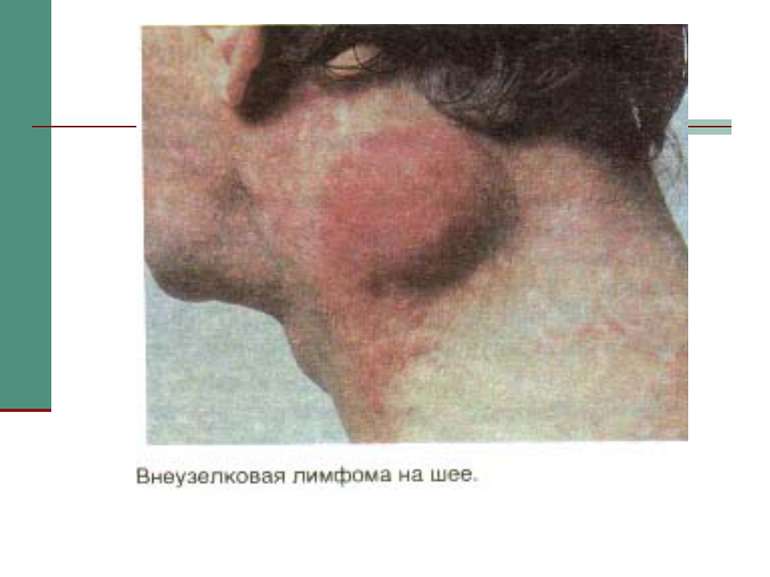
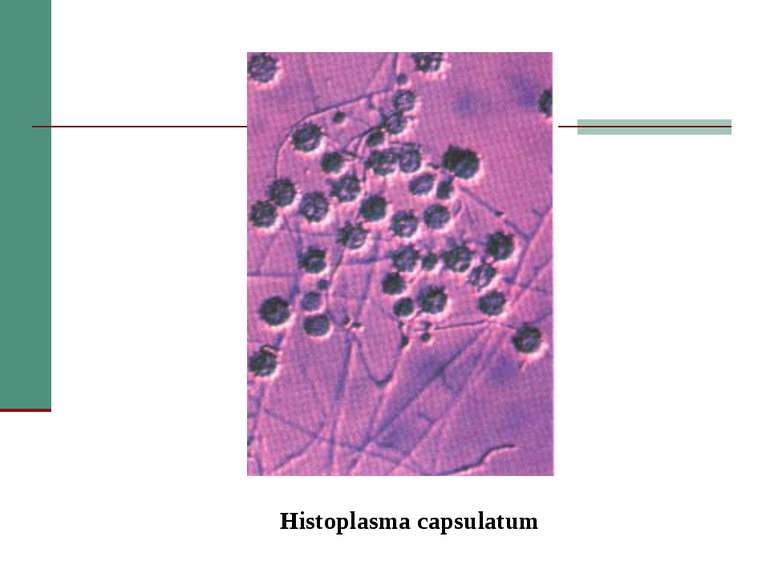
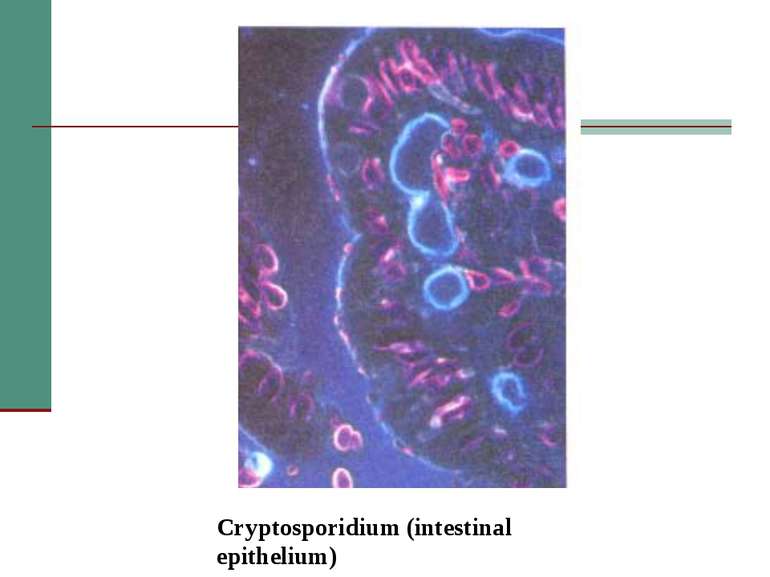
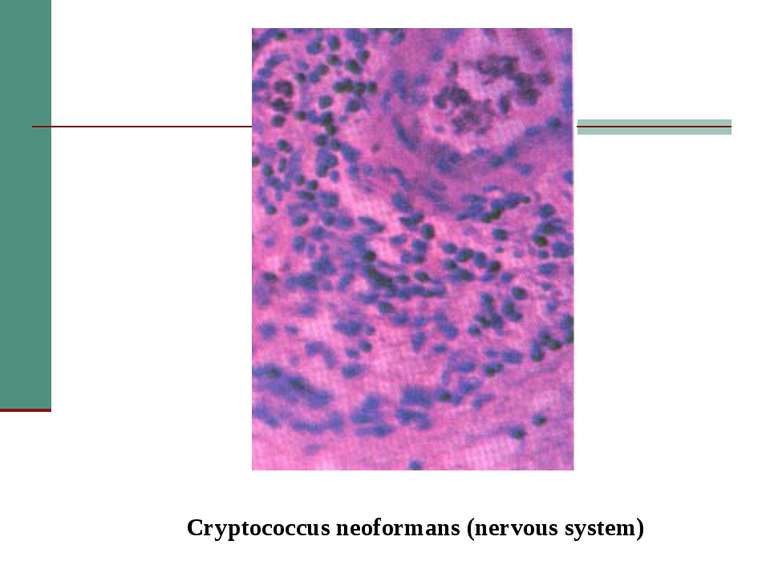
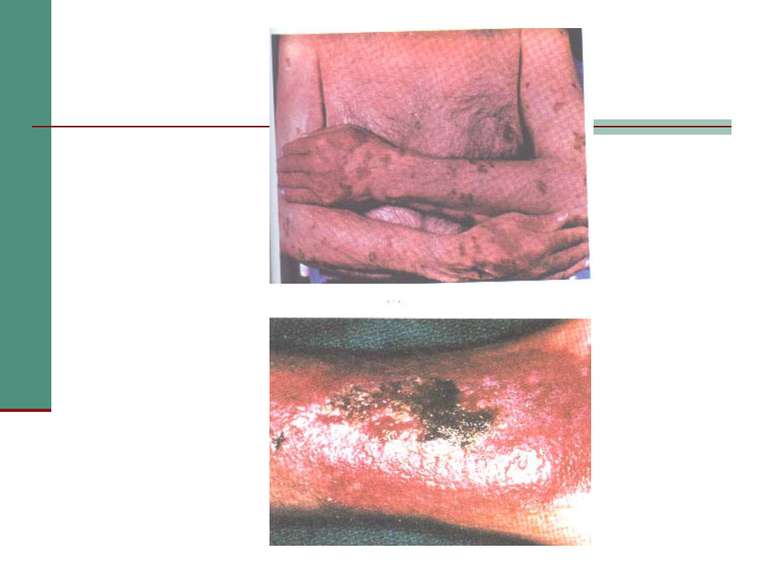
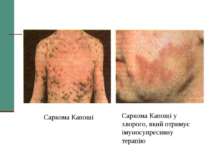
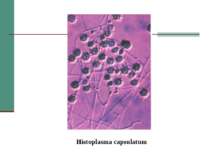
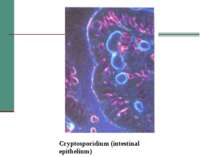
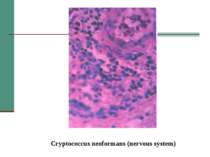
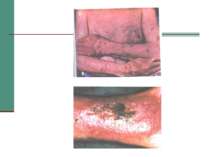
Клінічна стадія IV 1. Синдром виснаження, асоційований із ВІЛ (по визначенню CDC) 2. Пневмонія, викликана P. Carinii 3. Токсоплазмоз мозку 4. Криптоспоридіоз з діареєю > 1 місяця 5. Позалегеневий криптококкоз 6. CMV інфекція (за винятком враження печінки, селезінки або л/у) 7. HSV інфекція при враженні шкірно-слизових оболонок > 1 місяця або вісцеральна будь-якої тривалості 8. Прогресуюча мультифокальна лейкоенцефалопатія 9. Будь-який дисемінований ендемічний мікоз (гістоплазмоз, коккцидіомікоз) 10. Кандидоз стравоходу, трахеї, бронхів або легень 11. Атиповий мікобактеріоз розповсюджений 12. Сальмонельозна септицемія (крім спричиненої S. typhimurium) 13. Позалегеневий туберкульоз 14. Лімфома 15. Саркома Капоші 16. ВІЛ-асоційована енцефалопатія (по визначенню CDC)
Захворювання, які дозволяють запідозрити СНІД у людини. А. Злоякісні новоутворення - саркома Капоші; лімфома, яка локалізується в головному мозку. Б. Опортуністичні інфекції. І - протозойні та гельмінтні: - пневмонія (P. carinii); - токсоплазмоз (пневмонія); - криптоспоридіоз (кишкова форма); - стронгілоїдоз.
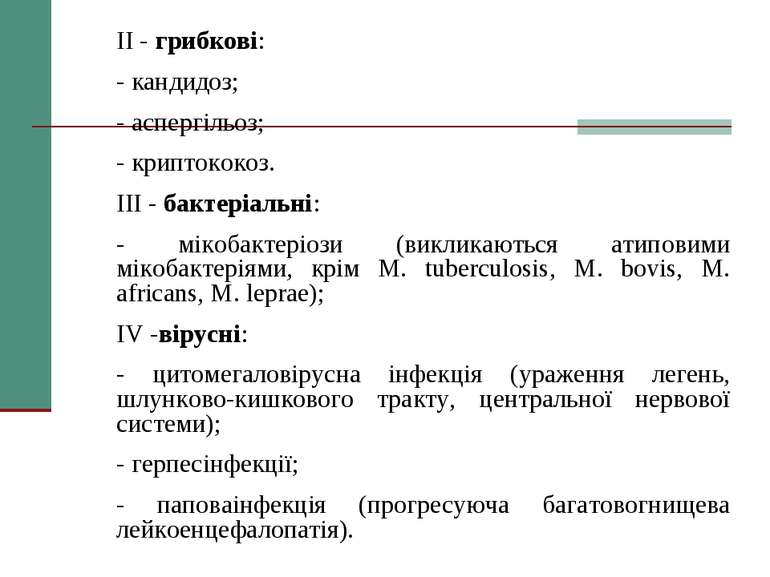
ІІ - грибкові: - кандидоз; - аспергільоз; - криптококоз. ІІІ - бактеріальні: - мікобактеріози (викликаються атиповими мікобактеріями, крім M. tuberculosis, M. bovis, M. africans, M. leprae); IV -вірусні: - цитомегаловірусна інфекція (ураження легень, шлунково-кишкового тракту, центральної нервової системи); - герпесінфекції; - паповаінфекція (прогресуюча багатовогнищева лейкоенцефалопатія).
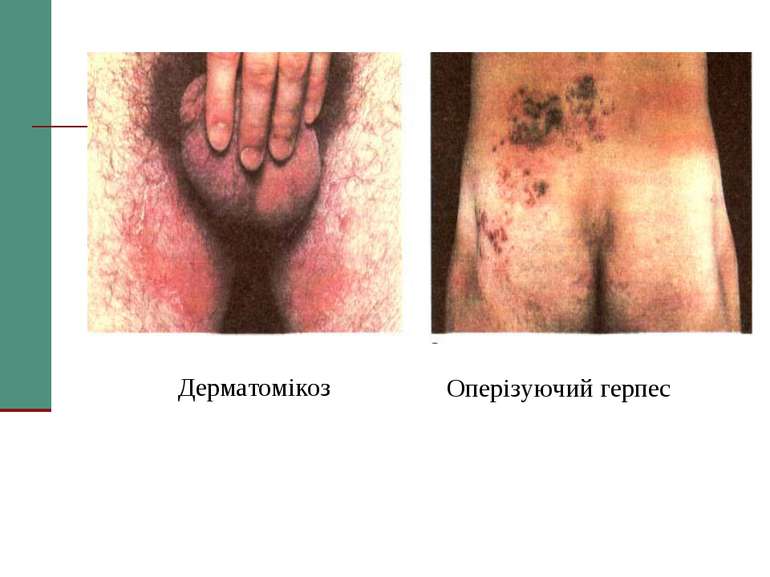
Сипмптоми, які дозволяють запідозрити СНІД у людини І. Серйозні: - зниження маси тіла на 10 %; - хронічна діарея понад 1 місяць; - гарячка тривалістю понад 1 місяць (постійна або інтермітуюча); 2. Незначні; - кашель понад 1 місяць; - генералізований багатовогнищевий дерматит; - рецидивуючий H. zoster; - кандидоз порожнини рота, глотки; - хронічний прогресуючий герпес, десимінований простий герпес; - генералізована лімфаденопатія.
У дітей такі симптоми: І. Серйозні: - зниження маси тіла на 10 %; - хронічна діарея понад 1 місяць; - гарячка тривалістю понад 1 місяць (постійна або інтермітуюча); 2. Незначні; - генералізована аденопатія; - кандидоз порожнини рота, глотки; - звичайні рецидивуючі інфекції (отити, фарингіти); - стійкий кашель; - генералізований дерматит; - підтвердження СНІДу у матері.
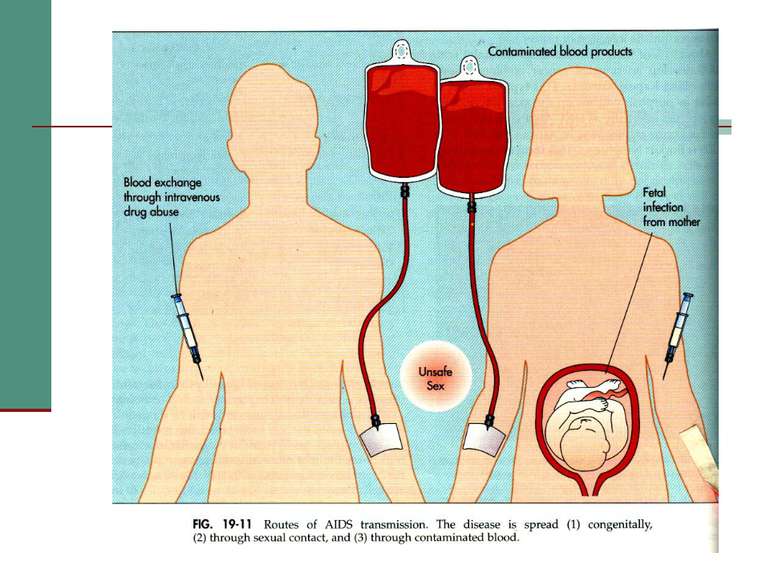
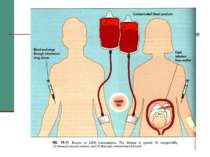
Епідеміологія СНІДу Єдиним джерелом інфекції є хвора людина або вірусоносій. Вірус може проникати в організм різними шляхами. До 1995 р. в Україні домінував статевий шлях передачі, з 1995 - парентеральний: - парентеральний - 68,5 %; - статевий - 21 %; - мати - дитина (вертикальний) - 6 %; - не встановлений - 4,5 %.
Групи високого ризику щодо ВІЛ інфікування 1. Гомосексуалісти та чоловіки бісексуали. 2. Наркомани, які використовують спільні голки. 3. Люди, яким багаторазово переливали кров або продукти крові в період між 1978 – 1985 роками. 4. Сексуально нерозбірливі чоловіки і жінки, особливо повії. 5. Люди, які перенесли гепатит B, сифіліс та інші хвороби, що передаються статевим шляхом.
У всьому світі склалась двоетапна система лабораторної діагностики ВІЛ-інфекції. На першому етапі проводять скринінг сироватки крові на антитіла до ВІЛ за допомогою різних тест-систем імуноферментного аналізу (ІФА). Кров донорів досліджують у лабораторіях з діагностики СНІДу, розгорнутих на базі станцій (відділень) переливання крові, а кров осіб, які належать до групи ризику, - у лабораторіях з діагностики СНІДу різних медичних закладів (диспансери. СЕС, протичумні станції, лікарні, поліклініки, діагностичні центри тощо). Крім того, дослідження сироватки крові в ІФА на антитіла до ВІЛ частково проводять у лабораторіях клінічної імунології, розгорнутих на базі інфекційних лікарень.
На другому етапі сироватки крові, позитивні в ІФА (два позитивні результати з двох або трьох досліджень), направляють у лабораторії спеціалізованих НДІ, діагностичні центри для дослідження за допомогою підтверджуючих тестів: імуноблоту (вестерн-блоту), тесту радіоімунної преципітації (РІП) і реакції непрямої імунофлуоресценції (РНІФ). Одержання позитивного результату під час дослідження методом імуноблоту або РІП, тобто виявлення антитіл до певних структурних білків ВІЛ, дає змогу зробити позитивний висновок про янаявність ВІЛ-інфекції, хоча можливі випадки несправжньопозитивних реакцій. Аналогічний висновок можна зробити також у разі одержання позитивних результатів дослідження сироваток крові на антитіла до ВІЛ у РНІФ, використовуючи культури Т-лімфоцитів, інфікованих ВІЛ, тобто ті, що містять вірусний антиген.
Крім зазначеної поетапної схеми лабораторної діагностики ВІЛ-інфекції на підставі виявленння противірусних антитіл застосовують також альтернативні методи вірусологічної діагностики: · виявлення антигену ВІЛ у сироватці крові за допомогою ІФА та інших тестів; · виділення ВІЛ у культурах лімфоцитів із подальшою індикацією вірусу за ЦПД (утворення синцитіїв), ревертазною активністю та детекцією вірусного антигену (або провірусу в молекулярній гібридизації in situ); · визначення провірусу в лімфоцитах периферичної крові у тесті молекулярної гібридизації.
Лікування СНІДу - надзвичайно важлива проблема, яка, на жаль, далека від остаточного розв’язання. У залежності від особливостей репродукції вірусів можна передбачити різні способи втручання в його життєвий цикл. Для блокування його зв’язування з клітиною метою можна використати: а) декстрансульфат; б) антитіла до gp 120, які блокують рецептори CD4; в) розчинний CD4; г) антиідіотипічні імуноглобуліни проти CD4,які будуть з’єднуватись з gp120. д) химерні молекули імуноглобулінів, у яких варіабельні частини представлено ділянками CD4 .
Порушення вивільнення вірусної РНК з білкової оболонки забезпечують антитіла проти gp41, який забезпечує злиття мембрани вірусу з клітиною. Основний шлях, що дозволяє загальмувати цикл репродукції вірусів - блокада феременту зворотної транскриптази. Для цього використовуються препарати дидезоксицитидин, дидозоксиаденозин, фосфонофор-міат азидотимідин та інші дидезоксинуклеотиди. Препаратом вибору в лікуванні СНІДу є азидотимідин (ретровір) аналог тиміну. Він відрізняється від тиміну наявністю групи - ОН замість - N3 в положенні 3’. При синтезі нуклеїнової кислоти він заміщує тимін і в зв’язку з відсутністю гідроксильних груп неможливе приєднання інших нуклеотидів. Отже, блокується синтез ДНК.
V. Використання імплантованих генів. Приклад: 1. У клітини кісткового мозку від хворого на СНІД інтегрується лабораторно зконструйований ген, який перешкоджає активації провіруса. Клітини вводять в організм хворого, де вони розмножуються, забезпечуючи популяцію клітин, які не можуть продукувати інфекційний ВІЛ. Ця ідея відпрацьована на попередженні експериментальної інфекції, що викликаєть вірусом простого герпесу у мишей. VI. Підвищити чутливість вірусу до ультрафіолетового опромінення. Приклад: 1. Хворий на СНІД отримує препарати, які підвищують чутливість уражених ВІЛ клітин до дії УФО. Мононуклеарні клітини видаляються з організму, опромінюються і вводяться назад в організм хворого. Інфіковані опромінені клітини руйнуються в організмі.
VII. Використання імуностумуляторів. Приклади: 1. Інтерферон, синтезований in vitro, який вводиться в організм хворого в малих дозах, блокує вивільнення вірусів з інфікованих клітин. Це істотно підсилює ефект zidovudine. α-інтерферон також ефективний проти багатьох випадків саркоми Kaпоші. 2. Ditiocarb, який хімічний подібний до одного із сільськогосполарських фунгіцидних препаратів, збільшує опір резистентність до вторинних інфекцій. Воно може також призначатись разом із зідовудином.
АНТИРЕТРОВІРУСНІ ПРЕПАРАТИ Антиретровірусні препарати застосовують для терапії і профілактики ВІЛ-інфекції/ СНІДу. Існує 3 класи АРВП: 1) нуклеозидні інгібітори зворотної транскриптази ВІЛ (Nucleoside Analog Reverse Transcriptase Inhibitors —NARTIs). 2) ненуклеозидні інгібітори зворотної транскриптази ВІЛ (Non-Nucleoside Reverse Transcriptase Inhibitors — NNTRIs); інгібітори протеази ВІЛ. Загальна інформація для пацієнтів, що приймають АРВП. Призначений препарат не виліковує від СНІДу і не запобігає зараженню ВІЛ, проте сприяє зменшенню розмноження вірусу і захищає імунну систему від ушкодження. Це призводить до більш повільного розвитку проявів, характерних для СНІДу і ВІЛ-інфекції. Необхідно дотриму вати режиму лікування, не пропускати дозу і приймати її через рівні проміжки часу, вчасно звертатися до лікаря для проведення аналізів крові. У випадку пропуску дози прийняти її якомога швидше; не приймати, якщо майже наступив час прийому наступної дози; не подвоювати дозу. Повідомляти лікаря про всі нові симптоми. Обов'язково консультуватись з лікарем при необхідності застосування нових ЛЗ.
НУКЛЕОЗИДНІ ІНГІБІТОРИ ЗВОРОТНОЇ ТРАНСКРІПТАЗИ ВІЛ До даного класу АРВП належать: аналоги тимідину — зидовудин, фосфазид, ставудин; аналог аденіну — диданозин; аналоги цитидину— залцитабін, ламівудин; аналог гуаніну — абакавір. Механізм дії. В основі структури всіх нуклеозидних інгібіторів зворотної транскрип тази ВІЛ (НІЗТ) лежить один з аналогів природного нуклеозиду (тимідин, аденін, цитидин або гуанін), що обумовлює загальну властивість метаболітів кожного з препаратів блокувати зворотну транскриптазу (ЗТ) ВІЛ і вибірково інгібувати реплікацію провірусної ДНК. Під дією відповідних ферментів препарати метаболізуються з утворенням трифосфатів, які й виявляють фармакологічну активність. Здатність препаратів цієї групи інгібувати ЗТ ВІЛ у сотні разів вища, ніж здатність пригнічувати ДНК-полімеразу людини. НІЗТ активні в інфікованих ВІЛ Т-клітинах і макрофагах, інгібують важливу стадію життєвого циклу вірусу, що проходить за участю ЗТ ВІЛ — зворотну транскрипцію геному.
Вакцини проти СНІДу Тип вакцин Тип імуногену Імуногени, які перевірено на людях Вбитий вірус Цільні або зруйновані інактивовані вірусні частки ВІЛ без генетичного матеріалу Цільний інактивований ВІЛ у заражених людей Фрагменти ВІЛ з ад’ювантом Оболонка ВІЛ, фрагменти білків оболнки або інших антигенів, синтезованих штучно або клітинами, одержаними методами генної інженерії gp 160, gp 120, p 17 Ген ВІЛ у вірусному векторі Ген білку оболонки ВІЛ у вірусі вісповакцини або аденовірусі або клітини, які заражено рекомбінантним вірусом ВІЛ/вісповакцина Рекомбінантний вірус ВІЛ/вісповакцина і заражені ним клітини Антиідіотипова вакцина Антитіла проти CD4 Антитіла проти CD4
Деякі шляхи зменшення ризику зараження на СНІД 1. Утримання від сексуального стосунків – ефективний, але не широко використовуваний засіб. 2. Залишайтеся з одним вірним сексуальним партнером. Використовуйте свою енергію в близьких стосунках з однією персоною, замість багаторазових поверхневих взаємин. 3. Використовуйте латексні презервативи із спермицидною активністю. Не використовуйте інших видів презервативів. Презервативи істотно зменшують, але не виключають ризик зараження ВІЛ. 4. Не займайтесь анальним сексом. Він особливо ризикований.
5. Уникайте травм статевих органів і прямої кишки. Маленькі розриви шкіри і слизових оболонок сприяють передачі ВІЛ. 6. Уникайте голок та інших об'єктів, забруднених кров’ю когось-іншого. 7. Відстрочите вагітність на невизначений термін, якщо ви жінка, заражена ВІЛ. Якщо ви не впевнені, обов’язково здайте кров для виключення інфікування ВІЛ перед вагітністю. Біля 30% малюків, народжених до заражених ВІЛ матерів, помре СНІДу. 8. Не майте статевих контактів з особою, яку ви погано знаєте. 9. Не майте статевого контакту з особою, яка знаходиться в групі ризику. 10. Не майте статевих контактів з особами, у яких є виразки ураження від вірусу простого герпесу або з інших причин. Вони сприяють передачі ВІЛ.
Схожі презентації
Категорії