Презентація на тему:
Гігієна лікувально-профілактичних закладів, їх планування та устаткування.
Завантажити презентацію
Гігієна лікувально-профілактичних закладів, їх планування та устаткування.
Завантажити презентаціюПрезентація по слайдам:
Гігієна лікувально-профілактичних закладів, їх планування та устаткування. Сучасні проблеми лікарняного будівництва.Гігієнічні заходи оптимізації умов перебування хворих у лікувальних установах. Профілактика внутрішньолікарняних інфекцій. Гігієна праці лікарів різних спеціальностей. ЛЕКЦІЯ НА ТЕМУ: Лектор: професор Кондратюк Володимир Андрійович
Процес створення оптимальних гігієнічних умов у лікувально-профілактичних закладах в значній степені також визначається особливостями планування й забудови земельної ділянки, упорядкуванням та внутрішнім плануванням будинків, їх санітарно-технічним благоустроєм, а також санітарним станом під час експлуатації.
Гігієнічні вимоги: -надають можливість створити найкращі умови зовнішнього середовища для хворих; -сприяють запровадженню лікувально-охоронного режиму; - запобігають виникненню внутрішньолікарняних інфекцій; полегшують лікувальну роботу медичному персоналу; сприяють якнайшвидшому видужанню хворих та забезпеченню оптимальних умов для діяльності медичних працівників.
Успіх стаціонарного лікування хворих залежить від багатьох чинників. Для успішного лікування та швидкого видужання хворих необхідні сприятливі умови перебування: світло, тепло, достатній простір, добре інсольована і вентильована палата, зручне ліжко, спокійні умови оточення, здоровий відпочинок, раціональне і дієтичне харчування, добре санітарно-гігієнічне обслуговування, достатнє озеленення території для прогулянок на свіжому повітрі, повний соматичний і психічний комфорт.
Децентралізована, або павільйонна, система забудови: Лікарняний заклад складається з ряду окремих, порівняно невеликих, малоповерхових корпусів (павільйонів), в яких розміщуються різні за профілем лікувальні відділення.
її перевага є добра ізоляція відділень лікарні між собою, що, у свою чергу, полегшує запровадження лікувально-охоронного режиму і запобігає виникненню внутрішньолікарняних інфекцій.
Централізована система забудови характеризується тим, що лікувальний заклад міститься в одному багатоповерховому будинку, при цьому здешевлюється будівництво і полегшується експлуатація санітарно-технічних служб, скорочуються шляхи пересування хворих і медичного персоналу від окремих відділень до діагностичних і фізіотерапевтичних кабінетів.
Але і є ряд недоліків - шум від різного виду транспорту (ліфти, каталки тощо), великий контакт між хворими, менше користуються лікарняним садом тощо.
Змішана система забудови лікувально-профілактичних закладів передбачає об'єднання в одному головному корпусі лікарні загальносоматичних відділень, лікувально-діагностичних кабінетів, лабораторій, централізованого приймального покою тощо. Разом із тим, в окремих будинках розміщуються поліклініка, інфекційне та пологове відділення, секційна і господарські служби. Ця система поєднує позитивні властивості децентралізованої та централізованої систем.
Централізовано-блочна система Зараз частіше застосовують централізовано-блочну систему, при якій лікарня складається з декількох корпусів (терапевтичного, хірургічного тощо), зблокованих в одне ціле. У цьому випадку краще використовуються позитивні сторони централізованої системи будівництва.
За допомогою підземних, наземних або поверхових переходів на каталках перевозять хворих, пересувну лікувально-діагностичну апаратуру і різноманітні вантажі, що дозволяє більш ефективно затосовувати можливості лікувального закладу.
Земельна ділянка повинна знаходитися з навітряного боку і на значній відстані від джерел шуму та об'єктів забруднення повітря. Необхідно, щоб рівень шуму на її території в денний час не перевищував 45 дБ, у нічний - 35 дБ. Площа земельної ділянки для лікарень загального типу, залежно від загальної кількості ліжок, повинна складати від 80 до 300 м2, для дитячих лікарень - від 135 до 250 м2 з розрахунку на 1 ліжко. Для лікарень, що розташовані у приміській зоні, площа земельної ділянки збільшується, порівняно з вказаними, на 15-20%.
На земельній ділянці виділяють ряд функціональних зон: зону лікувальних корпусів для неінфекційних хворих, зону інфекційного відділення зону пологового відділення, зону поліклініки, зону радіологічного та патологоанатомічного корпусів, садово-паркову та господарську зони. Ділянка повинна мати окремі в'їзди до лікувальних корпусів, і господарської зони та патологоанатомічного відділення.
2. стаціонар із терапевтичним і хірургічним, акушерсько-гінекологічним, дитячим, інфекційним, анестезіологічно-реанімаційним, радіологічним відділенням, відділенням переливання крові з банком крові та кровозамінників, тощо;
3) поліклініка; Будинок поліклініки розташовують ізольовано на відстані 30—50 м від лікувальних корпусів. Необхідно, щоб вхід у поліклініку був окремим.
4) лікувально-діагностичні підрозділи з відділеннями функціональної діагностики, рентгенодіагностики, фізіотерапевтичним, реабілітації та лікувальної фізкультури;
5) патологоанатомічне відділення з моргом; 6) допоміжні служби - харчоблок, пральня з дезкамерою, центральний стерилізаційний відділ, майстерні з ремонту медичної техніки й апаратури, гараж, овочесховище тощо;
Площа забудови лікарні повинна становити 12-15 %, зона зелених насаджень - не менше 60 % (з розрахунку 25 м2 на одне ліжко), решта території - пішоходні й проїжджі дороги. Ширина захисної зеленої смуги за периметром ділянки - 15-30 м.
При розташуванні будівель на ділянці необхідно дотримуватися наступних розривів між ними: між стінами корпусів з вікнами з палат – 2,5 висоти протилежного будинку, але не менше 25 м; між корпусами з палатами і паталогоанатомічним корпусом, будинком швидкої медичної допомоги, харчоблоком – не менше 30 м, між радіологічним корпусом та іншими – не менше 25 м.
Смуги зелених насаджень повинні бути розташовані між функціональними зонами лікарень і складати 15 м. Санітарний розрив між лікувальними корпусами та харчоблоком, патологоанатомічним корпусом і захисною смугою зелених насаджень - не менше ніж 30 м. Патологоанатомічний відділ з моргом розміщують в ізольованому місці, якого не видно з вікон лікарні.
Перед головним входом в лікарню необхідно передбачити благоустроєні площадки для відвідувачів з розрахунку 0,2 м2 на 1 ліжко, але не менше 50 м2, а також для автотранспорту співробітників і відвідувачів – не ближче 100 м від палатних корпусів Із підвітряного боку і нижче за рельєфом місцевості, на відстані 30-40 м від лікарняних будинків, розташовують господарське подвір'я з центральною котельнею, пральнею, дезінфекційною камерою, гаражами, складськими приміщеннями, овочесховищем. Господарське подвір'я ізолюють від інших зон смугою зелених насаджень завширшки 8—10 м.
Поліклініка складається з вестибюлю-роздягальні, почекальні та лікарських кабінетів. Для чекання використовуються коридори завширшки не менше 3,2 м, що добре освітлюються та провітрюються. Мінімальні розміри лікарського кабінету становлять 12 м2, а спеціалізованих кабінетах – 15-18 м2. Вікна не повинні виходити на шумну вулицю та північні румби.
У сучасних багатопрофільних лікарнях кількість хірургічних ліжок становить від 25 до 45 % ліжкового фонду лікарні. Хірургічне відділення складається з палат і операційного блоку (комплексу). Хірургічне відділення.
Головною особливістю цього відділення є наявність операційного блоку. Кількість столів повинна бути з розрахунку один стіл на 25-30 ліжок. Операційний блок, як правило, складається із стерилізаційної (6-12 м2), передопераційної (10-20 м2), операційної (25-35 м2) з наркозним (20-30 м2), гіпсовим (20 м2), інструментальним (10 м2) та іншими підсобними приміщеннями
Для хірургічного комплексу відводять окреме крило наземного або підземного поверху чи розміщують його у спеціальній прибудові, що з'єднана безпосередньо зі стаціонаром або за допомогою закритого переходу. Цей варіант найбільш оптимальний, тому що забезпечує повну ізоляцію від стаціонару. Операційний комплекс повинен мати вигідні зв'язки з хірургічними відділеннями, анестезіологічно-реанімаційним, рентгенодіагностики і стерилізації.
Приміщення операційного блоку групується у три зони: стерильну, особливо чисту та чисту. До першої зони ставлять найвищі вимоги асептики. Це операційні, стерилізаційні інструментарію. До другої зони належать приміщення, що безпосередньо пов'язані з операційною: передопераційна, наркозні. До третьої - приміщення для зберігання крові та переносної апаратури, протокольні, для хірурга і медичних сестер, лабораторія термінових аналізів, чиста зона санітарного пропускника. Площа операційної повинна становити не менше ніж 45 - 50 м2 , висота - не менше ніж 3,5 м.
Стіни операційної повинні бути гладенькими, легко митися і піддаватися зрошенню дезінфікуючими розчинами. Усі види проводки та нагрівальні прилади вмонтовуються у стіни. Стіни і стелю рекомендується фарбувати світлою матовою олійно-восковою фарбою, що усуває світлові відблиски і не втомлює очі хірурга. Підлогу вкладають плиткою з невеликим нахилом до трапа. В операційній бажано мати двоє дверей: одні - для ввезення хворого на операцію, а другі, у бічній стіні,- для вивезення прооперованого. Вікна операційної орієнтують на північні румби. Світловий коефіцієнт повинен становити 1:3 -1:4. Двері операційної потрібно щільно зачиняти.
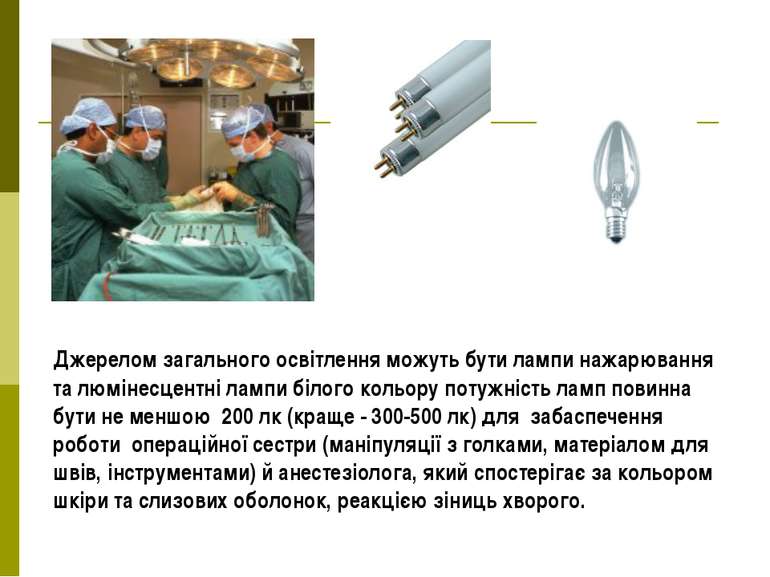
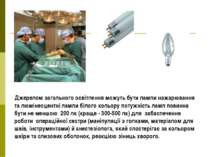
Джерелом загального освітлення можуть бути лампи нажарювання та люмінесцентні лампи білого кольору потужність ламп повинна бути не меншою 200 лк (краще - 300-500 лк) для забаспечення роботи операційної сестри (маніпуляції з голками, матеріалом для швів, інструментами) й анестезіолога, який спостерігає за кольором шкіри та слизових оболонок, реакцією зіниць хворого.
Потрібно, щоб мікроклімат відповідав вимогам комфорту. Температура повітря влітку в операційній повинна бути +20-22 °С (взимку -19 -20 °С) при вологості 50-55 %, швидкість руху повітря не повинна перевищувати 0,1 м/с. Опалення операційної краще влаштовувати водяне радіаційне з розташуванням панелей на стелі або підлозі. Усе устаткування, що надходить в операційну, потрібно попередньо продезінфікувати, а інструменти і матеріали для перев'язок - простерилізувати. Дуже перспективними є метод газової дезінфекції, наприклад оксидом етилену, однак він триває декілька годин. Після операції приміщення старанно прибирають, ретельно провітрюють, підлогу та панелі миють дезінфекційним розчином і гарячою водою.
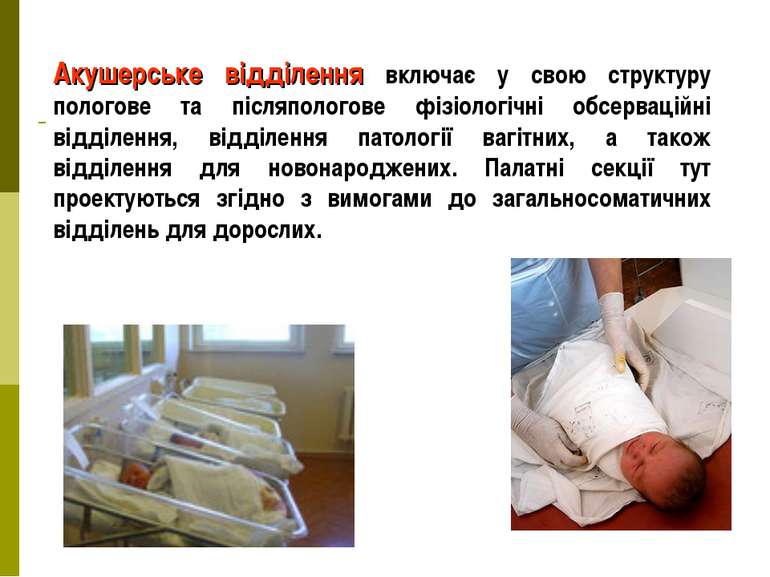
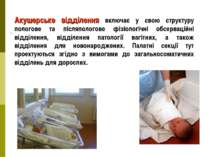
Акушерське відділення включає у свою структуру пологове та післяпологове фізіологічні обсерваційні відділення, відділення патології вагітних, а також відділення для новонароджених. Палатні секції тут проектуються згідно з вимогами до загальносоматичних відділень для дорослих.
Інфекційне відділення розміщують в окремому будинку. Воно повинно мати два входи: один - для хворих, другий - для персоналу, доставки їжі та чистих речей. Для індивідуальної госпіталізації хворих застосовують одноліжкові палати зі шлюзом, напівбокси і бокси. Напівбокс складається з палати, шлюзу та санітарного вузла. Суттєвим недоліком напівбоксу є те, що хворі потрапляють у нього через палатний коридор. При цьому можливе обсіменіння повітря коридора патогенною мікрофлорою, яка може проникати в інші палати.
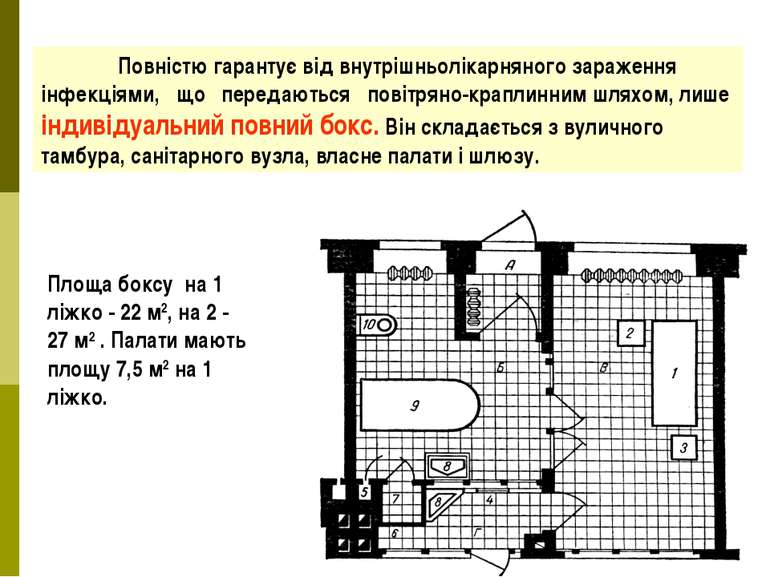
Повністю гарантує від внутрішньолікарняного зараження інфекціями, що передаються повітряно-краплинним шляхом, лише індивідуальний повний бокс. Він складається з вуличного тамбура, санітарного вузла, власне палати і шлюзу. Площа боксу на 1 ліжко - 22 м2, на 2 - 27 м2 . Палати мають площу 7,5 м2 на 1 ліжко.
У дитячому відділенні палатні секції для дітей до одного року розраховані на 24 ліжка, а для дітей віком понад один рік - на 30 ліжок. Вони складаються з одно - (9 м2 на 1 ліжко), дво- (7 м2 на 1 ліжко) та чотириліжкових палат (4 м2 на 1 ліжко), поста чергової медичної сестри, їдальні, приміщення для матерів, ігрової кімнати, приміщення для денного перебування дітей, умивальні, убиральні та процедурної.
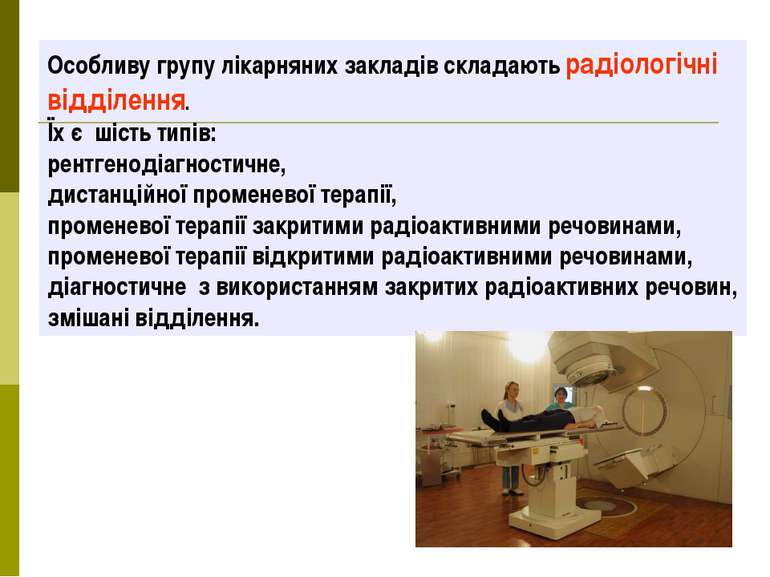
Особливу групу лікарняних закладів складають радіологічні відділення. Їх є шість типів: рентгенодіагностичне, дистанційної променевої терапії, променевої терапії закритими радіоактивними речовинами, променевої терапії відкритими радіоактивними речовинами, діагностичне з використанням закритих радіоактивних речовин, змішані відділення.
Найпоширенішими радіологічними установами є рентгенодіагностичні кабінети або рентгенодіагностичні відділення. Робота в них повинна забезпечувати радіаційну безпеку обслуговуючому персоналові й людям, які перебувають у суміжних приміщеннях. Середньодобова доза опромінення для лікарів-рентгенологів повинна становити 3,5 бера на рік, а для лаборантів - 3 (при ГДД-5 бер).
Радіологічні відділення інших типів розміщують в ізольованій прибудові або окремому будинку. Їх планування передбачає чотири групи приміщень: для діагностики відкритими джерелами іонізуючих випромінювань, променевої терапії відкритими і закритими, дистанційної променевої терапії.
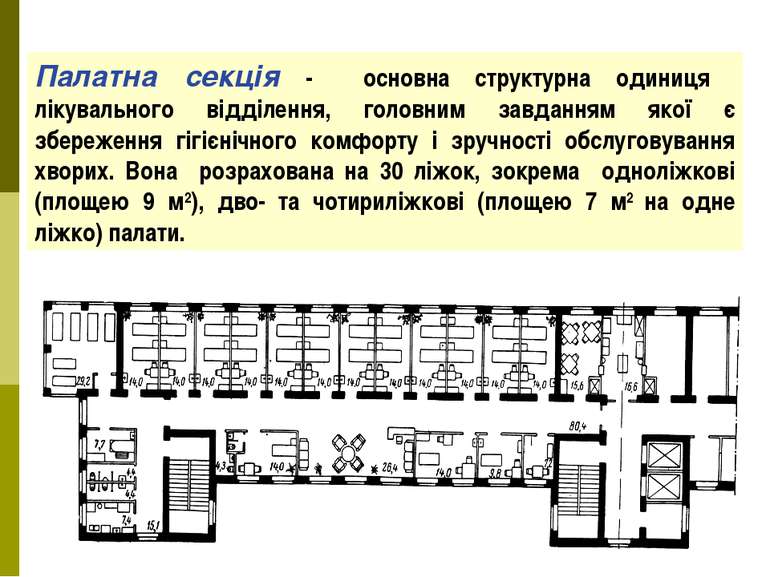
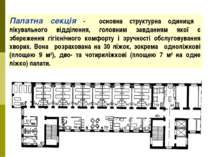
Палатна секція - основна структурна одиниця лікувального відділення, головним завданням якої є збереження гігієнічного комфорту і зручності обслуговування хворих. Вона розрахована на 30 ліжок, зокрема одноліжкові (площею 9 м2), дво- та чотириліжкові (площею 7 м2 на одне ліжко) палати.
У палаті повинно бути не більше 4 ліжок. У таких палатах найбільш зручно розташовувати ліжка паралельно до світлоносної стіни. Це покращує огляд хворих, проведення різних медичних маніпуляцій, зміну постільної білизни, догляд за пацієнтами, створює однакові параметри бактеріологічного забруднення повітряного середовища й інсоляції.
У палатах відстань між ліжками повинна бути не меншою ніж 0,8-1,0 м. Ліжка ставлять на відстані не ближче ніж 0,9-1,0 м від зовнішньої стіни. Крім ліжок, у палаті повинні бути приліжкові тумбочки, стільці, стіл, вішалка. Необхідно, щоб у палатній секції для дорослих мають були ще й такі приміщення: пост чергової медичної сестри (4-6 м2), кабінет лікаря (10 м2), процедурна (13-18 м2), клізмова (8 м2), їдальня (18 м2), місце денного перебування хворих (15 м2), санітарний вузол.
З’єднує всі приміщення коридор. Коридор може бути з однобічною (бічний), двобічною (центральний) і частково двобічною забудовою приміщенями. Гігієнічні переваги має світлий, добре вентильований, з бічною забудовою коридор. Ширина коридора повинна бути не меншою ніж 2,4 м, що забезпечує вільне розвертання ліжок чи носилок.
Згідно із сучасною світовою наукою і практикою, ліжковий фонд стаціонару поділяється на чотири класи: Ліжка 1-го класу призначені для реанімації та інтенсивного лікування: їхня частка сягає 20 % щодо всіх ліжок. Це найбільш вартісні й оснащені ліжка і потребують відповідного штатного забезпечення. Ліжка 2-го класу - для відновлювального лікування. Орієнтовно їхня частка становить 45 % усього ліжкового фонду. Ліжка 3-го класу - для тривалого лікування хворих із хронічною патологією.Складають 20 % усього ліжкового фонду. Ліжка 4-го класу - для медико-соціального призначення. Їх найменше - 15 %. Ліжка 2-го і 3-го класів становлять дві третини всього ліжкового фонду (65 %). Вони можуть бути організовані у вигляді денних стаціонарів або стаціонарів удома.
Пост чергової медсестри розміщують біля процедурної та палат на одне ліжко, призначених для важкохворих. З поста повинно бути видно коридор, вхід до палат і допоміжні приміщення. Відстань від поста до палат, що обслуговуються, не повинна перевищувати 15м.
Пост обладнують столом, двома шафами (для історій хвороб, медикаментів і матеріалу для перев'язок), стерилізатором, холодильником, умивальником, телефоном, сигналізацією для виклику з палати медперсоналу і двостороннього розмовного (або відеорозмовного) зв'язку сестри і хворого.
Характеризуючи особливості санітарно-гігієнічного режиму та умови зовнішнього середовища в палатах та інших приміщеннях лікувально-профілактичних закладів, необхідно зазначити, що найкращими видами опалення є центральне водяне та променеве. Температура повітря в палатах загального профілю повинна складати 20 С, а в реанімаційних, опікових, післяпологових палатах та палатах для дітей - 22 С, в кабінетах лікарів і маніпуляційних - 20 С. Відносна вологість повітря - у межах 35-60 %, швидкість руху повітря - у межах 0,2-0,3 м/с.
Інтенсивність природного освітлення у житловій кімнаті залежить від площі й форми світлових прорізів, орієнтації будинку стосовно сторін горизонту, стану небосхилу, відстані від інших будинків та зелених насаджень. Оптимальною орієнтацією для помірних широт вважають південну та південно-східну. Величина природного освітлення залежить також від глибини житла, яка повинна бути не більшою 5 м.
Санітарний вузол повинен бути оснащеним умивальнею, ванною, убиральнею та допоміжним приміщенням. Потрібні три убиральні: чоловічий з пісуаром, жіночий з висхідним душем і для медичного персоналу. Щоб запахи із санітарного вузла не проникали в палатний коридор, його забезпечують витяжною вентиляцією, а не вентилюють через кватирки чи відкриті вікна. Приміщення санітарного вузла повинні мати природне освітлення, підлоги викладають плиткою, панелі висотою не менше 1,8 м малюють масляною фарбою, а ще краще викладають облицювальною плиткою.
Однією з вайважливіших ланок лікарняного забезпечення є вентиляція. У невеликих лікарнях використовують переважно такі засоби природної вентиляції, як кватирки, фрамуги, припливні й витяжні канали.
У лікарнях на 100 ліжок і більше в обов'язковому порядку рекомендується обладнувати припливно-витяжну механічну вентиляцію. Операційні й пологові повинні мати індивідуальну припливно-витяжну вентиляцію з перевагою припливу або бути обладнані кондиціонерами. Кратність обміну повітря в загальних палатах повинна становити 2-3 рази за годину, в пологових, операційних, післяопераційних палатах та палатах інтенсивної терапії - до 10 разів за годину.
Лікувально-охоронний режим стаціонару включає наступні елементи: забезпечення режиму бережливість психіки хворого; строге дотримання правил внутрішнього розпорядку дня; забезпечення режиму раціональної фізичної (рухової) активності.
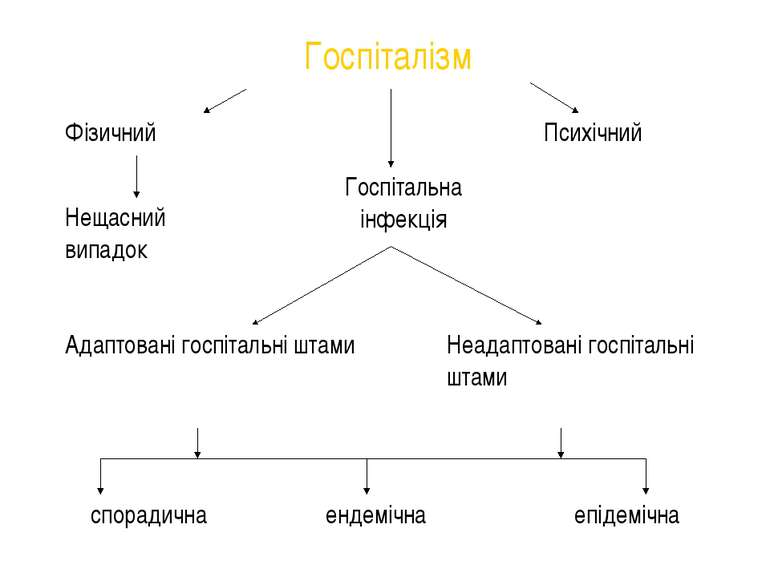
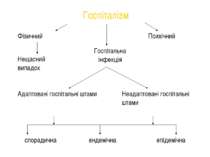
Госпіталізм Будь - які фізичні, психічні, інфекційні розлади здоров`я людини, обумовлені особливостями медичного обслуговування.
Фізичний Психічний Нещасний випадок Госпітальна інфекція Адаптовані госпітальні штами Неадаптовані госпітальні штами спорадична ендемічна епідемічна Госпіталізм
Внутрішньолікарняна (нозокоміальна, госпітальна) інфекція будь-яке клінічно розпізнане захворювання мікробної етіології пов`язане з перебуванням, лікуванням, обстеженням або зверненням людини за медичною допомогою в лікувально-профілактичний заклад.
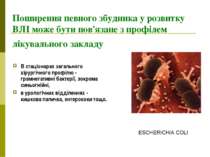
Збудники внутрішньолікарняних (нозокоміальних, госпітальних) інфекцій Стафілококи, стрептококи, синьогнійна паличка, протей, клебсела, кишкова паличка, сальмонела, ентеробактер, ентерококи та інші умовно-патогенні мікроорганізми. А також віруси грипу, аденовіруси, ротавіруси, ентеровіруси, збудники вірусних гепатитів та інші ESCHERICHIA COLI
Поширення певного збудника у розвитку ВЛІ може бути пов'язане з профілем лікувального закладу В стаціонарах загального хірургічного профілю - грамнегативні бактерії, зокрема синьогнійні, в урологічних відділеннях - кишкова паличка, ентерококи тощо. ESCHERICHIA COLI
Поширення певного збудника у розвитку ВЛІ може бути пов'язане з профілем лікувального закладу в опікових відділеннях переважають синьогнійні палички. у відділеннях новонароджених находять стафілококи, ентерококи. STAPHYLOCOCCUS AUREUS
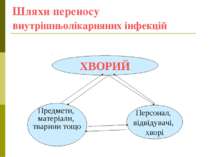
Джерела інфекції: пацієнти, персонал, відвідувачі, апаратура, інструменти, білизна і т.д. Хворі можуть бути інфіковані патогенними факторами як із зовнішнього середовища, так і своїми власними у випадку ослабленого імунітету
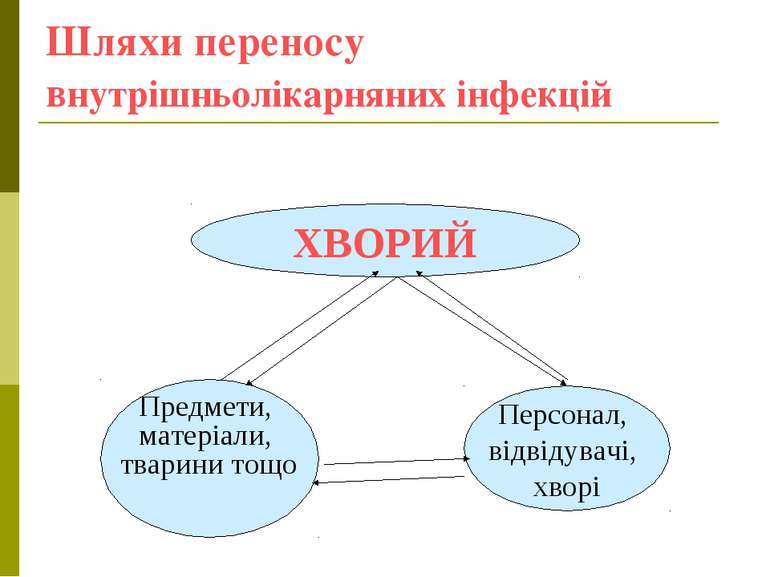
Шляхи інфекування хворих -повітряно-крапельний, або повітряно-пиловий; -контактно-побутовий (через предмети догляду, білизну, медичні інструменти, апаратуру, руки медичного персоналу); -парантеральним (при введенні лікарських препаратів, розчинів тощо); -аліментарним (продукти, воду тощо).
Шляхи переносу внутрішньолікарняних інфекцій ХВОРИЙ Предмети, матеріали, тварини тощо Персонал, відвідувачі, хворі
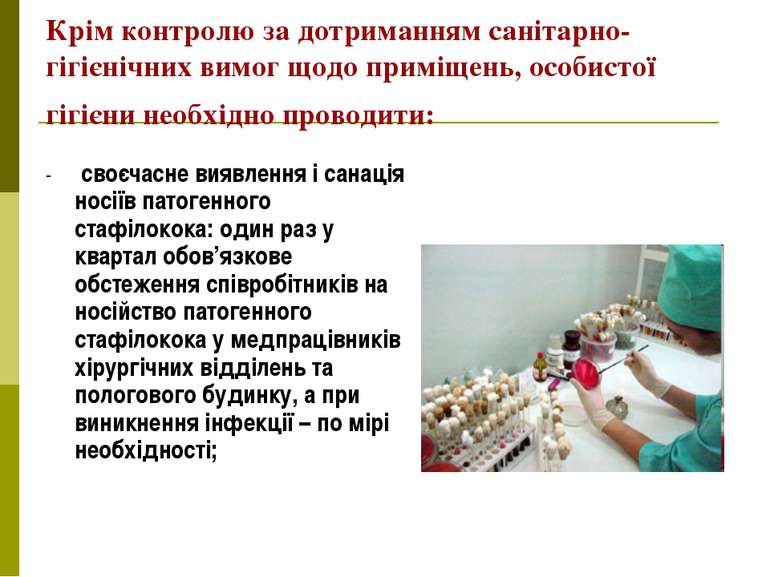
Крім контролю за дотриманням санітарно-гігієнічних вимог щодо приміщень, особистої гігієни необхідно проводити: - своєчасне виявлення і санація носіїв патогенного стафілокока: один раз у квартал обов’язкове обстеження співробітників на носійство патогенного стафілокока у медпрацівників хірургічних відділень та пологового будинку, а при виникнення інфекції – по мірі необхідності;
- заходи безпеки при СНІДі та протиепідемічний режим (наказ № 486), заходи профілактики зараження ВІЛ-інфекцією (наказ № 120); - дотримання правил асептики і антисептики; контроль за хворими на виявлення в них педикульозу та їх протипедикульозної обробки (наказ № 410), теніозу, інфекційних захворювань, гепатиту тощо;
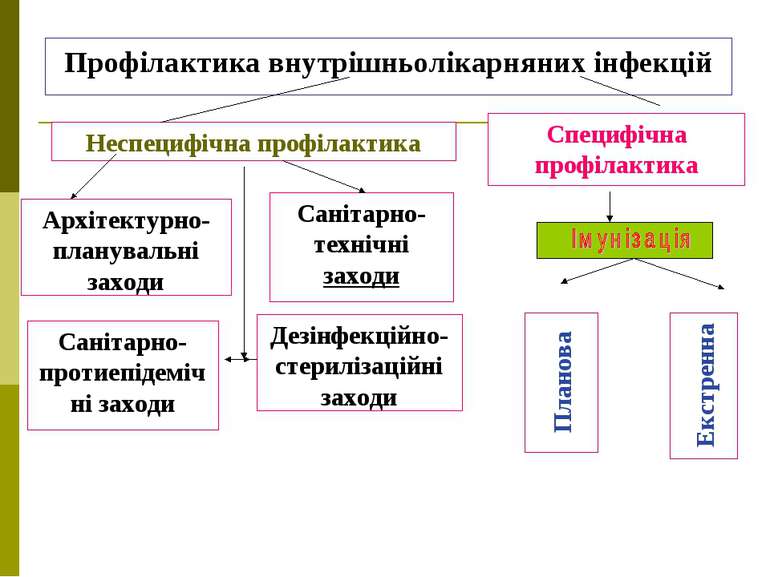
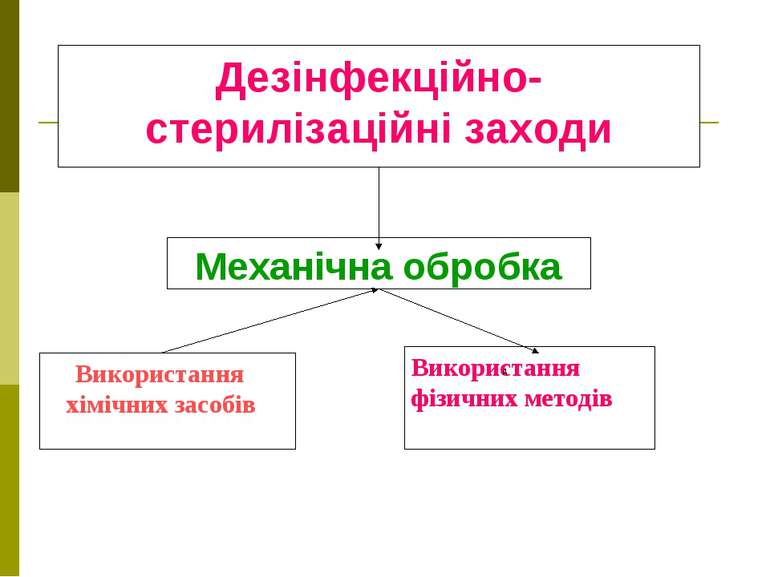
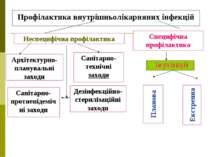
Неспецифічна профілактика Специфічна профілактика Профілактика внутрішньолікарняних інфекцій Архітектурно-планувальні заходи Санітарно-технічні заходи Санітарно-протиепідемічні заходи Дезінфекційно-стерилізаційні заходи Планова Екстренна
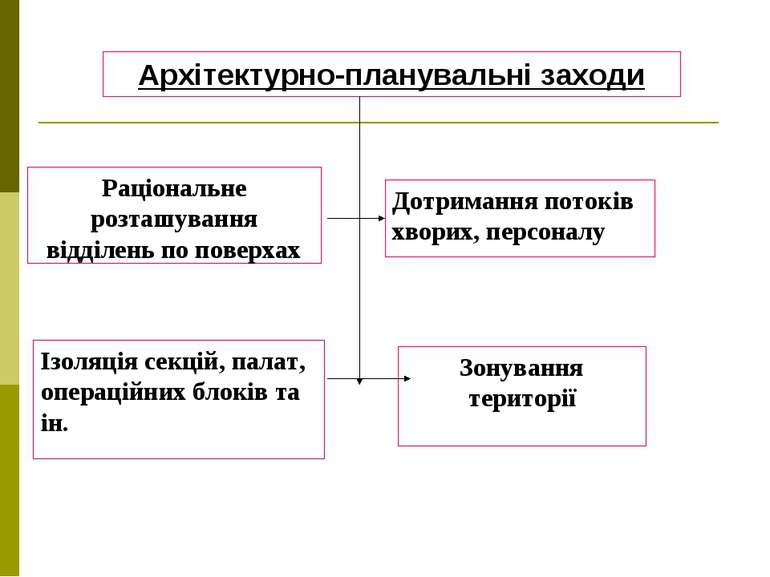
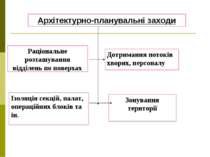
Архітектурно-планувальні заходи Ізоляція секцій, палат, операційних блоків та ін. Дотримання потоків хворих, персоналу Раціональне розташування відділень по поверхах Зонування території
Санітарно-технічні заходи Вентиляція: (припливна, витяжна, змішана, кондиціювання, ламінарні устаткування тощо)
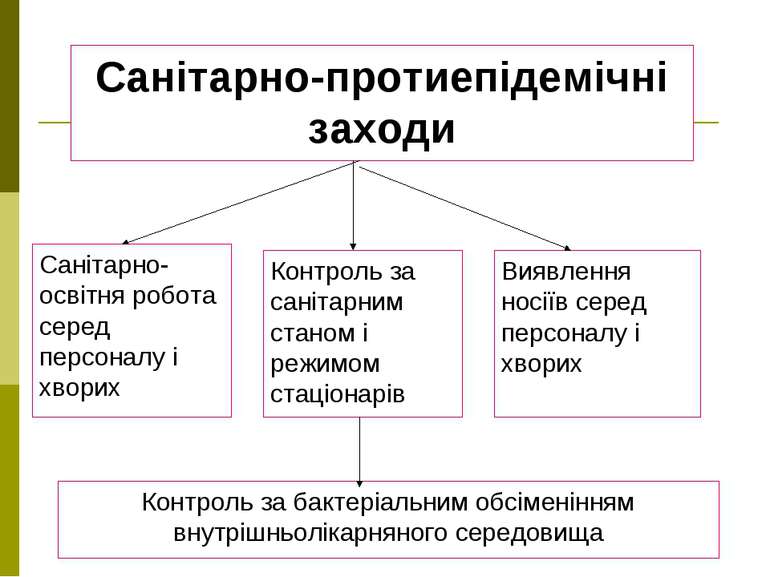
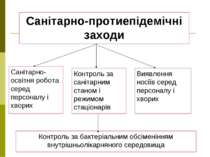
Санітарно-протиепідемічні заходи Виявлення носіїв серед персоналу і хворих Контроль за санітарним станом і режимом стаціонарів Санітарно-освітня робота серед персоналу і хворих Контроль за бактеріальним обсіменінням внутрішньолікарняного середовища
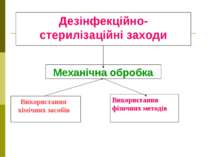
Дезінфекційно-стерилізаційні заходи Використання фізичних методів Використання хімічних засобів Механічна обробка д
Схожі презентації
Категорії