Презентація на тему:
Зеленський
Завантажити презентацію
Зеленський
Завантажити презентаціюПрезентація по слайдам:
Особливо-небезпечні інфекції, збудники біологічної зброї. Кафедра мікробіології, вірусології та імунології з курсом інфекційних хвороб МК
Карантинні хвороби У групу особливо небезпечних (карантинних) інфекцій (ОНІ) належать інфекційні хвороби, які характеризуються високою заразністю, тяжким клінічним перебігом і високою летальністю. Згідно з Міжнародними медико-санітарними правилами, що були прийняті ХХІІ сесією Всесвітньої асамблеї охорони здоров’я і вступили в силу з 1 січня 1971 р., до карантинних інфекцій належать чума, холера, натуральна віспа, жовта гарячка.
Карантинні хвороби В даний час вітчизняні епідеміологи дотримуються переліку, до якого входять 5 особливо небезпечних інфекцій: сибірська виразка; холера ; чума; туляремія; бруцельоз
Чума ЧУМА (лат. pestіs) — гостре карантинне інфекційне захворювання, що належить до групи природно-осередкових інфекцій, супроводжується вираженою інтоксикацією високою температурою, сепсисом. Чума діагностується майже в 50 країнах світу. Протягом двох останніх тисячоліть пандемічна чума забрала більше 200 млн. людей.В Україні немає природних осередків чуми, а зареєстровані випадки захворювання були «завізними».
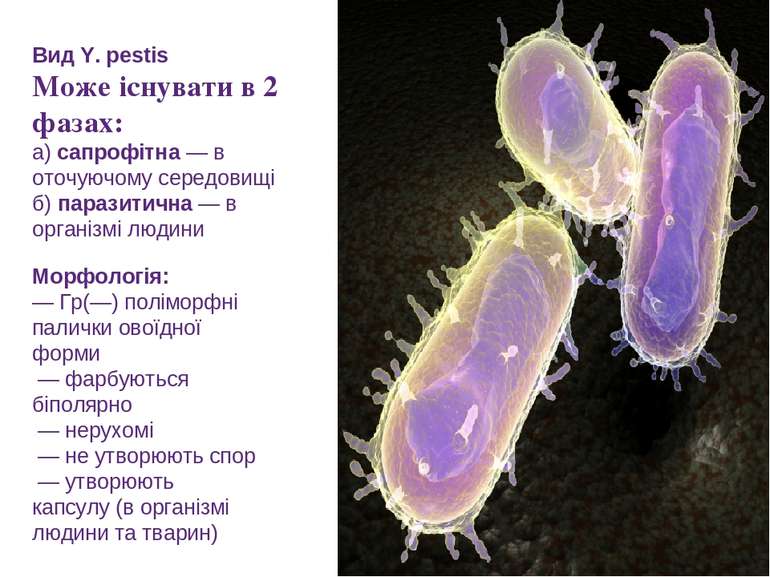
Біологічні властивості Збудник чуми — Yersіnіa pestіs Паличкоподібна у формі ланцетника бактерія, грамнегативна, нерухома, не утворює спор, в макроорганізмі утворює капсулу, гемоорганотроф. Як типовий зооноз чума патогенна для багатьох тварин (близько 353 видів), у яких вона виявляється гострою і хронічною формами.
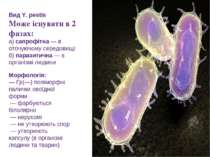
Вид Y. pestis Може існувати в 2 фазах: а) сапрофітна — в оточуючому середовищі б) паразитична — в організмі людини Морфологія: — Гр(—) поліморфні палички овоїдної форми — фарбуються біполярно — нерухомі — не утворюють спор — утворюють капсулу (в організмі людини та тварин)
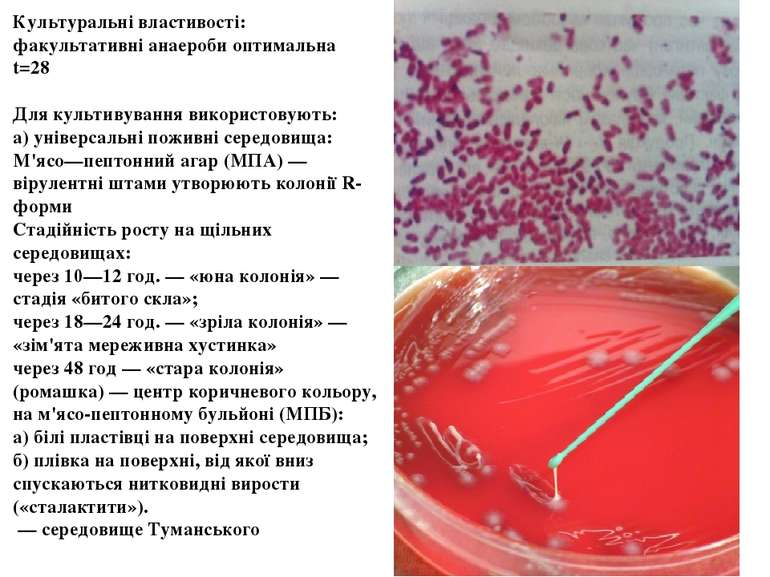
Культуральні властивості: факультативні анаероби оптимальна t=28 Для культивування використовують: а) універсальні поживні середовища: М'ясо—пептонний агар (МПА) — вірулентні штами утворюють колонії R-форми Стадійність росту на щільних середовищах: через 10—12 год. — «юна колонія» — стадія «битого скла»; через 18—24 год. — «зріла колонія» — «зім'ята мереживна хустинка» через 48 год — «стара колонія» (ромашка) — центр коричневого кольору, на м'ясо-пептонному бульйоні (МПБ): а) білі пластівці на поверхні середовища; б) плівка на поверхні, від якої вниз спускаються нитковидні вирости («сталактити»). — середовище Туманського
Антигенна будова: К—антиген — глікопротеїновий, термолабільний; О—антиген — ліпополісахаридний термостабільний; Протективні антигени: V—антиген — білковий; W—антиген — ліпополіцукридний; Перехресно—реагуючі — до еритроцитів людей з 0(І) групою крові (система АВО) Біохімічна активність: не розріджують желатину не ферментують рамнозу, цукрозу ферментують декстрин утилізують гліцерин
Патогенез Серед тварин чума передається частіше блохами, які, напившись крові хворої тварини, залишаються заразними протягом декількох місяців. Заражена блоха може бути носієм збудника практично усе своє життя. Спалахи чуми серед диких гризунів звичайно бувають улітку. Людина може заразитися всіма можливими способами (трансмісивним, аліментарним, повітряно-краплинним, контактним). Сприйнятливість людини до чумного мікроба майже тотальна.
Клініка Клінічні ознаки захворювання з’являються в людини після інкубаційного періоду, що триває від 1 до 6 днів. Залежно від місця локалізації розрізняють: шкірну, бубонну, кишкову, септичну, легеневу.
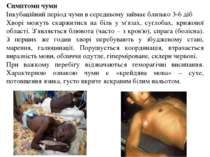
Клініка Хвороба починається гостро: температура тіла підвищується до 39–40 °С, з’являється сильний головний біль, запаморочення, нудота, блювання. Обличчя бліде, виражає страждання, жах (facіes pestіs), риси обличчя загострені, під очима виникають темні кола.
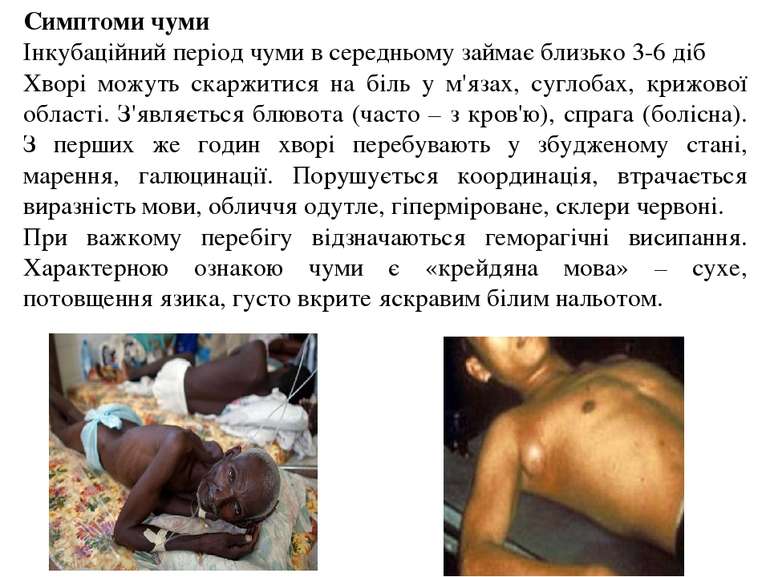
Симптоми чуми Інкубаційний період чуми в середньому займає близько 3-6 діб Хворі можуть скаржитися на біль у м'язах, суглобах, крижової області. З'являється блювота (часто – з кров'ю), спрага (болісна). З перших же годин хворі перебувають у збудженому стані, марення, галюцинації. Порушується координація, втрачається виразність мови, обличчя одутле, гіперміроване, склери червоні. При важкому перебігу відзначаються геморагічні висипання. Характерною ознакою чуми є «крейдяна мова» – сухе, потовщення язика, густо вкрите яскравим білим нальотом.
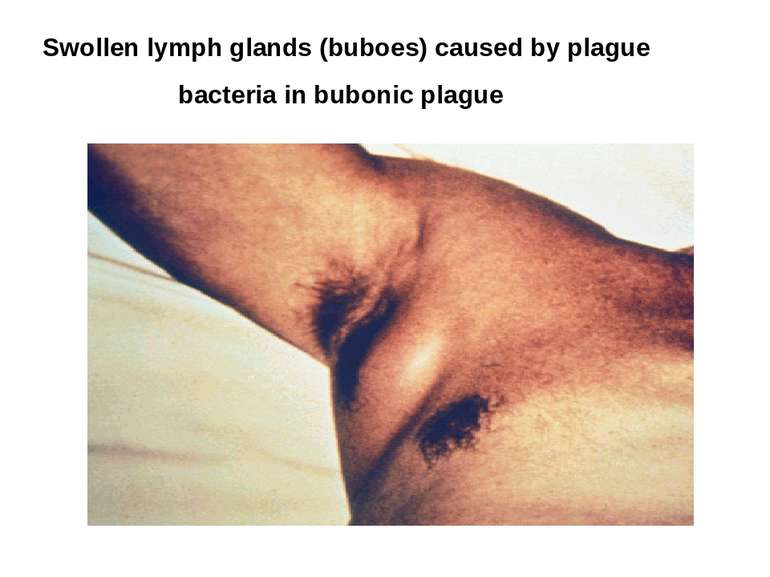
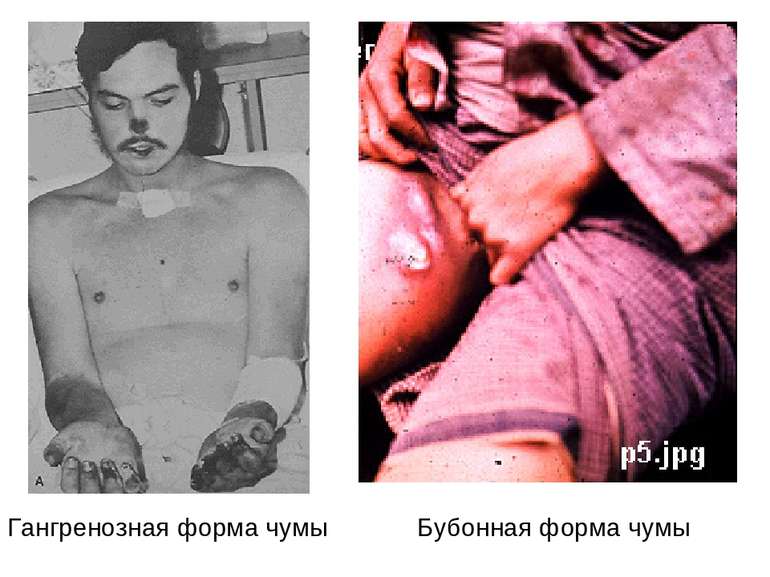
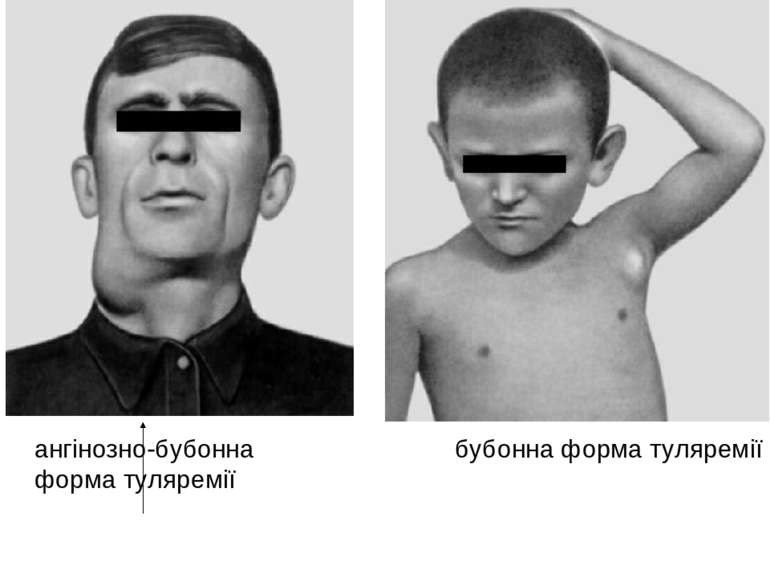
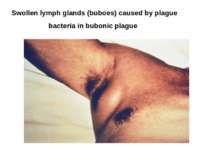
Бубонна форма Бубонна форма починається гострою гарячкою, збільшенням регіональних лімфатичних вузлів, різко болісних і спаяних з прилеглою тканиною і шкірою — чумні бубни.
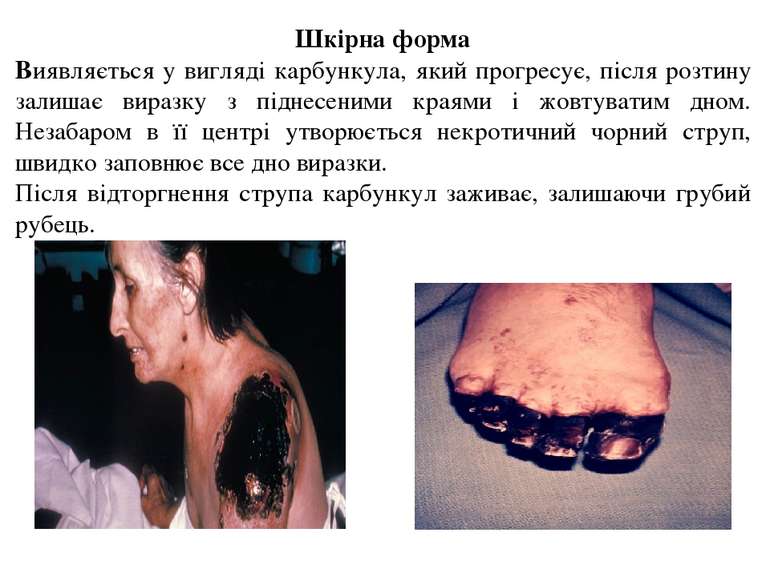
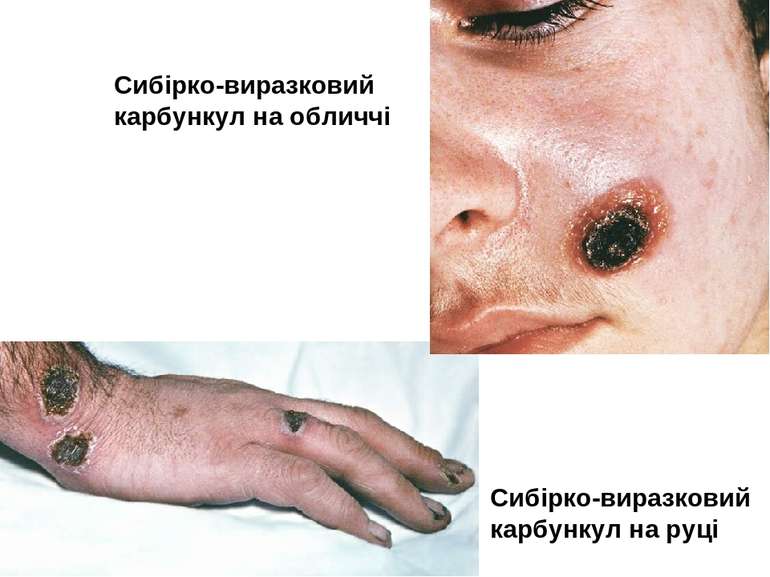
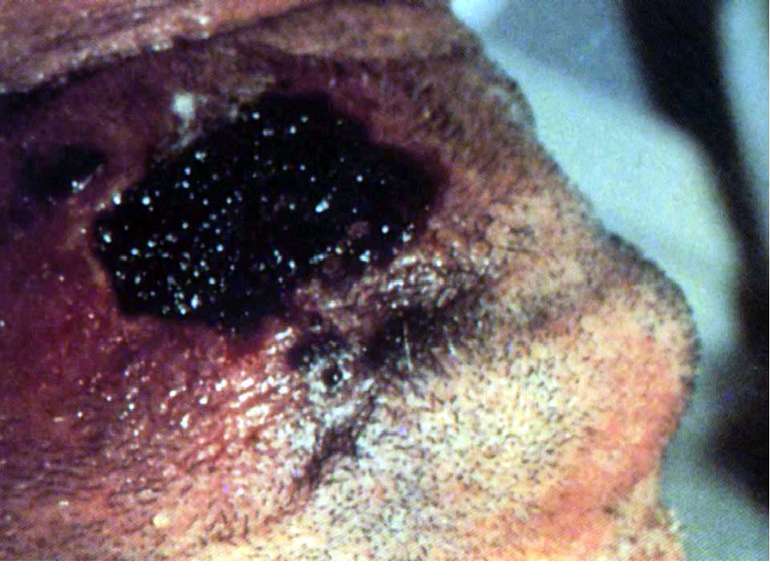
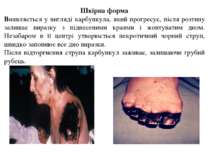
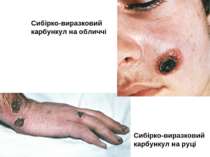
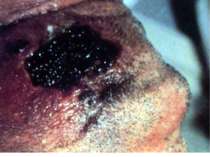
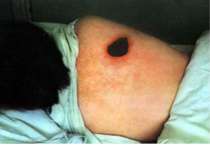
Шкірна форма Виявляється у вигляді карбункула, який прогресує, після розтину залишає виразку з піднесеними краями і жовтуватим дном. Незабаром в її центрі утворюється некротичний чорний струп, швидко заповнює все дно виразки. Після відторгнення струпа карбункул заживає, залишаючи грубий рубець.
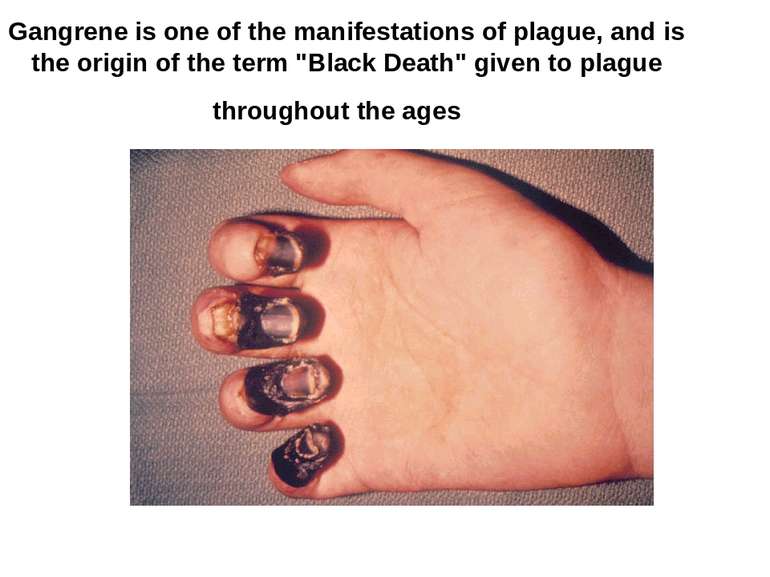
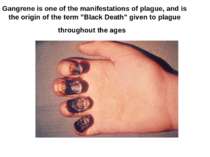
Gangrene is one of the manifestations of plague, and is the origin of the term "Black Death" given to plague throughout the ages
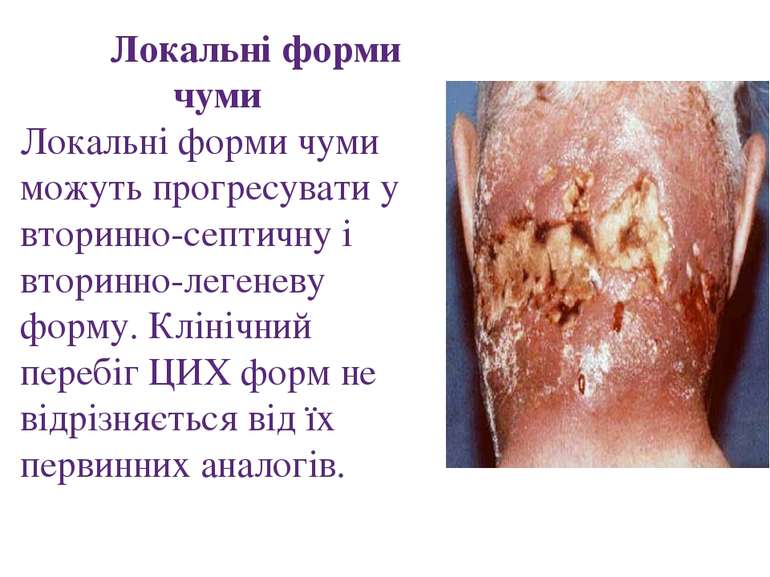
Локальні форми чуми Локальні форми чуми можуть прогресувати у вторинно-септичну і вторинно-легеневу форму. Клінічний перебіг ЦИХ форм не відрізняється від їх первинних аналогів.
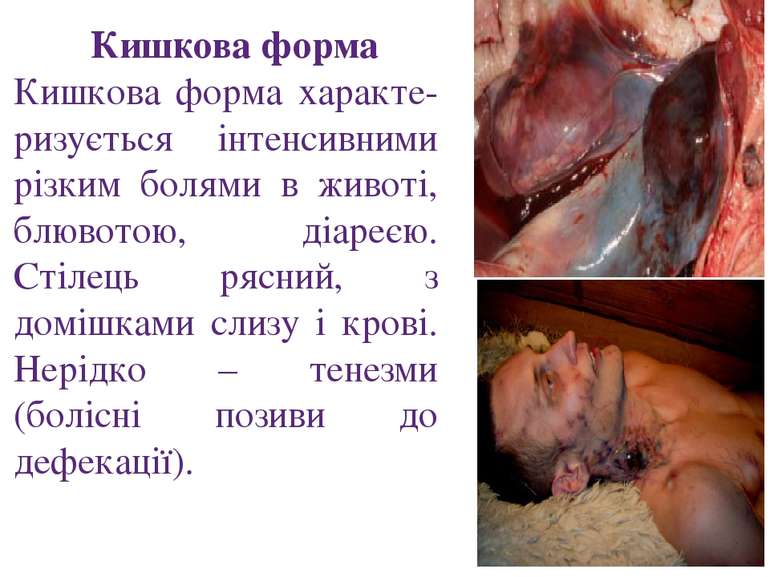
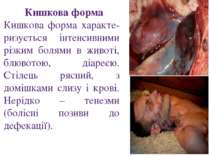
Кишкова форма Кишкова форма характе-ризується інтенсивними різким болями в животі, блювотою, діареєю. Стілець рясний, з домішками слизу і крові. Нерідко – тенезми (болісні позиви до дефекації).
Діагностика чуми Через особливу небезпеку інфекції і вкрай високу сприйнятливість до мікроорганізмів, виділення збуд-ника проводиться в умовах спе-ціально обладнаних лабораторій. Збір матеріалу беруть з бубонів, карбункулів, виразок, харкотиння і слизу з ротоглотки. Можливе виділення збудника з крові.
Лабораторна діагностика Лабораторна діагностика ґрунтується на результатах: бактеріологічних досліджень біологічних досліджень - зараження матеріалом морських свинок, мишей. За наявності збудника тварини гинуть на 3–9 добу. серологічних досліджень: реакція аглютинації, спрямованої на виявлення антитіл чи антигена; реакції імунофлуоресценції, непрямої гемаглютинації, імуноферментного аналізу фагодіагностики.
Профілактика Для проведення специфічної профілак-тики використовують живу протичумну вакцину (EV -52) підшкірно чи нашкірно. Чума належить до так званих конвенційних хвороб, тому всі заходи проводять відповідно до міжнародних вимог, на основі яких розробляють національні накази, правила санітарної охорони території від завезення і поширення карантинних та інших інфекцій.
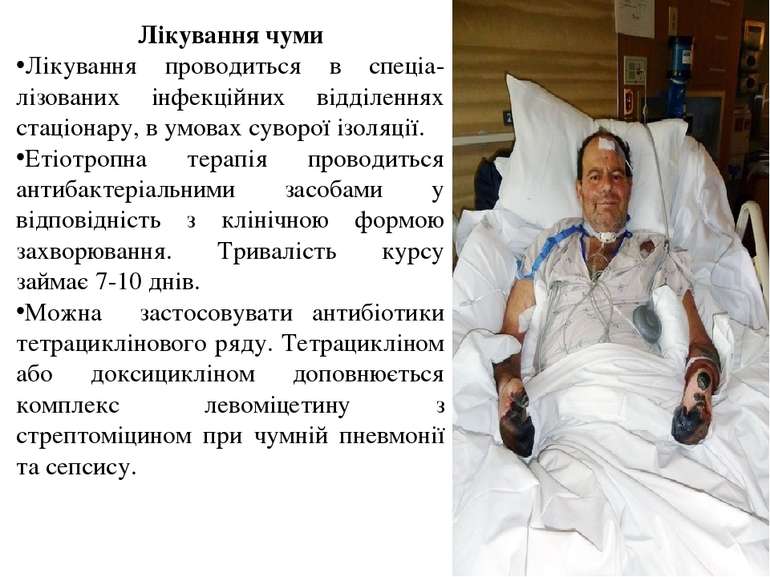
Лікування чуми Лікування проводиться в спеціа-лізованих інфекційних відділеннях стаціонару, в умовах суворої ізоляції. Етіотропна терапія проводиться антибактеріальними засобами у відповідність з клінічною формою захворювання. Тривалість курсу займає 7-10 днів. Можна застосовувати антибіотики тетрациклінового ряду. Тетрацикліном або доксицикліном доповнюється комплекс левоміцетину з стрептоміцином при чумній пневмонії та сепсису.
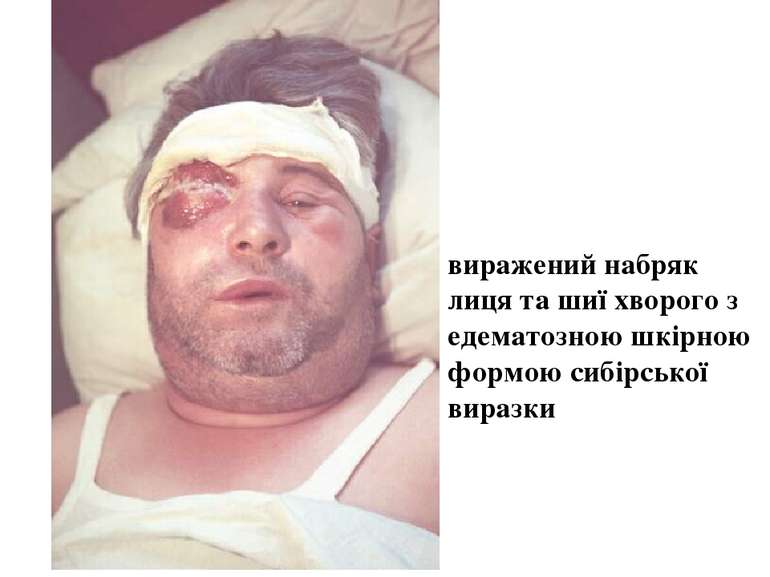
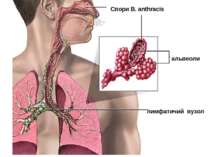
Сибірська виразка Сибірка - гостра зоонозна хвороба, яка спричиняється Вас. anthracis і перебігає з явищами інтоксикації, серозно-геморагічного запалення шкіри та лімфатичних вузлів, рідше - у генералізованій формі.
Епідеміологія Основним джерелом інфекції для людини є хворі травоїдні сільськогосподарські та дикі тварини. Зараження людини відбувається контактним шляхом (через подряпини, порізи, садна) при догляді за хворими тваринами, при виконанні земляних робіт, зрідка аліментарно - при вживанні недостатньо термічно обробленого зараженого м'яса, аспіраційним шляхом - при укусі мухи. Розрізняють побутову і професійну захворюваність на сибірку. Частіше хворіють сільські жителі. Характерна літньо-осіння сезонність.
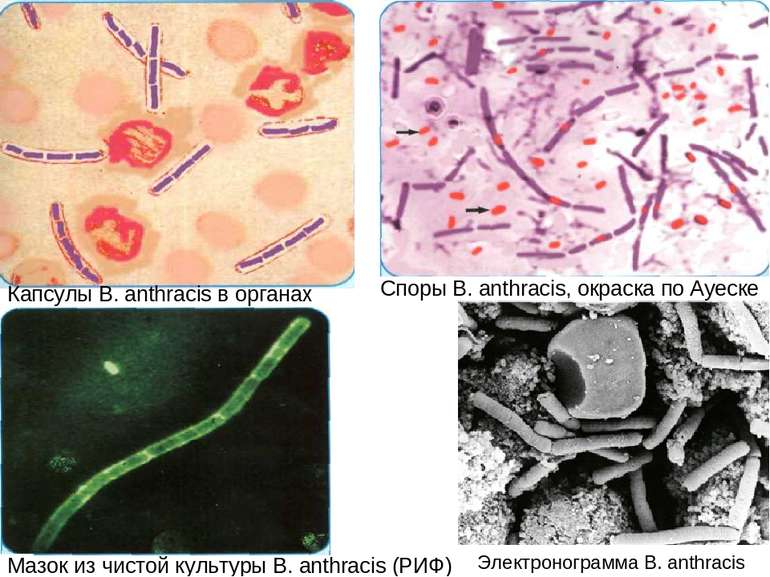
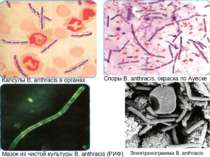
Споры В. anthracis, окраска по Ауеске Мазок из чистой культуры В. аnthracis (РИФ) Капсулы В. anthracis в органах Электронограмма В. anthracis
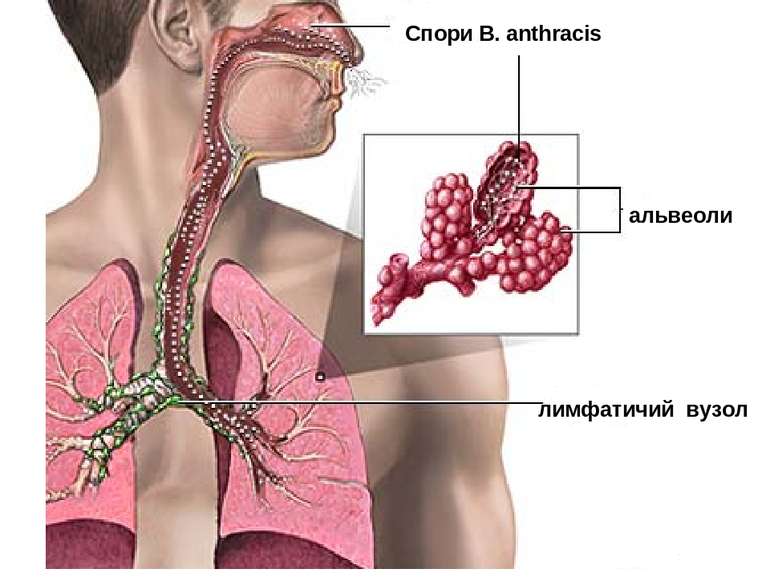
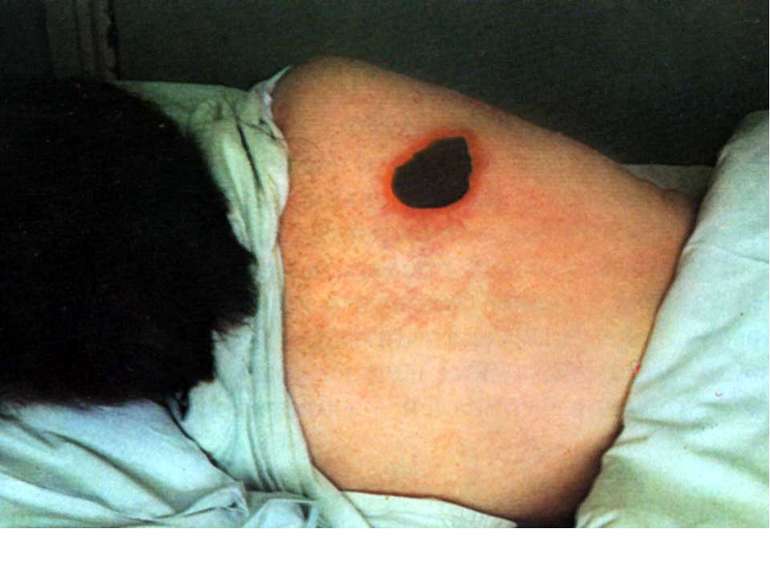
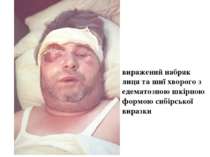
Патогенез сибірки Збудник проникає в організм крізь шкіру, зрідка крізь слизові оболонки дихальних шляхів або травного каналу. Відповідно розвиваються шкірна, легенева або кишкова форми хвороби. При шкірній формі на місці проникнення виникає серозно-геморагічне запалення з некрозом у вигляді карбункулу. По лімфатичних судинах збудник потрапляє лімфатичні вузли, викликаючи їх запалення. Зараження крізь слизову оболонку призводить до розвитку сибіркового сепсису з ураженням внутрішніх органів і тяжкими ускладненнями.
Клініка Виразність симптомів інтоксикації - головний біль, розбитість, підвищення температури тіла, зміни з боку серцево-судинної системи - залежить від ступеня важкості хвороби. Розвиток карбункула супроводжується не лише регіонарним лімфаденітом, але й запаленням віддалених лімфовузлів.
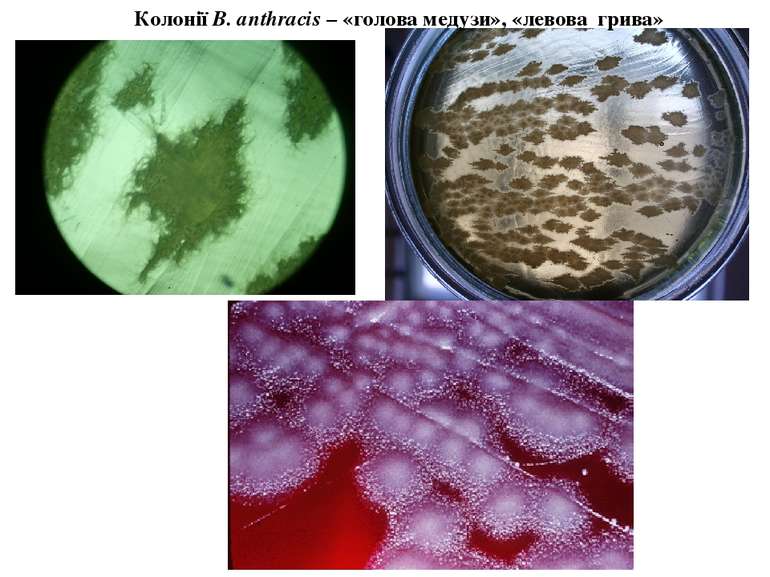
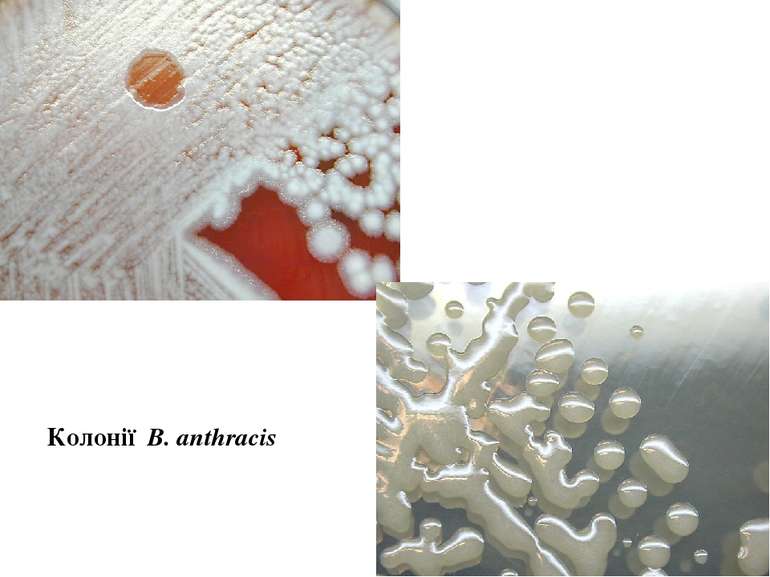
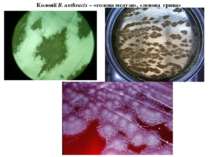
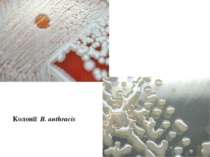
Лабораторна діагностика сибірки Виділення везикул, карбункула, струпу, шкіри тварин Мікроскопічний: по Граму; Бактеріологічний (посів на МПА): R-форма колоній - «грива лева», «голова медузи» Прискорений тест на пеніциліновому агарі «жемчужное ожерелье» Біологічний метод Аллергічна проба з антраксином Серологічний метод: реакція по Асколі (термопреціпітації)
Лікування При підозрі на сибірку хворий підлягає негайній госпіталізації в інфекційне відділення. Лікування передбачає застосування антибіотиків (бензилпеніцилін, цефа-лоспорин, тетрациклін, левоміцетин) і протисибіркового імуноглобуліну. Реконвалесцента виписують після повного клінічного одужання.
Профілактика Працівників ферм, підприємств по переробці шерсті і шкіри, м'ясо-комбінатів імунізують сибірковою живою вакциною СТІ (одноразове нашкірне або підшкірне введення і ревакцинація через 1 рік). За особами, які контактували з хворими на сибірку тваринами, спостерігають протягом 2 тиж.
Холера Холе ра — це гостра інфекційна антропонозна хвороба, яку спричинюють холерні вібріони, має фекально-оральний механізм передачі інфекції, характеризується розвитком тяжкої діареї, яка супроводжується значними порушеннями водно-іонного обміну, тяжким зневодненням організму, розладами гемодинаміки.
Холера Згідно з Міжнародними медико-санітарними правилами 2005 р., через легкість зараження людей цією хворобою холера належить до тих інфекційних захворювань, які суттєво впливають на здоров'я населення і можуть швидко поширюватися в міжнародних масштабах, спричинити надзвичайну ситуацію в галузі охорони здоров'я .
Історія з XIX століття поширення холери раптово і трагічно для людства набуває характеру пандемій, облік яких ведуть з 1817 року. Як би не тлумачили це вибуховим зростанням міжнародної торгівлі, чисельністю колоніальних воєн, значною міграцією людей, все одно це задовільно не може пояснити такого вибуху активності холери.
Холера З часів повернення незалежності в Україні, у басейні Чорного, Азовського морів, Дніпра, Дністра, Південного Бугу стабільно виявляють холерні вібріони, що свідчить про наявність стійкого природного осередку. У 1991-96 рр. холеру реєстрували в 14 областях України і м. Севастополі, доходячи до епідемічного рівня. Найбільш ураженими були південні та центральні регіони країни. У 2011 році у Маріуполі (Донецька область), Одесі через випадки холери було введено заборону на купання на пляжах, а також на виловлювання риби та продаж її на ринках.
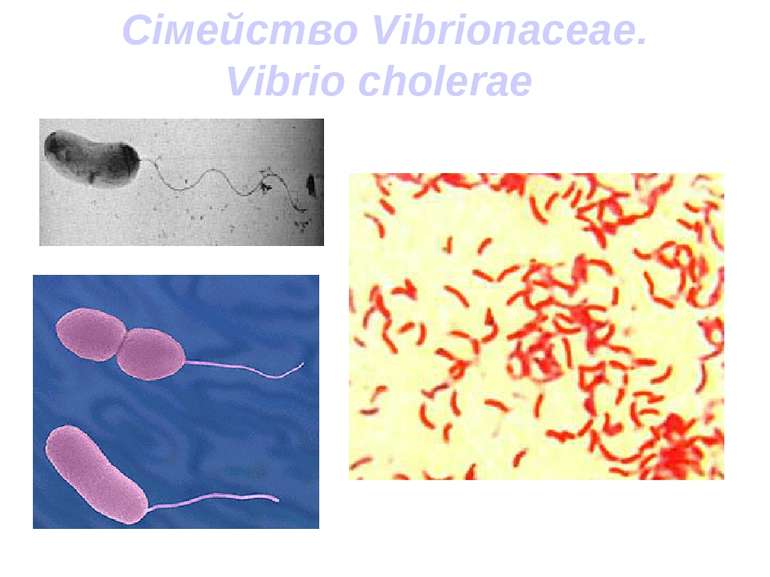
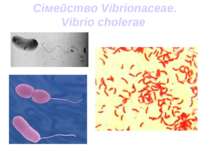
Етіологія Холерний вібріон (Vibrio cholerae) — грамнегативна бактерія, спор і капсул не утворює, має форму зігнутої палички, що нагадує кому, завдяки наявності джгутика дуже рухливий. Його добре культивують на простих і лужних поживних середовищах — 1% пептонній воді, МПБ, лужному агарі. Росте на поживних середовищах при температурі +30-40°С, оптимальною є температура +37°С.
Резистентність Добре витримує низькі температури і заморожування. У кислому середовищі (такому, де рН менше 7) вібріон швидко гине. Довго зберігає життєздатність у воді, у харчових продуктах при кімнатній температурі виживає протягом 2-5 днів, на поверхні плодів і овочів в умовах сонячного освітлення — 8 годин, при низьких температурах і у морській воді — 2 тижні й більше, у кишечнику окремих річних та морських тварин — декілька місяців. Під час кип'ятіння холерний вібріон гине протягом хвилини, є малостійким до висушування, до прямого сонячного опромінення, є надзвичайно чутливим до дії звичайних дезінфектантів.
Антигенна будова Холерний вібріон має типоспецифічний О-антиген (існує 139 серологічних груп ) та груповий джгутиковий Н-антиген (відповідно є 100 серогруп). Холеру у людей найчастіше спричиняють представники 01 серогрупи (за О-антигеном): V. cholerae біовар cholera (або класичний) та V. cholerae біовар El Tor. Останній відрізняється від класичного вібріону лише тим, що має гемолітичні властивості. Розрізняють в серогрупі О1 також три серовари — Огава, Інаба і Гікошима. На сьогодні серйозне значення в людській захворюваності надають також серогрупі О139 — V. cholerae О139.
Фактори патогенності Збудники холери здатні продукувати: екзотоксин (холероген) — спричиняє в організмі секреторну діарею ендотоксин — виділяється під час загибелі збудника й зумовлює загальнотоксичну й нейрогенну дію; Ентеротоксин (ІІІ тип) — порушує зворотнє всмоктування рідини у нижніх відділах кишечника. Додатковими факторами патогенності холерного вібріона є: їх активна рухливість; здатність до адгезії; ферментоутворення. Холеру спричиняють ті збудники, що мають ген tox+, який і синтезує екзотоксин — холероген.
Епідеміологія Холера — типовий антропоноз. Джерело інфекції — хвора людина, реконвалесцент або вібріоносій, який виділяє холерні вібріони з фекаліями у зовнішнє середовище. Найбільш інтенсивним джерелом збудника є хворі з виразною клінічною картиною холери, які у перші дні хвороби виділяють до 10 л випорожнень та блювотних мас, що містять в 1 мл до міліарда збудників.
Епідеміологія Особливо епідеміологічно небезпечними для оточуючих є хворі із стертими й атиповими проявами холери, які довго залишаються у колективі. Реконвалесценти після перенесеної хвороби, яку спричинив класичний біовар збудника, можуть виділяти вібріони до 2-х місяців, а носійство вібріонів Ель-Тор може тривати й до 7 років.
Патогенез Механізм зараження при холері фекально-оральний. Шляхи передавання — водний, харчовий, контактно-побутовий. Для зараження людини потрібно 103−106 бактерій. Харчовий спалах обмежується колективом, у якому вживали інфіковану їжу (риба, креветки, овочі, фрукти ). При контактно-побутовому шляху передавання холери факторами передачі є брудні руки або предмети вжитку. Поширенню збудників холери сприяють мухи, таргани та інші комахи, на кінчиках лапок яких вібріони здатні зберігатися тривалий час.
Патогенез Фаза проникнення Через рот (орально) вібріони потрапляють у шлунок, де частина їх гине у кислому середовищі, а частина, пройшовши цей бар'єр, потрапляє у тонку кишку, де є сприятливе для вібріона лужне середовище. Фаза колонізації кишечного епітелію Завдяки адгезивним властивостям, вібріон прикріплюється до мікроворсинок клітин слизової оболонки тонкої кишки і розмножується на їх поверхні без продуктивного ушкодження ентероцитів і розвитку запалення. Фаза маніфестації клінічних проявів
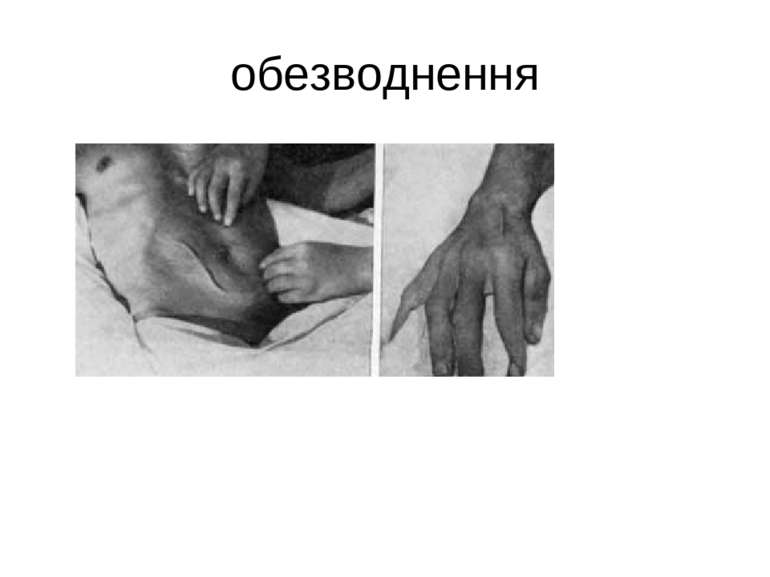
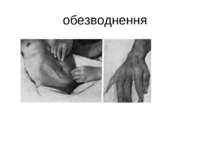
Патогенез Холерні вібріони, розмножившись до відповідної концентрації, спричинюють розвиток клінічної симптоматики. Провідний фактор їх патогенності, який визначає розвиток діареї, це холероген. захворювання супроводжується втратою великої кількості рідини з низьким вмістом білка і високою концентрацією вищезгаданих іонів й гідрокарбонату. Дефіцит калію сприяє порушенню функції міокарда і нирковихканальців, парезу кишечника і виникненню судом. Розвивається позаклітинна ізотонічна дегідратація, згущення крові й порушенням мікроциркуляції, це призводить до тканинної гіпоксії, метаболічного ацидозу і респіраторного алкалозу, недостатньої функції нирок, печінки, міокарда та інших органів й систем.
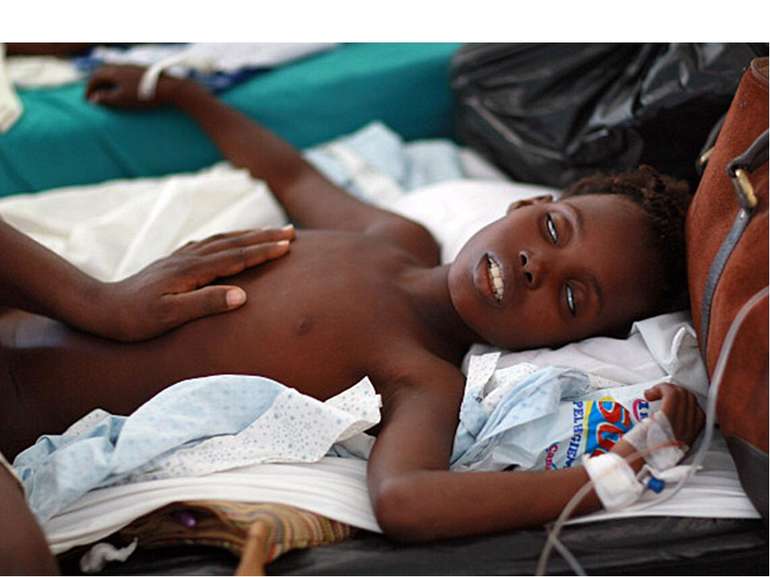
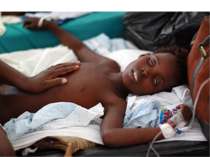
Клініка Інкубаційний період при холері триває 2-3 дні. Клінічна картина залежить від ступеня зневоднення організму і показників водно-іонного обміну. Температура тіла, зазвичай, нормальна. При типовому перебігу хвороба починається гостро з проносу. Позиви на дефекацію не супроводжу-ються болем. Протягом перших 2-3 годин випорожнення зберігають каловий характер, але надалі швидко втрачають забарвленість, стають рясними, водянистими, прозорими, з пластівцями слизу, набувають вигляду «рисового відвару», можуть мати слабкий запах свіжої риби. Хвороба швидко прогресує. Випорожнення стають частішими, за добу з кишечника може виділятися аж до 10 літрів випорожнень. Як правило, при холері пронос передує блюванню.
Клінічні форми Блискавична холера. Характеризується бурхливим розвитком зневоднення на тлі гострого токсикозу. Швидко розвивається дегідратаційний шок, ураження нервової системи, судоми, ціаноз,падіння АТ. Хворі гинуть протягом однієї доби. Суха холера. З самого початку захворювання розвивається парез кишечника. У хворих відсутні пронос і блювання. Серед повного здоров'я з'являється різка загальна слабкість, швидко розвивається ціаноз, судоми, задишка, колапс, що за кілька годин призводить до смерті. Септична холера. Розвивається внаслідок приєднання вторинної інфекції — холерний тифоїд. Підвищується температура тіла до 39-40 °C, виникають марення, галюцинації.
Лабораторна діагностика Посів фекалій проводять на рідкі середовища збагачення, лужний МПА, елективні та диференційно-діагностичні середовища (наприклад, TCBS-arap). Підозрілі колонії пересівають для виділення чистих культур. Потім визначають морфологічні, біохімічні властивості і антигенну структуру холери. Важливе діагностичне значення має типування за допомогою холерних діагностичних бактеріофагів. Всі V. cholerae лізуються бактеріофагом IV групи, а вібріони біовара Ель-Тор - фагами групи V.
Діагностика Для прискореної діагностики холери застосовують іммунолюмінесцептний і іммобілізаційний методи (РІХ) з діагностикумом. Для прискореної біохімічної ідентифікації збудника холери запропонований набір СІБ з 13 тестів (оксиду-за, індол, лактоза, глюкоза, сахароза, маноза, арабіноза, маніт, інозит, аргінін, орнітин, лізин), диференціює від представників сімейства Enterobacteriaceae, бактерій родів Plesiomonas, Aeromunas та ін.
Профілактика В рамках першого напряму найефективніше вакцинація перед поїздкою в тропічну країну. Використовуються вакцини: WC / rBS –отримана методами генної інженерії. Ефективність 85-90%. CVD 103-HgR – Ефективність – 95% Модифікована WC / rBS –Має низьку ефективність, дешева, ліцензована тільки для В’єтнаму. Індивідуальна профілактика холери включає дотримання санітарних норм: миття рук, постільної білизни. В ендемічних осередках не можна купатися у водоймах.
V.vulnificus був відкритий у 1976 р. один із найбільш патогенних нехолерних вібріонів виявляють у морській воді, рибі, молюсках, ракоподібних викликає ранові інфекції, які характеризуються швидким розвитком некрозу. Особливо важкою формою є первинна септицемія (летальність біля 50 %) Основний метод діагностики - бактеріологічний
V.parahaemolyticus був виділений в 1950 р в Японії зараження відбувається при вживанні в їжу сирих або напівсирих морських продуктів, а також при купанні. В результаті розвивається харчова токсикоінфекція. При потраплянні збудника в рану може викликати ранову інфекцію. Основний метод діагностики: бактеріологічний.
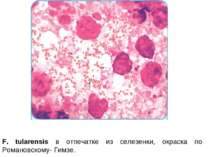
Туляремія Туляремі я (англ. tularaemia, tularemia, також старі назви — чума Пахвант Валлі; гарячка оленячої мухи; інфекція, спричинена Francisella tularensis; кролина гарячка; гарячка Охари; біляча чума; мала чума; мишина хвороба) — гостра зоонозна природноосередкова інфекційна хвороба з множинними шляхами зараження, яка перебігає з інтоксикацією, гарячкою,ураженням лімфа-тичних вузлів, шкіри, слизових оболонок, легенів.
Етіологія Francisella tularensis відноситься до родини Francisellaceae, роду Francisella. Є 4 підвиди, які чітко відрізняються за ферментативними властивостями і ступенем патогенності: найпатогенніший американський (F. tularensis tularensis) або підвид А, що чітко асоційований з смертельними легеневими ураженнями; (F. tularensis holarctica) або підвид В, широко поширений в Європі та Азії, менше у Північній Америці, з нечастими легеневими ураженнями і низькою летальністю. середньоазійський (F. tularensis mediasiatica) підвид, поширений в основному в Центральній Азії; є мало відомостей на сьогодні про його здатність інфікувати людей; підвид F. tularensis novicida, що відомий по декількох випадках захворювання у осіб із імунодефіцитами
Біологічні властивості Морфологія Дрібні поліморфні Гр- кокобактерії або палички Нерухомі Не утворюють спор Мають ніжну капсулу Культуральні властивості Облігатні аероби, вибагливі до поживних середовищ (потребують додавання екстрактів із органів і тканин, цистеїну, глюкози, жовтку). Дуже повільно ростуть на поживних середовищах, особливо в перших генераціях. Селективні середовища Жовткове середовище Мак-Коя і Чепіна Глюкозо-цистиновий кров'яний агар Френсіса
Фактори патогенності Збудник туляремії відноситься до внутрішньо-клітинних паразитів (ця властивість зближує їх з вірусами), мешкає в фагоцитах, пригнічуючи їх здатність вбивати чужорідні клітини. Має набір факторів патогенності — капсулу, що як раз і пригнічує фагоцитоз, фермент нейрамінідазу, який сприяє прикріпленню бактерії до клітин-мішеней і, як і всі грамнегативні види, ендотоксини, які спричинюють при руйнуванні мікробної клітини симптоми інтоксикації в організмі. Крім того, у туляремійної палички виявлені рецептори, які зв'язуються з Fc-фрагментом антитіл класу IgG, що порушує активність і системи комплементу, і макрофагів. Після того, як F. tularensis проникає всередину фагоциту, вона блокує його фагосоми в цитозолі і швидко розмножується. Зрештою, інфікована клітина піддається апоптозу, і потомство бактерії вивільняється, ініціюючи нові цикли інфекції.
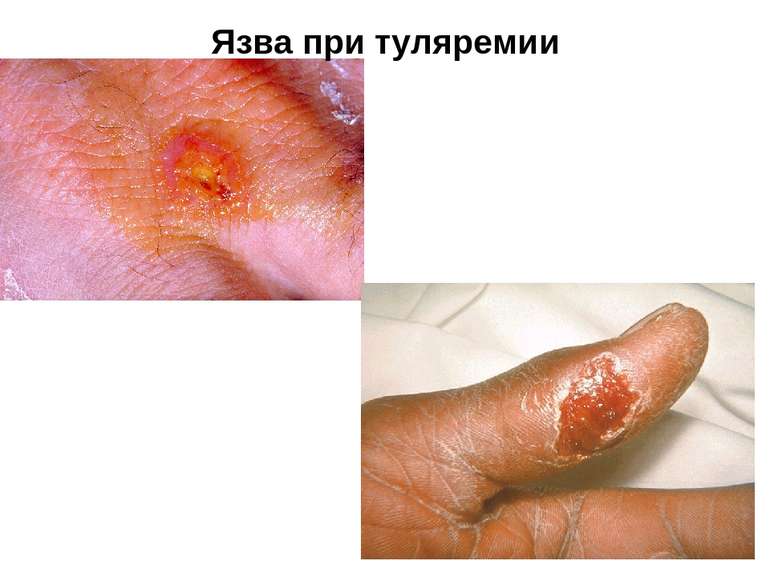
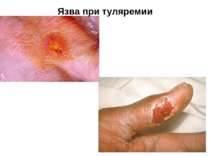
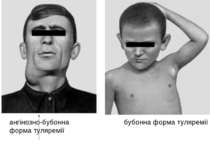
клініка Інкубаційний період при туляремії — частіше в межах 3-7 діб, іноді скорочується до декількох годин або, навпаки, подовжується до 2-3 тиж. Захворювання починається гостро— з ознобу й швидкого підвищення температури тіла до 38-40 °С. Рано з'являються інтенсивний біль голови, запаморочення, м'язовий біль, виражене нездужання, втрачається апетит; можливі блювання, носові кровотечі. Хворі нерідко ейфоричні. Обличчя і кон'юнктиви гіперемовані, судини склер розширені. У дітей перших років життя можуть з'являтися риніт, фарингіт. На шкірі іноді виникає еритематозне, папульозне, везикульозне або геморагічне висипання, на слизовій ротової порожнини — петехії. Язик вкритий нальотом. Багато підшкірних лімфовузлів збільшені до розмірів горошини або волоського горіха.
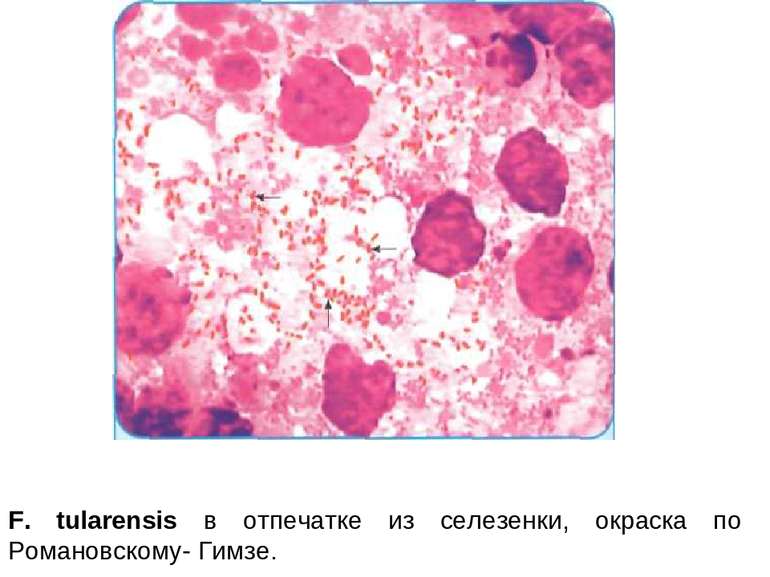
Лабораторна діагностика Імуноферментний аналіз (ІФА) Шкірно-алергічна проба з тулярином — суспензією вбитих туляремійних мікробів. Реакція шкіри враховується через 24-48 год. Проба вважається позитивною при утворенні інфільтрату і гіперемії діаметром 0,5 см й більше. Бактеріологічні дослідження здійснюють в спеціальних лабораторіях при дотриманні режиму безпеки. Матеріал від хворих (кров, пунктат бубону, виділення з виразки на шкірі, кон'юнктиви, кров) забирають у перші дні хвороби, до застосування антибіотиків. Однак посів матеріалу безпосередньо на штучні живильні середовища в більшості випадків не дозволяє виділити збудника.
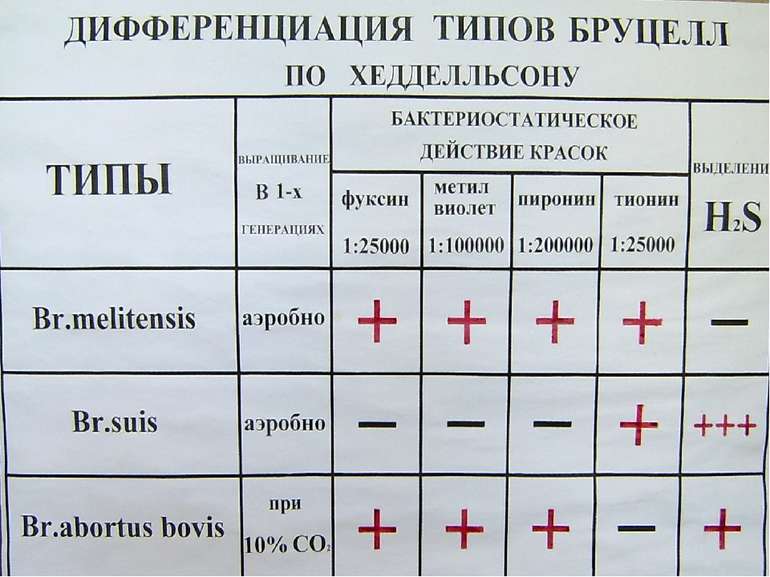
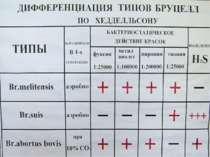
БРУЦЕЛЛЕЗ Зооантропонозное инфекционное заболевание, вызываемое бруцеллами и характеризующееся лихорадкой, поражением опорно-двигательного аппарата, нервной системы, длительным течением. Виды бруцелл, патогенные для человека: B.melitensis, B.abortus, B.suis Характеристика возбудителя: – мелкие, неподвижные грамотрицательные кокковидные палочки; капсул не образуют; – хемоорганотрофы, требовательны к питательным средам, строгие аэробы, но некоторые штаммы нуждаются в повышенном содержаниии СО2 (B.abortus); – ферментируют глюкозу и арабинозу до кислоты, восстанавливают нитраты в нитриты, образуют сероводород, не образуют индол, цитрат не утилизируют Эпидемиология: – источник инфекции - мелкий и крупный рогатый скот, свиньи, козы, овцы; мясо и молочные продукты от зараженного скота (сырое молоко, сыр, брынза, творог) – пути передачи – через слизистую дыхательных путей, желудочно-кишечный тракт и поврежденную кожу – инкубационный период 7-30 дней, в среднем 12-14 суток Лечение и профилактика: Антибиотики (левомицетин, диксициклин, синтомицин, тетрациклин и др.). Вакцинация декретированных контингентов живой противобруцеллезной вакциной
Схожі презентації
Категорії