Презентація на тему:
ФІЗІОЛОГІЯ МІКРОЦИРКУЛЯЦІЇ, ВЕНОЗНОЇ ТА ЛІМФАТИТЧНОЇ СИСТЕМИ, РЕГУЛЯЦІЯ КРОВООБІГУ
Завантажити презентацію
ФІЗІОЛОГІЯ МІКРОЦИРКУЛЯЦІЇ, ВЕНОЗНОЇ ТА ЛІМФАТИТЧНОЇ СИСТЕМИ, РЕГУЛЯЦІЯ КРОВООБІГУ
Завантажити презентаціюПрезентація по слайдам:
ТЕМА ЛЕКЦІЇ: “ФІЗІОЛОГІЯ МІКРОЦИРКУЛЯЦІЇ, ВЕНОЗНОЇ ТА ЛІМФАТИТЧНОЇ СИСТЕМИ, РЕГУЛЯЦІЯ КРОВООБІГУ”
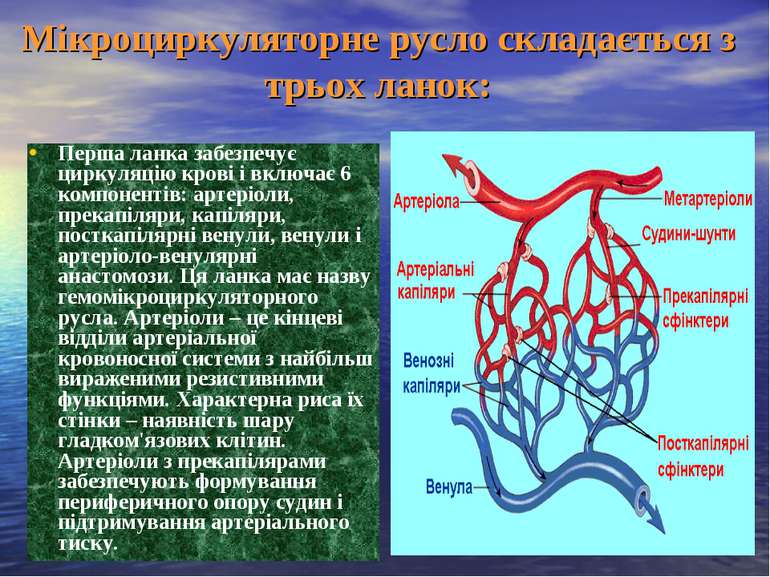
Мікроциркуляторне русло складається з трьох ланок: Перша ланка забезпечує циркуляцію крові і включає 6 компонентів: артеріоли, прекапіляри, капіляри, посткапілярні венули, венули і артеріоло-венулярні анастомози. Ця ланка має назву гемомікроциркуляторного русла. Артеріоли – це кінцеві відділи артеріальної кровоносної системи з найбільш вираженими резистивними функціями. Характерна риса їх стінки – наявність шару гладком'язових клітин. Артеріоли з прекапілярами забезпечують формування периферичного опору судин і підтримування артеріального тиску.
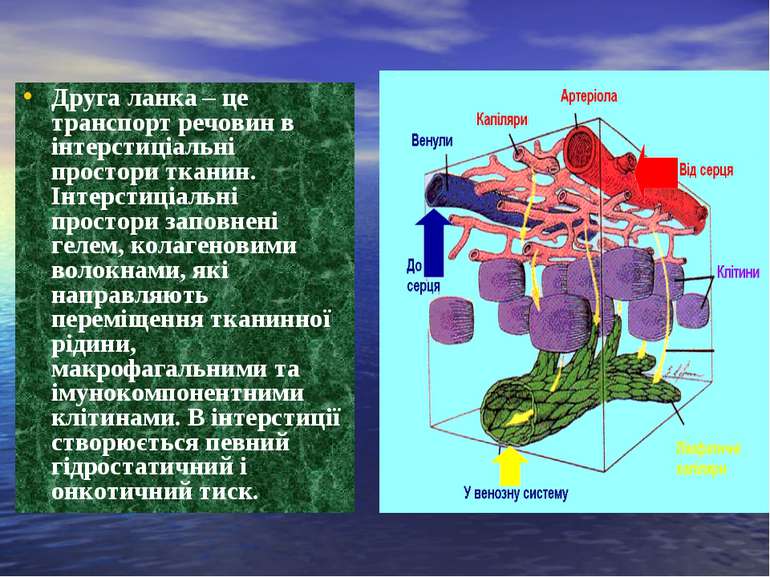
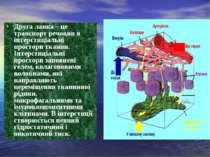
Друга ланка – це транспорт речовин в інтерстиціальні простори тканин. Інтерстиціальні простори заповнені гелем, колагеновими волокнами, які направляють переміщення тканинної рідини, макрофагальними та імунокомпонентними клітинами. В інтерстиції створюється певний гідростатичний і онкотичний тиск.
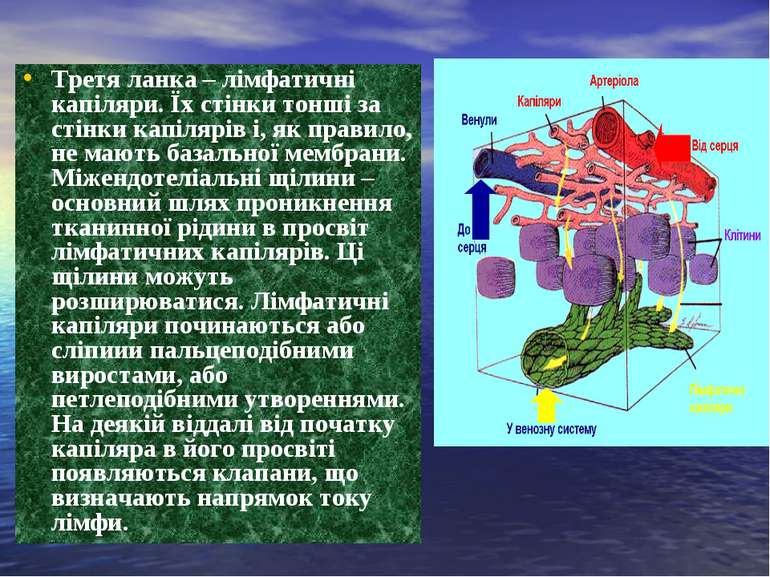
Третя ланка – лімфатичні капіляри. Їх стінки тонші за стінки капілярів і, як правило, не мають базальної мембрани. Міжендотеліальні щілини – основний шлях проникнення тканинної рідини в просвіт лімфатичних капілярів. Ці щілини можуть розширюватися. Лімфатичні капіляри починаються або сліпиии пальцеподібними виростами, або петлеподібними утвореннями. На деякій віддалі від початку капіляра в його просвіті появляються клапани, що визначають напрямок току лімфи.
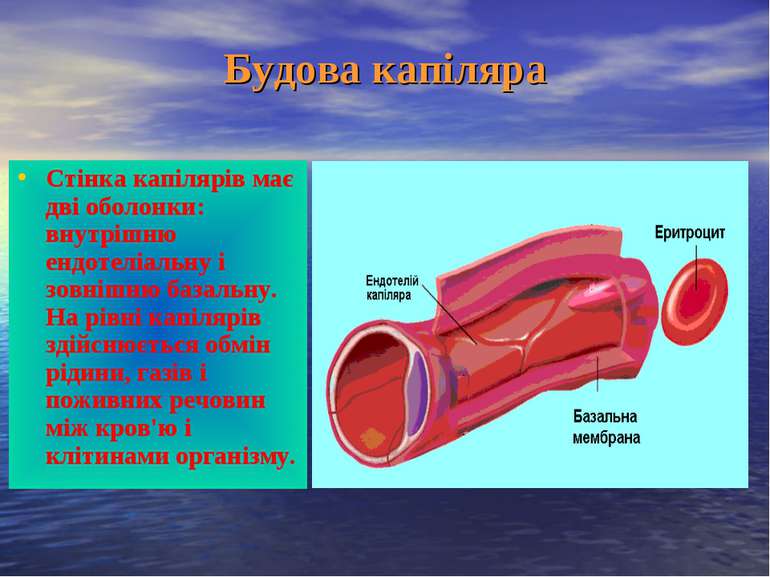
Будова капіляра Стінка капілярів має дві оболонки: внутрішню ендотеліальну і зовнішню базальну. На рівні капілярів здійснюється обмін рідини, газів і поживних речовин між кров'ю і клітинами організму.
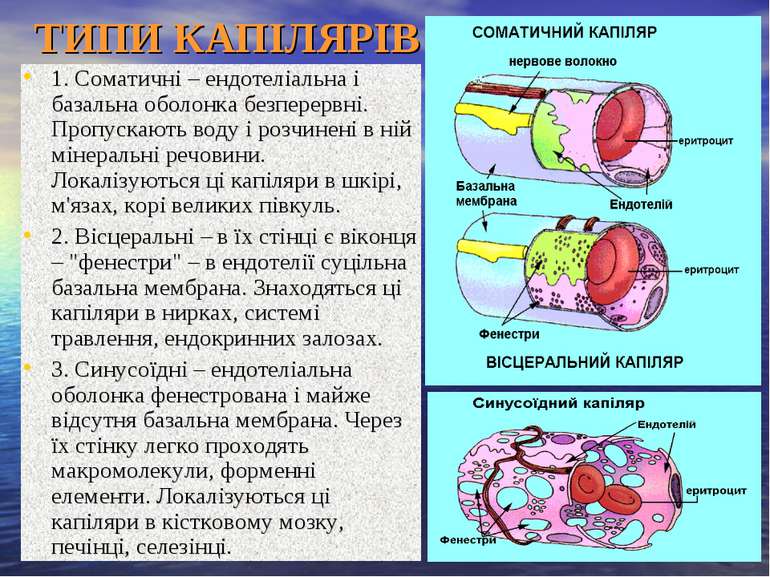
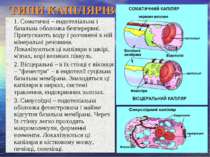
ТИПИ КАПІЛЯРІВ 1. Соматичні – ендотеліальна і базальна оболонка безперервні. Пропускають воду і розчинені в ній мінеральні речовини. Локалізуються ці капіляри в шкірі, м'язах, корі великих півкуль. 2. Вісцеральні – в їх стінці є віконця – "фенестри" – в ендотелії суцільна базальна мембрана. Знаходяться ці капіляри в нирках, системі травлення, ендокринних залозах. 3. Синусоїдні – ендотеліальна оболонка фенестрована і майже відсутня базальна мембрана. Через їх стінку легко проходять макромолекули, форменні елементи. Локалізуються ці капіляри в кістковому мозку, печінці, селезінці.
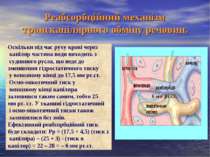
Механізми транскапілярного обміну Обмін через капілярну стінку здійснюється за рахунок таких механізмів: 1) фільтраційно-реабсорбційного; 2) дифузії; З) піноцитозу. Фільтрація і реабсорбція відбуваються за рахунок різниці гідростатичного тиску крові і гідростатичного тиску оточуючих тканин, а також під дією різниці величин онко- і осмотичного тиску крові і міжклітинної рідини. В основі дифузії лежить градієнт концентрації по обидва боки мембрани. Дифузія – відіграє важливу роль в процесах переходу газів через стінку капілярів. Третій механізм – піноцитоз – грає важливу роль в здійсненні креаторних зв'язків в організмі. Проте він відбуваеться дуже повільно і відіграє незначну роль в транскапілярному обміні.
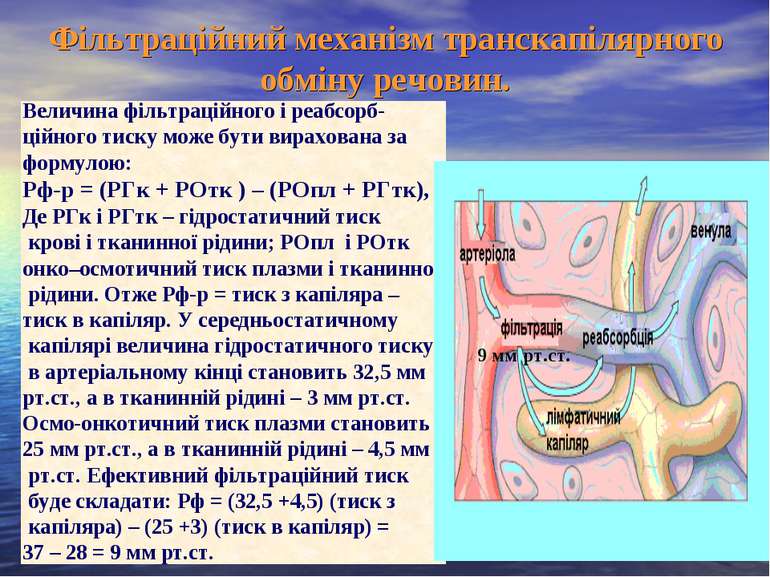
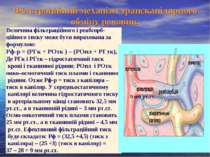
Фільтраційний механізм транскапілярного обміну речовин. Величина фільтраційного і реабсорб- ційного тиску може бути вирахована за формулою: Рф-р = (РГк + РОтк ) – (РОпл + РГтк), Де РГк і РГтк – гідростатичний тиск крові і тканинної рідини; РОпл і РОтк онко–осмотичний тиск плазми і тканинної рідини. Отже Рф-р = тиск з капіляра – тиск в капіляр. У середньостатичному капілярі величина гідростатичного тиску в артеріальному кінці становить 32,5 мм рт.ст., а в тканинній рідині – 3 мм рт.ст. Осмо-онкотичний тиск плазми становить 25 мм рт.ст., а в тканинній рідині – 4,5 мм рт.ст. Ефективний фільтраційний тиск буде складати: Рф = (32,5 +4,5) (тиск з капіляра) – (25 +3) (тиск в капіляр) = 37 – 28 = 9 мм рт.ст. 9 мм рт.ст.
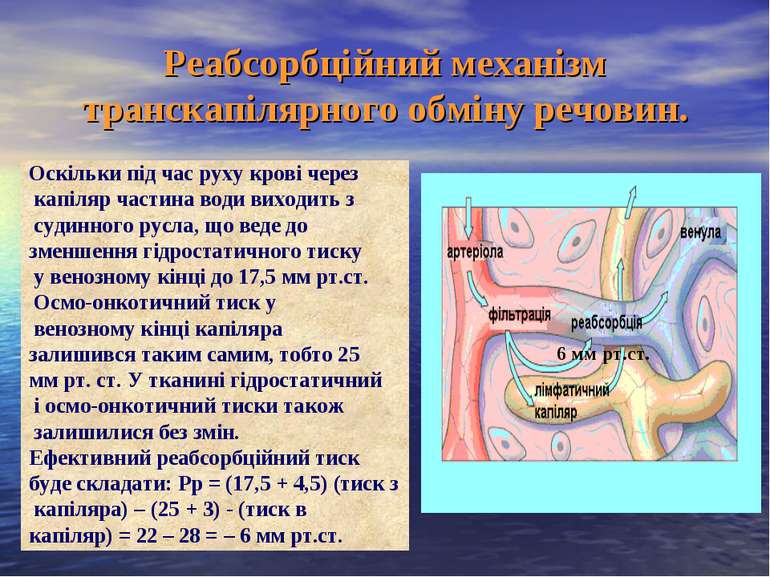
Реабсорбційний механізм транскапілярного обміну речовин. Оскільки під час руху крові через капіляр частина води виходить з судинного русла, що веде до зменшення гідростатичного тиску у венозному кінці до 17,5 мм рт.ст. Осмо-онкотичний тиск у венозному кінці капіляра залишився таким самим, тобто 25 мм рт. ст. У тканині гідростатичний і осмо-онкотичний тиски також залишилися без змін. Ефективний реабсорбційний тиск буде складати: Рр = (17,5 + 4,5) (тиск з капіляра) – (25 + 3) - (тиск в капіляр) = 22 – 28 = – 6 мм рт.ст. 6 мм рт.ст.
Вени – це судини, які несуть кров з органів і тканин до серця в праве передсердя. Виняток складають легеневі вени, які несуть артеріальну кров від легенів в ліве передсердя. Сукупність всіх вен складає венозну систему. Розрізняють поверхневі і глибокі вени. Поверхневі вени називають ще шкірними, оскільки розміщені в підшкірно-жировій клітковині. Глибокі вени супроводжують артерії, чому і отримали назву вен-супутниць. Для вен характерна висока здатність до розтягнення і відносно низька еластичність. Внутрішня поверхня більшості вен, за винятком дрібних венул, вен ворітної системи і порожнистих вен, має складки внутрішньої оболонки - клапани. Кров у венозній системі рухається проти сили тяжіння, що сприяє розвитку застою.
Механізми забезпечення руху крові у венах 1. Рух крові обумовлений різницею тиску у венозній системі. Кров тече з області високого тиску, що створюється роботою серця, енергією серцевого викиду, в область більш низького тиску. 2. Велика роль у забезпеченні руху крові у венах належить негативному тиску в грудній клітці. При вдиху збільшується об'єм грудної клітки і розширюються порожнисті вени. Цим самим полегшується приток венозної крові до серця. Вплив дихальних рухів на венозний кровообіг називається дихальною помпою. 3. Певний вплив на кровотік у венах мають скорочення скелетних м'язів, що стискають вени. При цьому тиск в них підвищується і завдяки наявності клапанів, які попереджують відтік крові до капілярів, кровотік має напрямок до серця. Це явище отримало назву м'язової венозної помпи. 4. Діафрагмальна помпа. Під час вдиху діафрагма скорочується і тисне на внутрішні органи. З них витискається кров у ворітну вену і далі тече в порожнисту. 5. У русі крові у венах відіграють певну роль і перистальтичні скорочення стінок деяких вен. У венах печінки такі скорочення виникають з частотою 2-3 за хвилину.
Методи вимірювання венозного тиску Вимірювання венозного тиску (флеботонометрія) дає інформацію про діяльність правого шлуночка і здійснюється прямим та непрямим способами. Пряме вимірювання проводять за допомогою флеботонометра, який являє собою водяний манометр. Манометричну скляну трубку з поділками від 0 до 250 мм перед вимірюванням стерилізують і наповнюють стерильним фізіологічним розчином. Прилад встановлюють так, щоб нульова поділка шкали була на рівні правого передсердя (нижній край грудного м'яза). Проколюють ліктьову вену, у горизонтальному положенні обстежуваного, і голку з'єднують через трубочку з манометром. Спостерігають за рівнем підняття розчину в манометричній трубці. Венозний тиск у здорової людини коливається від 50 до 100 мм вод. ст. і одинаковий на обох руках.
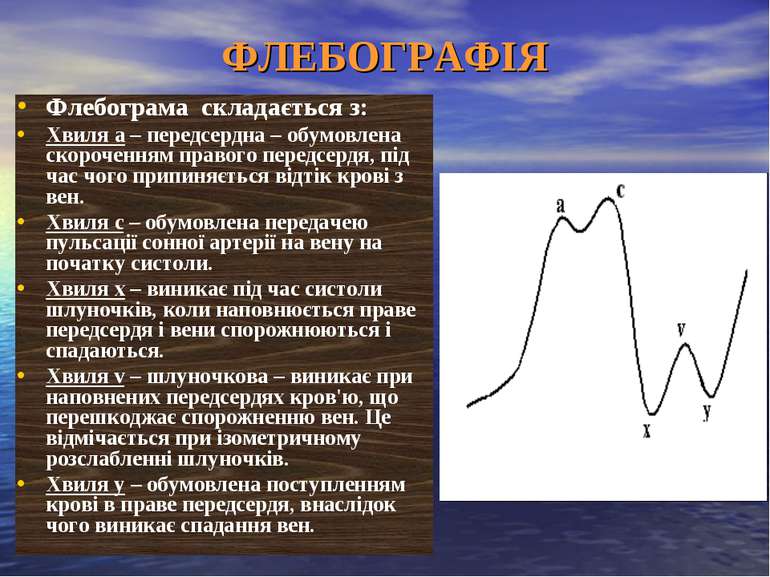
ФЛЕБОГРАФІЯ Флебограма складається з: Хвиля а – передсердна – обумовлена скороченням правого передсердя, під час чого припиняється відтік крові з вен. Хвиля с – обумовлена передачею пульсації сонної артерії на вену на початку систоли. Хвиля х – виникає під час систоли шлуночків, коли наповнюється праве передсердя і вени спорожнюються і спадаються. Хвиля v – шлуночкова – виникає при наповнених передсердях кров'ю, що перешкоджає спорожненню вен. Це відмічається при ізометричному розслабленні шлуночків. Хвиля y – обумовлена поступленням крові в праве передсердя, внаслідок чого виникає спадання вен.
Морфо-функціональна характеристика лімфатичної системи. Лімфатична система складається з лімфатичних судин, лімфатичних вузлів і лімфатичних протоків. Всі тканини, крім кісткової, нервової і поверхневих шарів шкіри пронизані сіткою лімфатичних капілярів. При злитті декількох капілярів утворюється лімфатична судина. Тут же знаходиться і перший клапан. Далі по ходу судин знаходяться інші клапани. Вони перешкоджають зворотному току лімфи. З кожного органу або частини тіла виходять лімфатичні судини, які направляються до регіональних лімфатичних вузлів. Судини, якими лімфа поступає у вузол, називаються приносними, судини, якими лімфа виходить з воріт вузла, називаються виносними лімфатичними судинами. Лімфатичні вузли виконують, по–перше, бар'єрно-фільтраційну функцію, завдяки присутності макрофагів і сіточки з ретикулярних волокон в просвіті синусів; по–друге, лімфатичні вузли є органами лімфопоезу (В – і Т–лімфоцити); по–третє, лімфатичні вузли - це депо лімфи. Основними колекторами лімфатичної системи, якими лімфа відтікає у венозне русло, є грудна лімфатична протока і шийна лімфатична протока, яка збирає лімфу від голови і прилягаючих ділянок.
Функції лімфатичної системи: 1. Підтримування постійного об'єму і складу тканинної рідини шляхом постійного дренування міжклітинного простору. 2. Перенесення поживних речовин з травного каналу у венозну систему. 3. Бар'єрно-фільтраційна функція – забезпечується лімфатичними вузлами. 4. Участь в імунологічних реакціях. У лімфатичних вузлах з В–лімфоцитів утворюються плазматичні клітини, які виробляють антитіла, знаходяться і Т–лімфоцити, які відповідають за клітинний імунітет.
Види лімфи: І. Периферична – лімфа, яка відтікає від органів. 2. Проміжна (транспортна) – лімфа, яка пройшла через лімфатичні вузли. 3. Центральна - лімфа, яка знаходиться в лімфатичних протоках. Найбільш чітка різниця між видами лімфи в клітинному складі. У периферичній лімфі клітин мало – на 90 % це лімфоцити. У проміжній лімфі кількість лейкоцитів збільшується за рахунок утворення в лімфатичних вузлах плазмоцитів. У центральній лімфі переважають лімфоцити, але появляються нейтрофіли, еозинофіли.
Механізми лімфовідтіку: 1. У відтоку лімфи провідне значення належить силі напірної і проштовхуючої дії рідини, проникаючої з міжклітинного простору в лімфатичні капіляри. Тобто це відбувається під впливом гідростатичного тиску. Утворена лімфа механічно виштовхує ту, яка була в лімфатичних капілярах. 2. Відтоку лімфи сприяє різниця тиску в лімфатичних судинах. Так, в дрібних лімфатичних судинах тиск лімфи складає 8-10 мм вод. ст., а в місці впадіння грудної протоки у венозну систему він, як і в крупних венах, нижчий за атмосферний. 3. На рух лімфи має вплив скорочення скелетних м'язів, що оточують лімфатичні шляхи. Ці скорочення створюють своєрідну помпу, яка поперемінно стискає судини. 4. Лімфовідтоку сприяє зміна внутрішньочеревного тиску, рух органів травлення, а також дихальні рухи, що викликають розширення грудної протоки при вдиху і стиснення її при видиху. 5. Встановлені нервові впливи на рух лімфи. При стимуляції симпатичних волокон спостерігається припинення руху лімфи внаслідок спазму лімфатичних судин.
Місцеві механізми регуляції просвіту судин Діяльності органів і тканин відповідає певний рівень метаболізму і зв'язана з ним потреба в кисні. Кисень приноситься до тканин тільки кров'ю і з нею видаляються з тканин продукти окиснення. Звідси виходить, що збільшений притік крові, адекватний посиленому метаболізму, є обов'язковою умовою тривалої роботи будь-якого органа. На цій основі реалізуються механізми саморегуляції, які забезпечують відповідність між рівнем функції органа і його кровообігом. В основі цих місцевих механізмів лежить той факт, що продукти метаболізму здатні розширювати артеріоли і збільшувати, у відповідності з діяльністю органа, кількість відкритих функціонуючих капілярів. Метаболіти, які виробляються в тканинах проявляють активний вплив на гладко-м'язові клітини за принципом зворотнього зв'язку. Так, при підвищенні тонусу прекапілярних сфінктерів капілярний кровотік зменшується, відповідно збільшується концентрація метоблітів, які проявляють судиннорозширюючу дію. Подібними ефектами володіють низьке напруження кисню і високе вуглекислого газу, підвищення концентрації іонів водню.
Базальний тонус судин Гладкі м'язи стінок судин ніколи не бувають повністю розслаблені. У них постійно зберігається деяке напруження – м'язовий тонус. Тонус гладких м'язів забезпечується двома механізмами: міогенним і нейро-гуморальним. Міогенна регуляція відіграє головну роль у підтриманні судинного тонусу. Навіть при повній відсутності зовнішніх нервових і гуморальних впливів продовжує зберігатися залишковий тонус судин, який отримав назву базального. В основі базального тонусу лежить здатність деяких гладком'язових клітин судин до автоматії і поширенню збудження по клітинах, що створює ритмічні коливання тонусу. Вона добре виражена в артеріолах, прекапілярних сфінктерах. Базальний тонус не однаковий в різних областях судинного русла. Він найбільше виражений в судинах органів з високим рівнем метаболізму. Завдяки наявності базального тонусу і здатності його до місцевої саморегуляції, судини цих ділянок можуть підтримувати об'ємну швидкість кровотоку на постійному рівні; незалежно від коливань системного артеріального тиску (судини нирок, серця, мозку).
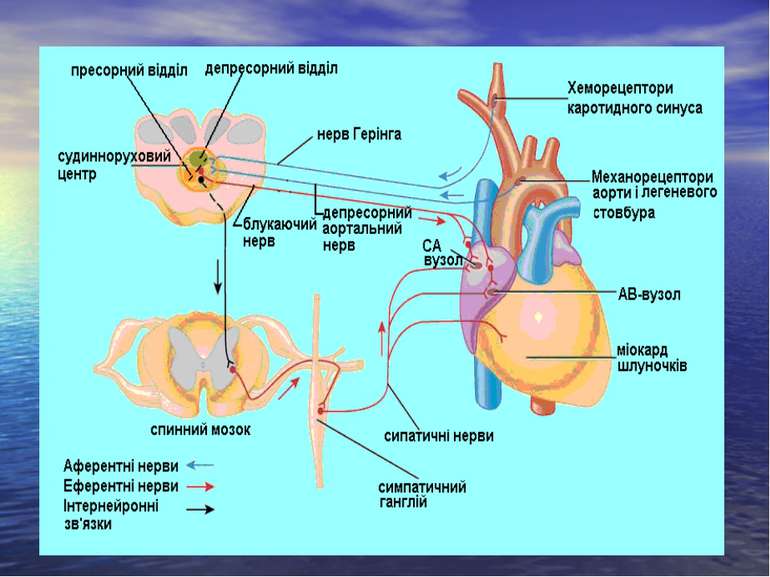
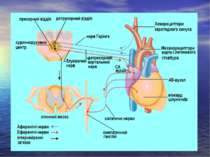
Характеристика аферентної ланки Чутлива інервація серця і судин представлена нервовими закінченнями. Рецептори за своєю функцією поділяють на механорецептори, реагуючі на зміну артеріального тиску і хеморецептори, чутливі до зміни хімічного складу крові. Подразником механорецепторів є власне не тиск, а швидкість і ступінь розтягнення тканин, наростаючими або пульсовими коливаннями кров'яного тиску. Ангіорецептори розміщені у всій судинній системі і складають єдине рецепторне поле, їх набільше скупчення знаходиться в основних рефлексогенних зонах: аортальній, синокаротидній, в судинах легеневого кола кровообігу. У відповідь на кожне систолічне підвищення артеріального тиску механорецептори цих зон генерують залп імпульсів, які зникають при діастолічному зниженні тиску. Мінімальний поріг збудження механорецепторів – 40 мм рт.ст., максимальний – 200 мм рт.ст. Підвищення тиску вище цього рівня не веде до додаткового почащення імпульсації.
Значення механорецепторів в регуляції тонусу судин Від механорецепторів дуги аорти чутлива інформація передається лівим депресорним (аортальним) нервом, гілкою блукаючого нерва до довгастого мозку. В місці розгалуження загальної сонної артерії на внутрішню і зовнішню знаходиться каротидний синус. Збудження від механорецепторів зони каротидного синуса йде синокаротидним нервом (гілкою язикоглоткового нерва) до довгастого мозку. У судинах малого кола кровообігу також є механорецептори. Виділяють три основні рецепторні зони: стовбур легеневої артерії і її біфуркація, позачасткові ділянки легеневих вен, найдрібніші судини. Основна регуляторна роль належить рецепторній зоні стовбура легеневої артерії, звідки аферентна інформація блукаючим нервом поступає до довгастого мозку.
Значення хеморецепторів в регуляції тонусу судин Важливе значення в регуляції системного кровообігу, крім механорецепторів відіграють і хеморецептори. Особливе регуляторне значення належить хеморецепторам в аортальній і каротидній рефлексогенних зонах, їх скупчення названі відповідно аортальними і каротидними клубочками. Хеморецептори виявлено також в судинах серця, селезінки, нирок, кісткового мозку, органів травлення та ін. Їх фізіологічна роль полягає в сприйнятті концентрації поживних речовин, гормонів, осмотичного тиску крові і передачі сигналу про їх зміни в ЦНС. Механо- і хеморецептори розміщені також у стінках порожнистих вен.
Роль кори головного мозку і гіпоталамуса в регуляції кровообігу Центри гіпоталамуса чинять низхідні впливи на судинноруховий центр довгастого мозку. У гіпоталамусі розрізняють депресорну і пресорну зони. Тому це дає підстави розглядати гіпоталамічний рівень як дублера основного бульбарного центру. Зараз відомо, що певні зони кори головного мозку проявляють низхідні впливи на основний судинно-руховий центр довгастого мозку. Ці впливи формуються в результаті співставлення інформації, яка надійшла у вищі відділи нервової системи від різних рецепторних зон. Вони забезпечують реалізацію серцево-судинного компоненту емоцій, поведінкових реакцій.
Нервова еферентна ланка регуляції судинного тонусу Нервовий механізм еферентної регуляції кровообігу здійснюється, по-перше, за участю прегангліонарних симпатичних нейронів, тіла яких розміщені в передніх рогах грудного і поперекового відділів спинного мозку, а також постгангліонарних нейронів, що лежать в пара- і превертебральних симпатичних гангліях. Другим компонентом є прегангліонарні парасимпатичні нейрони ядра блукаючого нерва, розміщеного в довгастому мозку, і ядра тазового нерва, яке розташоване в крижовому відділі спинного мозку, і їх постгангліонарні нейрони. Третю частину для порожнистих вісцеральних органів складають еферентні нейрони метасимпатичної нервової системи, що локалізуються в інтрамуральних гангліях їх стінок. Названі нейрони являють собою загальний кінцевий шлях від еферентних і центральних впливів, які через адренергічні, холінергічні та інші механізми регуляції діють на серце і судини.
Вплив катехоламінів і вазопресину на тонус судин Вплив адреналіну і норадреналіну, які виділяються мозковим шаром надниркових залоз, визначається існуванням різних типів адренорецепторів – α і β. Взаємодія гормона з α–адренорецептором викликає скорочення стінки судини, з β–адренорецепторм розслаблення. Адреналін взаємодіє з α– і β–адренорецепторами, норадреналін в основному з α–адренорецепторами. Адреналін володіє різкою судинною дією. На артерії і артеріоли шкіри, органів травлення, нирок і легень він проявляє судиннозвужуючий вплив; на судини скелетних м'язів мозку і серця розширюючий, сприяючи цим перерозподілу крові в організмі. При фізичному напруженні, емоційному збудженні він сприяє збільшенню кровотоку через скелетні м'язи, мозок, серце. Вазопресин (антидіуретичний гормон) – гормон задньої частки гіпофіза, – викликає звуження артерій і артеріол органів черевної порожнини і легень. Проте судини мозку і серця реагують на цей гормон розширенням, що сприяє покращенню живлення мозкової тканини і серцевого м'яза.
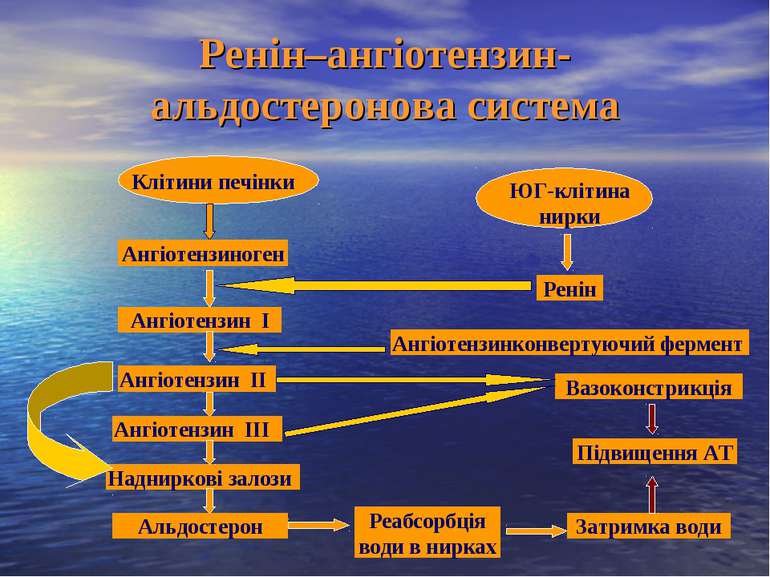
Роль ренін–ангіотензин-альдостеронової системи в регуляції судинного тонусу Клітини юкстагломерулярного апарату нирок продукують фермент ренін у відповідь на зниження ниркової перфузії або зростання впливу симпатичної нервової системи. Він перетворює ангіотензиноген (α2–глобулін), що синтезується в печінці, в ангіотензин І. Ангіотензин І, під впливом ангіотензинперетворюючого ферменту в судинах легень, перетворюється в ангіотензин II. Ангіотензин ІІ володіє сильною вазоконстрикторною дією. Це пояснюється наявністю чутливих до ангіотензину II рецепторів у прекапілярних артеріолах. Системний судиннозвужуючий ефект супроводжується зменшенням кровотоку в нирках, кишках і шкірі і збільшенням його в мозку, серці і надниркових залозах. Встановлено, що збільшення вмісту реніну і ангіотензину в крові посилює відчуття спраги і навпаки. Крім цього ангіотензин II безпосередньо, або, перетворившись в ангіотензин III, стимулює виділення альдостерону. Альдостерон, що виробляється в кірковому шарі надниркових залоз, володіє надзвичайно високою здатністю посилювати зворотнє всмоктування натрію в нирках, слинних залозах, травній системі, змінюючи таким чином чутливість стінок судин до впливу адреналіну і норадреналіну.
Ренін–ангіотензин-альдостеронова система Ангіотензиноген Клітини печінки ЮГ-клітина нирки Ренін Ангіотензин І Ангіотензин ІІ Ангіотензинконвертуючий фермент Ангіотензин ІІІ Надниркові залози Альдостерон Реабсорбція води в нирках Затримка води Вазоконстрикція Підвищення АТ
Зміни просвіту судин при рефлекторних впливах з механорецепторів серця і судин Імпульси від А–рецепторів передсердь підвищують симпатичний тонус. Саме збудження цих рецепторів веде до збільшення частоти серцевих скорочень. Рефлекторною реакцією, що виникає при подразненні В–рецепторів передсердь є зростання парасимпатичного тонусу і відповідно зменшення частоти серцевих скорочень. Збудження від механорецепторів шлуночків серця приводить до зменшення ЧСС і викликає розширення судин. Подразнення механорецепто-рів аорти, каротидного синуса, стовбура легеневої артерії підвищеним АТ веде до рефлекторного зниження ЧСС і розширення судин. При зниженні АТ частота імпульсів в аферентних нервах зменшується, що веде до гальмування центру блукаючого нерва і активування симпатичної нервової системи, внаслідок чого посилюється діяльность серця і звужуються судини. Також може приєднуватися і гормональний шлях впливу: внаслідок інтенсивного активування симпатичної нервової системи посилюється виділення катехоламінів з надниркових залоз, реніну з юкстагломерулярного апарату.
Зміни просвіту судин при рефлекторних впливах з хеморецепторів Рефлекси з хеморецепторів аортальних і синокаротидних тілець на серцевосудинну систему не можна віднести подібно рефлексам з механорецепторів, до істинної ауторегуляції кровообігу, вони викликають незначні зрушення в системі кровообігу. Адекватними подразниками для хеморецепторів є зниження напруження О2, підвищення напруження СО2 і збільшення концентрації іонів Н+ в крові. У забезпеченні хеморецепторних рефлексів приймають участь ті ж структури, що і відповідних механорецепторів. Внаслідок цього виникає рефлекторне підвищення частоти серцевих скорочень і звуження судин. І навпаки, при насиченні крові киснем, зниженні напруження СО2 і зменшенні концентрації іонів Н+ виникає зменшення частоти серцевих скорочень і розширення судин.
Зміни кровообігу при змінах положення тіла Перехід з горизонтального положення тіла у вертикальне (ортостаз) веде до зміни гідростатичного тиску в судинах. Внаслідок цього у венах ніг додатково затримується від 300 - 800 мл крові. Це веде до зменшення венозного повернення крові і як наслідок – зменшення ударного об'єму. Внаслідок цього падає імпульсація з механорецепторів аорти, каротидного синуса, що зумовить звуження резистивних і ємкісних судин та зростання ЧСС до 20 уд/хв. Систолічний АТ короткочасно знижується, а діастолічний – підвищується не більше, ніж на 10 мм рт.ст. Переміщенню крові в судини при короткочасному стоянні і особливо при ходьбі в нормі перешкоджає скорочення м'язів ніг, що забезпечує зменшення ємкості вен. У випадку недостатності компенсаторних реакцій на ортостаз розвиваються ортостатичні розлади кровообігу, особливо небезпечні для головного мозку. При тривалому ортостазі, через високий гідростатичний тиск, спостерігається надмірна фільтрація рідкої частини крові в капілярах, що веде до деякої гемоконцентрації, зниження об'єму циркулюючої крові, виникненню набряклості стоп.
При переході з вертикального положення в горизонтальне (кліностаз) спостерігається зменшення частоти серцевих скорочень, яка досягає вихідного значення в середньому за 20 с. У подальшому кліностатичний вплив веде до зменшення частоти серцевих скорочень нижче вихідного значення на 4 – 6 за хвилину. Протягом всього 10 хвилинного кліностазу в основному спостерігається зменшення нижче вихідного рівня діастолічного артеріального тиску. Ці гемодинамічні реакції обумовлені зростанням імпульсації з механорецепторів аорти, каротидного синуса, стовбура легеневої артерії.
Зміни кровообігу при фізичному навантаженні Активування серцево-судинної системи під час фізичної праці відбувається під впливом імпульсів, що йдуть пірамідними шляхами. Опускаючись до м'язів, вони збуджують також вазомоторні центри довгастого мозку. Звідси через симпатоадреналову систему посилюється діяльність серця та звужуються судини органів черевної порожнини, шкіри. У функціонуючих м'язах судини – різко розширюються. Це обумовлено посиленням симпатичного впливу, що йде до м'язових судин через холінергічні волокна та в основному за рахунок місцевих метаболічних факторів. При цьому ці судини стають не чутливими до катехоламінів. М'язи, які скорочуються, витискають кров із венозного відділу, що супроводжується збільшенням венозного повернення до серця. Цьому сприяє і скорочення вен внаслідок посилення симпатичного впливу. У зв’язку із збільшенням венозного приплину крові до серця спрацьовує механізм Франка-Старлінга. При фізичному навантаженні шкірний кровотік спочатку знижується, а потім зростає для збільшення тепловіддачі. Коронарний кровотік зростає у відповідності з роботою серця, кровопостачання головного мозку залишається практично постійним при будь-якому навантаженні.
Відновлення кровотоку при крововтраті Крововтрата веде до зменшення об'єму циркулюючої крові. Внаслідок цього виникає невідповідність між ємкістю судинної системи і об'ємом циркулюючої крові. Це обумовлює зменшення імпульсації від механорецепторів судин, що веде до рефлекторного звуження судин і збільшення частоти серцевих скорочень. Перш за все звужуються резистивні судини шкіри, органів черевної порожнини. Виняток складають коронарні і мозкові судини. Крім цього звужуються вени підшкірної клітковини, скелетних м'язів, органів черевної порожнини. Це сприяє перерозподілу крові в бік переважного постачання її життєво важливим органам (серце, мозок), тобто має місце централізація кровотоку. Звуження резистивних судин і зменшення венозного тиску веде до зниження тиску в капілярах, в результаті чого рідина з тканин переходить у кров. Це сприяє збільшенню об'єму циркулюючої крові. Зниження ниркового кровотоку веде до активування ренін-ангіотензин-альдосгеронової системи.
Схожі презентації
Категорії