Презентація на тему:
печінковий сисун
Завантажити презентацію
печінковий сисун
Завантажити презентаціюПрезентація по слайдам:
Біоетичні засади здійснення медичної практики О.Ю. Кашинцева к.ю.н., доцент, адвокат, Завідувач Центру гармонізації прав людини і прав інтелектуальної власності НДІ інтелектуальної власності НАПрН України, керівник НДЛ права біоетики та медичного права Київського університету права НАН України Львів 2013
Біоетика філософська категорія, що охоплює етичні аспекти меж дозволеного втручання в людське єство засобами сучасної науки
Науковий поступ як передумова виникнення Права Біоетики 1953 р. – відкриття подвійної структури ДНК та початок розвитку генетики: людина знаходить головне джерело своєї біологічної ідентичності; 1954 р. – початок застосування реанімаційних технологій; 1955 р. – перша наукова праця про трансплантацію нирки; 1959 р. – перші вдалі документально зафіксовані експерименти зі штучним заплідненням тварин in vitro; 1960р. – початок клінічного застосування гормональних контрацептивів; 1967 р. – перша трансплантація людського серця; 1978 р. – народжується перша дитина (дівчинка) в результаті запліднення in vitro за допомогою технології FIVET (Fertilization in vitro and embryo transfer), української мовою: ЗУП (запліднення у пробірці) і ПЕ (перенесення ембріонов); 1997р. – народження клонованої вівці Доллі; 2002 р. – наукова сенсація: інформація про народження першої клонованої людини.
Еволюція медичної етики Модель Гіппократа і принцип «не нашкодь» Модель Парацельса і принцип „роби добро” Деонтологічна біоетична модель і принцип „дотримання обов’язку”
Етичний кодекс лікаря України Прийнятий на Всеукраїнському з'їзді лікарських організацій та Х З'їзді Всеукраїнського лікарського товариства 27.09.2009 р. Ліцензійні умови провадження господарської діяльності з медичної практики Наказ МОЗ України від 02.02.2011 р. № 49 [п. 4.1 (ч. 6)]. «Дотримуватись вимог професійної етики і деонтології, зберігати лікарську таємницю».
Біоетика як юридична категорія Право біоетики – це сукупність правових норм, які регулюють наукові дослідження та медичну практику, об'єктом яких є людина.
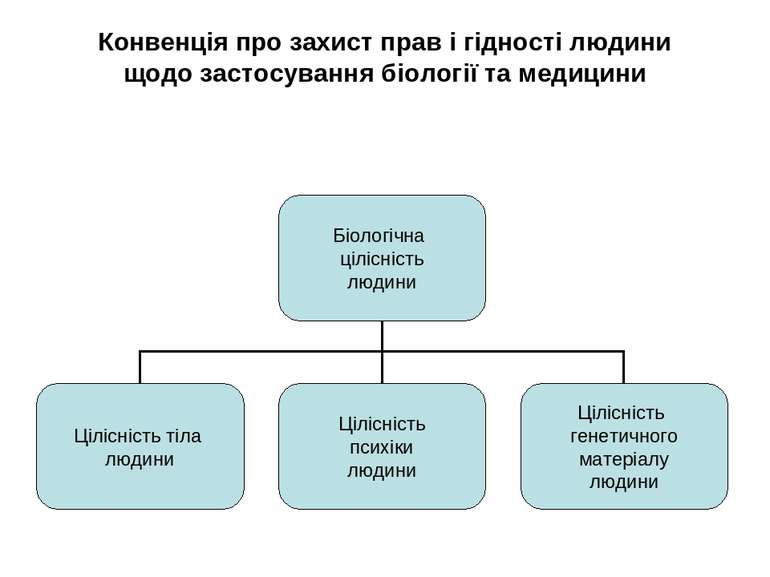
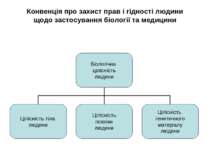
Конвенція Про захист прав і гідності людини щодо застосування біології та медицини: Конвенція про права людини та біомедицину Ов'єдо, 4 квітня 1997 року
Мета і предмет Конвенції Захист людської гідності і тотожності при застосуванні сучасних можливостей біології і медицини Недоторканність біологічної цілісності людини Повага до самовизначення людини
Біоетичні комітети Міжнародний комітет з біоетики ЮНЕСКО, у 1997 Комітет з питань біоетики при Президії НАН України Постанова від 13.07.1998 р. № 278 http://biomed.nas.gov.ua/index/bioethics-comitee Локальні біоетичні комітети
Good Clinical Practice GCP Належна Клінічна Практика 1975 р.ВООЗ запропонувала термин "Good Clinical Practice" 1977 р.США: FDA вперше розробляє правила і обовя’зки Дослідників і Спонсорів та затверджує їх під терміном “Good Clinical Practice” 1991 р.Міжнародна Конференцією Гармонізації Належної Клінічної Практики (ICG GCP) 1996 р. публікація правил ICG GCP 2003 р.останній перегляд, Осака, Япония –ICH VI
Кому адресовані правила ICH GCP GCP розроблялися передусім для проведення клінічних випробувань, які передують реєстрації медичних препаратів 2001 р. Європейський Парламент видав Директиву (The EU Clinical Trials Directive), в якій правилам GCP надано сили закону 2004 р. Директивою (www.emea.eu.int) зобов’язано правила і принципи GCP застосовувати у всіх КД та в академічній науці, предметом яких є втручання в єство людини
МОЗ України НАМН України Наказ № 798,75 від 19 лютого 2009 (частина перша) 3 листопада 2009 р. (частина друга) Про затвердження Уніфікованої методики з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини
Співвідношення принципів GCP та ЦК України Ст. 281. Право на життя Ст. 283. Право на охорону здоров’я Ст. 284. Право на медичну допомогу Ст.285. Право на інформацію про стан свого здоров’я Ст.286. Право на таємницю про стан свого здоров’я Ст.287.Права фізичної особи, яка перебуває на стаціонарному лікуванні у закладі охорони здоров’я Ст. 290. Право на донорство
Принципи GCP у національному законодавстві Закони України: Основи законодавства України про охорону здоров'я Про донорство крові та її компонентів Про трансплантацію органів та інших анатомічних матеріалів людині Про лікарські засоби Про психіатричну допомогу Про захист населення від інфекційних хворо etc.
GCP / GMP Наказ МОЗ Украни № 66 від 13.02.2006 “Про затвердження Порядку проведення клінічних випробувань лікарських засобів та експертизи матеріалів клінічних випробувань і Типового положення про комісію з питань етики” Наказ МОЗ №391 від 30.10.2002 “Про затвердження Порядку проведення сертифікації виробництва лікарських засобів ”
Основи законодавства в сфері охорони здоров'я www.moz.gov.ua Стаття 14-1. Система стандартів у сфері охорони здоров'я Галузевими стандартами у сфері охорони здоров'я є: стандарт медичної допомоги (медичний стандарт) - сукупність норм, правил і нормативів, а також показники (індикатори) якості надання медичної допомоги відповідного виду, які розробляються з урахуванням сучасного рівня розвитку медичної науки і практики; клінічний протокол - уніфікований документ, який визначає вимоги до діагностичних, лікувальних, профілактичних та реабілітаційних методів надання медичної допомоги та їх послідовність;
УТВЕРЖДЕН Приказом Федерального агентства по техническому регулированию и метрологии от 27 сентября 2005 г. N 232-ст НАЦИОНАЛЬНЫЙ СТАНДАРТ РОССИЙСКОЙ ФЕДЕРАЦИИ НАДЛЕЖАЩАЯ КЛИНИЧЕСКАЯ ПРАКТИКА GOOD CLINICAL PRACTICE (GCP) ГОСТ Р 52379-2005
Каталог етичних прав лікаря і пацієнта Право на згоду Право на свободу вибору методів та засобів лікування пацієнта / право на свободу вибору методів та засобів лікування лікаря Право на приватність і конфіденційність Повага до часу пацієнта Право на підтримку близької особи Прижиттєвий заповіт щодо обсягу медичного втручання (Living Will)
Правові умови медичного втручання Конституція України Ст. 29 «Кожна особа має право на …особисту недоторканність».
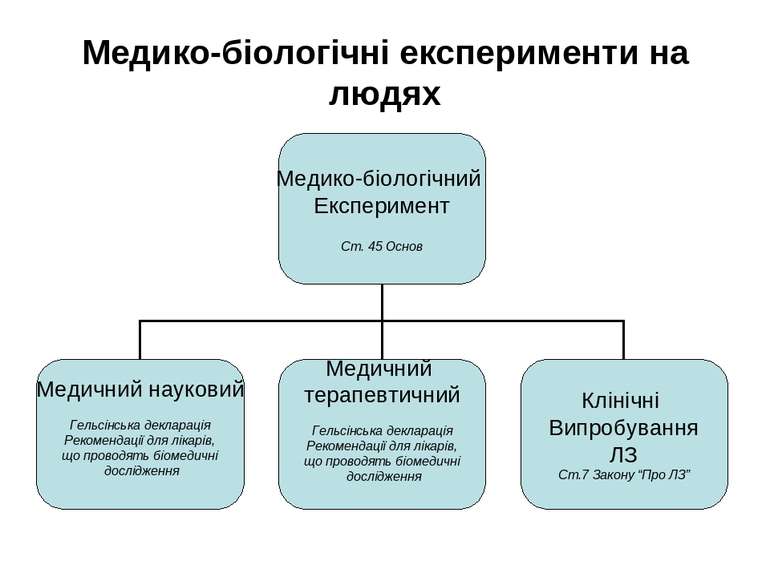
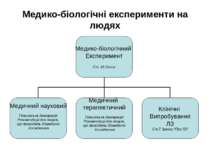
Біологічна цілісність людини Основи законодавства України про охорону здоров'я Ст. 42. Загальні умови медичного втручання Ст. 43. Згода на медичне втручання Ст. 45. Медико-біологічні експерименти на людях Закон України “Про лікарські засоби” Ст.7. Клінічні випробування лікарських засобів
Ст. 42. Загальні умови медичного втручання Медичне втручання - це застосування методів діагностики, профілактики або лікування, пов'язаних із впливом на організм людини Умови: - допускається лише в тому разі, коли воно не може завдати шкоди здоров'ю пацієнта; - пов'язане з ризиком для здоров'я пацієнта, допускається як виняток в умовах гострої потреби, коли можлива шкода є меншою, ніж та, що очікується в разі відмови від втручання, а усунення небезпеки для здоров'я пацієнта іншими методами неможливе; - наявність інформованої згоди на медичне втручання
Ст.43 Згода на медичне втручання Стаття визначає порядок отримання згоди, проте не визначає змісту документу, що інформує пацієнта про медичне втручання. Узагальнюючи світовий досвід та досвід вітчизняних клінік в сфері розробки інформованої згоди визначаємо її зміст. Зміст інформованої згоди: - повне розкриття інформації щодо суті та наслідків втручання; адекватне викладення інформації в залежності від можливого ступеня розуміння медичної інформації пацієнтом; добровільність медичного втручання.
Медичне втручання без згоди пацієнта Ст. 284 ч. 5 ЦК України від 16.01.2003 р. У невідкладних випадках, за наявності реальної загрози життю фізичної особи, медична допомога надається без згоди фізичної особи або її батьків (усиновлювачів), опікуна, піклувальника». Ст. 43 ч. 2 Основ законодавства У невідкладних випадках, коли реальна загроза життю хворого є наявною, згода хворого або його законних представників на медичне втручання не потрібна.
Інші випадки встановлені законом Про забезпечення санітарного та епідемічного благополуччя: Закон України (Ст. 28 (ч. 2)) Про боротьбу із захворюванням на туберкульоз: Закон України (Ст. 12) Про психіатричну допомогу: Закон України (Ст.Ст. 11, 12, 14). Про захист населення від інфекційних хвороб: Закон України (Ст. 26 (ч. 1)).
Незаконне взяття на психіатричний облік № 2-46/11 від 30 грудня 2011 р. Олександрівський районний суд Кіровоградської області
«ЛІКУВАННЯ СВІДКІВ ЄГОВИ — ЕТИЧНИЙ ТА КЛІНІЧНИЙ ВИКЛИК, ЯКИЙ МОЖНА З УСПІХОМ ПОДОЛАТИ» // Хірургія України.— 2010.— No 4.— С. 97—103. Т.Б. Вовк – Служба лікарської довідки для СЄ В.І. Мамчич - Національна медична академія післядипломної освіти ім. П.Л. Шупика
Цит.за : Хірургія України.— 2010.— No 4.— С. 97—103. http://archive.nbuv.gov.ua/portal/chem_biol/khu/2010_4/20_Surgery_4_2010.pdf Неповнолітні У ст. 284 Цивільного кодексу України йдеться про те, що «фізична особа, яка досягла чотирнадцяти років і яка звернулася за наданням їй медичної допомоги, має право на вибір лікаря та вибір методів ікування відповідно до його рекомендацій» і що «надання медичної допомоги фізичній особі, яка досягла чотирнадцяти років, провадиться за її згодою». Відповідно до Сімейного кодексу України (ст.150), «батьки зобов’язані піклуватися про здоров’я дитини, її фізичний, духовний та моральнийрозвиток». Стаття 151 додає, що «батьки мають переважне право перед іншими особами на особисте виховання дитини». Більшість Свідків Єгови розуміють свої права і юридичні зобов’язання лікаря. З моральних міркувань батьки-Свідки просять використовувати методи лікування, які не порушують їхніх релігійних поглядів. Лікар, який погоджується з медичним принципом лікування «цілої особи», не ігноруватиме можливої тривалої психологічної шкоди від інвазивної процедури, яка порушує фундаментальні погляди сім’ї.
Служба лікарської довідки СЄ: Позиція стосовно переливання крові і використання фракцій крові Неприйнятні процедури Особисте рішення
biomedicina.com.ua Етика в акушерстві Конфлікт інтересів членів родини різних віросповідань щодо медичного втручання (чоловік-мати). Лікар бере до увагу позицію пацієнтки, яка була висловлена у присутності свідків та за притомного стану.
Этические проблемы оказания медицинской помощи в чрезвычайных ситуациях // Центр прикладной и профессиональной этики Института философии РАН, Московский гуманитарный университет, Центр биоэтики, При поддержке ЮНЕСКО
Ставлення основних віровчень до застосування ІТ Аюрведа: необхідність застосовування всіх можливих засобів для врятування людського життя; Буддизм: необхідність дати можливість людині спокійно без страждань відійти до іншого світу; Іудаїзм: необхідність прийняття колегіального рішення (не менше 3-х лікарів) і члени родини; Католицизм, Православ'я, Іслам: необхідність оцінки ризику та наслідків проведення ІТ, серцевий критерій смерті; Протестантство: необхідність застосовування всіх можливих засобів для врятування людського життя
Прижиттєвий заповіт щодо обсягів медичного втручання (1) Англія Mental Capacity Act (2005) (Про психічну дієздатність): відмова від медичних втручань є юридично обов'язковою для лікаря Австрія Patienten verflugungsgesetz (2006) (Про автономію пацієнта): обовязковий до виконання, проте положення щодо відмови від забезпечення рідиною і їжею природнім шляхом є недійсним Іспанія Ley bаsica reguladora de la autonomнa del paciente y de derechos y obligaciones en materia de informaciуn y documentaciуn Clнnica (2002) (Про автономію пацієнта і про права та обов’язки щодо медичної інформації): обставини в момент реалізації розпорядження повинні відповідати тим, що були передбачені пацієнтом у момент укладання Франція: Loi relative aux droits des malades et а la in de vie (2005) (Про права пацієнтів в кінці життя); Public Health Code (Кодекс з охорони здоров’я): повинні враховуватися лікарем, проте відповідати GCP
Прижиттєвий заповіт щодо обсягів медичного втручання (2) Угорщина: Health Care Act (1997) (Про охорону здоров’я) Нідерланди: We top de Geneeskundige Behandelingsovereenkomst (1995) (Про договори з медичного втручання) – не має імперативного х-ру для лікаря Фінляндія: Status and Rights of Patients (1992)(Про статус і права пацієнтів) – фіксується в медичній картці пацієнта Бельгія: Act on Patients Rights (2002) (Про права пацієнтів), Act on Euthanasia (2002) (Про евтаназію)
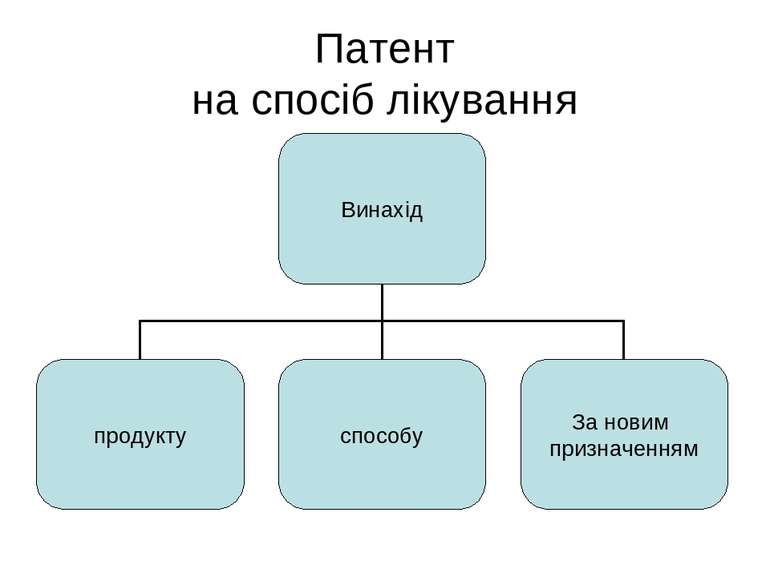
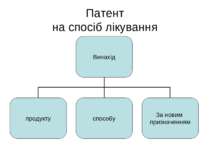
Етика правової охорони методів лікування Лікар як суб'єкт права Інтелектуальної власності Закон України “Про охорону прав на винаходи і корисні моделі” Закон України “Про авторське право і суміжні права”
Центр гармонізації прав людини та прав ІВ НДІ інтелектуальної власності НАПрН України Концепція розвитку наукового напрямку „Гармонізації прав людини та прав інтелектуальної власності в сфері медицини та фармації”
Патент на способи лікування не видаються в ЄС та ін. Загальну декларацію прав людини Статут ВООЗ Конвенцію про захист прав і основних свобод людини Конвенція про права людини та біомедицину Угода про торговельні аспекти прав інтелектуальної власності
Закон України Про авторське право і суміжні права Спосіб лікування охороняється у режимі наукового твору Переваги перед патентним законом: Безумовне виникнення права з моменту створення; Відсутність необхідності реєстрації; Охорона триває за життя автора та після його смерті 75 років
Етико-правові аспекти обігу інформації в медичній практиці Інформаційний масив у сфері охорони здоров’я варто поділити на три основні групи, особливості змісту яких визначатимуть й особливості їх правового режиму: І - медична клінічна інформація ІІ - медична публічна інформація ІІІ - медична комерційна інформація
Медична клінічна інформація відомості про стан здоров’я пацієнта та історію хвороби, відомості про результати медичного терапевтичного експерименту, відомості, що складають інформаційну базу доказової медицини для вдосконалення та розробки медичних стандартів та медичних протоколів, відомості про перебіг та результати клінічних випробувань лікарських засобів
Медична публічна інформація відомості про стан здоров’я населення, фактори ризику, лікарські препарати, стан навколишнього середовища та екологічні умови, що можуть становити загрозу здоров’ю людей
Медична комерційна інформація інформація яка є відповідним об’єктом інтелектуальної власності: комерційна таємниця нау-хау винаходи наукові твори
Примусове відчуження прав ІВ Ст. 30 Закону України “Про охорону прав на винаходи і корисні моделі” – в інтересах суспільства Ст. 31 Закону України “Про охорону прав на винаходи і корисні моделі” – у зв'язку з епідемією Ст. 9 Закону України “Про лікарські засоби”
Етика призначення лікарських засобів Наказ МОЗ № 360 Про затвердження Правил виписування рецептів та вимог-замовлень на лікарські засоби і вироби медичного призначення, Порядку відпуску лікарських засобів і виробів медичного призначення з аптек та їх структурних підрозділів, Інструкції про порядок зберігання, обліку та знищення рецептурних бланків та вимог-замовлень 1.8. Нанесення на рецептурний бланк будь якої рекламної інформації забороняється. 1.9. Назва лікарського засобу, його склад, лікарська форма, звернення лікаря до фармацевтичного працівника про виготовлення та видачу лікарських засобів пишуться латинською мовою.
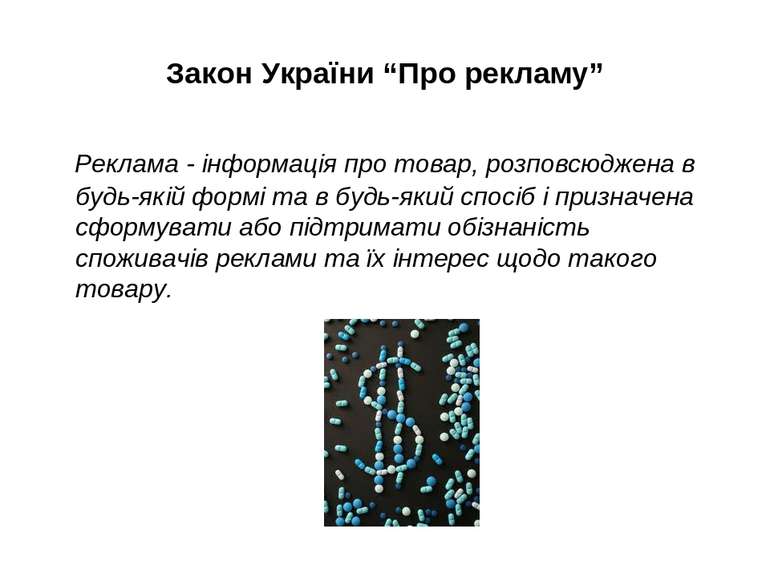
Закон України “Про рекламу” Реклама - інформація про товар, розповсюджена в будь-якій формі та в будь-який спосіб і призначена сформувати або підтримати обізнаність споживачів реклами та їх інтерес щодо такого товару.
Ст. 21 Закону про рекламу У рекламі лікарських засобів, медичних виробів та методів профілактики, діагностики, лікування і реабілітації забороняється участь лікарів та інших професійних медичних працівників, а також осіб, зовнішній вигляд яких імітує зовнішній вигляд лікарів.
Етико-правові аспекти призначення плацебо Плацебо для клінічних випробувань ЛЗ Плацебо в терапевтичній практиці
Плацебо для клінічних випробувань ЛЗ Препарат "HPN-100", розчин для перорального використання. Виробник "Lyne Laboratories,Inc.", US. Плацебо, призначений для клінічних випробувань та містить у своєму складі |складний ефір масляної кислоти, а саме – гліцерил . Омепразол. Виробник "Pfizer Inc" США, призначений для клінічного дослідження, що складається ангідроузу лактози та кукурудзяного крохмалу.
Правові аспекти плацебо Ст. 49 Конституції України Закон України «Основи законодавства України про охорону здоров’я» ст. 7 «Гарантії права на охорону здоров’я»: Держава згідно з Конституцією України гарантує всім громадянам реалізацію їх прав у галузі охорони здоров’я шляхом: …подання всім громадянам гарантованого рівня медико-санітарної допомоги у обсязі, що встановлюється Кабінетом Міністрів України.
Гельсінська декларація Всесвітньої медичної асоціації "Етичні принципи медичних досліджень за участю людини у якості об'єкта дослідження" Використання плацебо або відсутність лікування може застосовуватись для порівняння у випадках, коли на даний момент не існує випробуваних заходів; або - Якщо з переконливих та науково обґрунтованих причин необхідно використовувати плацебо для того, щоб встановити ефективність чи безпечність втручання, і пацієнт, що отримує плацебо або не отримує лікування, не піддається якому-небудь ризику серйозної чи незворотної шкоди. Особливу увагу слід приділяти запобіганню зловживання цим варіантом.
Плацебо в терапевтичній практиці Судова справа за позовом гр. К.: Відшкодування матеріальної шкоди (сума витрачена на плацебо). Відшкодування моральної шкоди. Мирова угода
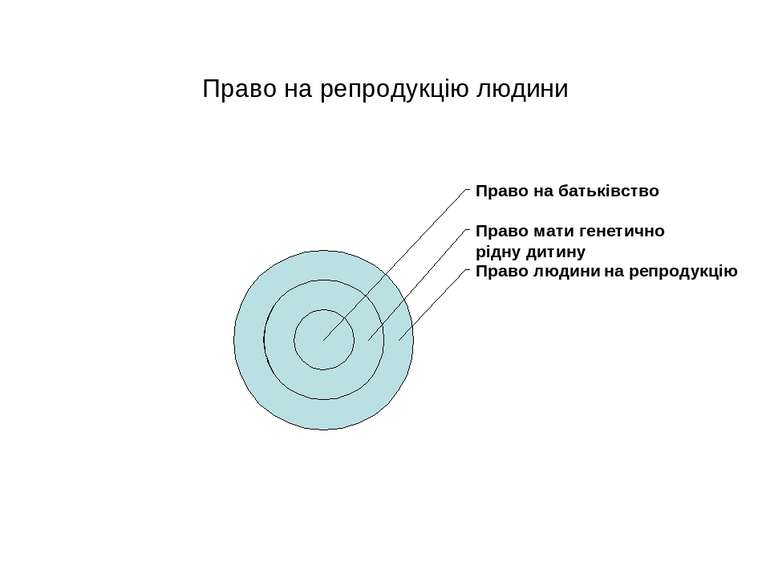
Етико-правові аспекти репродуктивної медицини Роберт Джефрі Едвардс (Robert Geoffrey Edwards) Нобелівська премія 2010: “За розробку методів штучного запліднення” “Неприродна мати” Незавершена п'єса фантасмагорія 1910
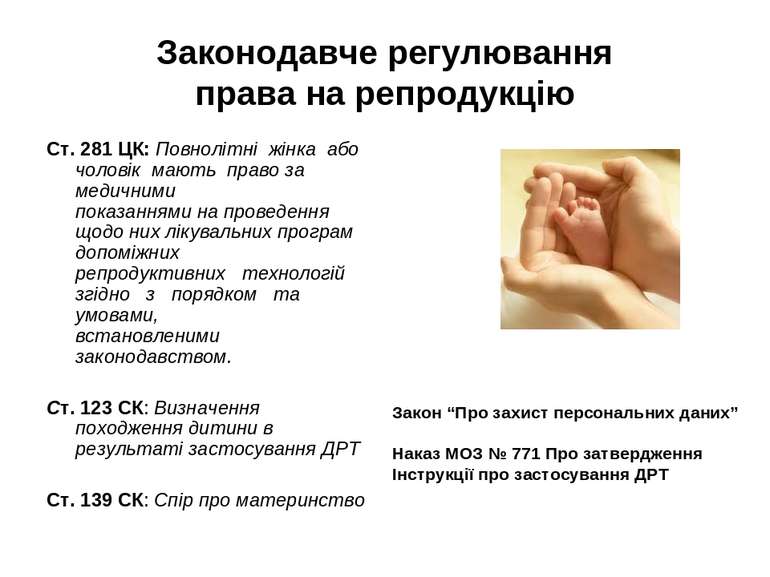
Законодавче регулювання права на репродукцію Ст. 281 ЦК: Повнолітні жінка або чоловік мають право за медичними показаннями на проведення щодо них лікувальних програм допоміжних репродуктивних технологій згідно з порядком та умовами, встановленими законодавством. Ст. 123 СК: Визначення походження дитини в результаті застосування ДРТ Ст. 139 СК: Спір про материнство Закон “Про захист персональних даних” Наказ МОЗ № 771 Про затвердження Інструкції про застосування ДРТ
Донація гамет Донація ЖК Донорами ооцитів можуть бути: знайомі особи жіночої статі, родички; анонімні добровільні донори; пацієнтки програм ДРТ, які за письмово оформленою, добровільною згодою надають реципієнту частину своїх ооцитів. Донація ЧК Донорами сперміїв можуть бути добровільні анонімні донори.
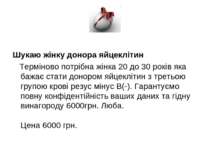
Шукаю жінку донора яйцеклітин Терміново потрібна жінка 20 до 30 років яка бажає стати донором яйцеклітин з третьою групою крові резус мінус В(-). Гарантуємо повну конфідентійність ваших даних та гідну винагороду 6000грн. Люба. Цена 6000 грн.
Законодавчо не врегульовано Кіліькість ооцитів від одного донора, що може бути використана клінікою; Кількість сперміїв від одного донора (з однієї дози), що може бути використана клінікою; Можлива кількість виступити донором гамет (особливо важливо для ЖД) Дані положення регулюються клініками на власний розсуд
Сурогатне материнство дозволено Україна Росія Ізраїль США Канада Велика Британія Бельгія (некомерційне) Індія
Немає пацієнтів – немає проблеми Після низки скандалів з ДРТ 23 березня березня 2011 у Верховну Раду внесений законопроект про заборону ДРТ, включаючи сурогатне материнство, для всіх іноземців. Законопроект, зареєстрований за № 8282, внесений Катериною Лук'яновою, депутатом від блоку «Наша України». Якщо закон буде прийнятий, то послугами репродуктологів на Україну зможуть скористатися тільки громадяни України, які досягли 21 року. Доступ до ДРТ планується заборонити також і всім людям, які формально безплідними не є. Таким чином, від клінік репродукції планують вже остаточно відсікти одиноких чоловіків і жінок, теоретично не мають проблем із зачаттям, але які, тим не менш, з якихось причин хотіли б для продовження роду скористатися ДРТ. І це замість того, щоб на державному рівні захистити бездітних людей, що вирішили довірити здійснення своїх репродуктивних програм українським лікарям.
Етико-правові аспекти зміни (корекції) статевої належності Ст. 51 Основ На прохання пацієнта відповідно до медико-біологічних і соціально-психологічних показань, які встановлюються центральним органом виконавчої влади у сфері охорони здоров'я, йому може бути проведено шляхом медичного втручання в закладах охорони здоров'я зміну (корекцію) його статевої належності.
Європейський Суд з Прав Людини http://echr.coe.int/echr/en/hudoc «Шеффілд і Хоршем проти Великобританії» 1998 Рішення щодо необхідності соціальної толеранцції транссексуальності.
«Крістін Ґудвін проти Сполученого Королівства» («Christine Goodwin v. the United Kingdom») 2002 Хромосомні елементи не можуть більше вважатися визначальним фактором при вирішенні питання про статеву належність особи. Формування поваги і толеранції «нової статевої ідентичності» транссексуальних людей, які хірургічним шляхом змінили стать (post-op transsexuals). Право особи змінювати свій особистий статус є беззаперечним і перебуває під захистом Європейської Конвенція про захист прав людини і основопололжних свобод.
«L. проти Литви» 2007 У рішенні зазначається необхідність на рівні національного законодавства визначити вичерпний перелік медичних процедур для отримання підстав для зміни документів, що визначають статус особи.
Медичні показання для корекції статі Наказ МОЗ № 60 від 03.02. 2011 «Про удосконалення надання медичної допомоги особам, які потребують зміни (корекції) статевої належності» Медико-біологічними і соціально-психологічними показаннями для зміни (корекції) статевої належності є неможливість соціальної та психологічної адаптації пацієнта у суспільстві за умови збереження статі, зафіксованої при народженні, і сприятливий прогноз для адаптації при зміні (корекції) статевої належності.
Медико-біологічні та соціально-психологічні показання для КС наявності порушень формування статевої самосвідомості у віці до 3-4 років; наявності стійко сформованої трансформації статевої самосвідомості, підтвердженої при клінічному психіатричному обстеженні діагнозом "Транссексуалізм"; відсутності психічної патології, що може проявлятись бажанням змінити стать (за результатами обстеження як мінімум протягом місяця у стаціонарних умовах психіатричного закладу); відсутності гомосексуалізму, трансвестизму або сексуальних розладів як провідного мотиву для зміни (корекції) статевої належності; наявності перспективи достатнього рівня соціальної адаптації в нових умовах життя в майбутньому (за висновком психолога у довільній формі); наявності соціальної зрілості для прийняття рішення щодо зміни (корекції) статевої належності, а також здатності адекватного проходження подальшої соціальної адаптації; відсутності делінквентної поведінки; достатньої наявності і ступеня вираженості ендокринних, морфологічних, нейрофізіологічних, психологічних і фізичних ознак бажаної статі; динамічного спостереження у лікаря-сексопатолога за місцем проживання не менше одного року.
Протипоказання для КС вік до 18 років; наявність дітей віком до 18 років; перебування пацієнта у шлюбі на час розгляду Комісією його заяви; гомосексуалізм, трансвестизм на фоні трансформації статевої ролі; грубі порушення соціальної адаптації (відсутність роботи, постійного місця проживання, алкоголізм, наркоманія, антисоціальна поведінка тощо); морфологічні особливості, які ускладнюють (або унеможливлюють) адаптацію у бажаній статі (гермафродитизм, порушення розвитку статевих органів тощо); неможливість проведення ендокринної або хірургічної зміни (корекції) статевої належності у зв'язку з наявністю важких соматичних захворювань; виражене зниження інтелекту для адекватної оцінки можливих ускладнень; незгода особи, яка потребує зміни (корекції) статевої належності, із обсягом діагностично-лікувальних заходів щодо зміни (корекції) статевої належності, що рекомендовані Комісією.
Наказ МОЗ № 60 від 03.02. 2011 «Про удосконалення надання медичної допомоги особам, які потребують зміни (корекції) статевої належності» В Наказі не визначено об'єм хірургічної корекції, проте на практиці Комісія з питань зміни/корекції статевої належності відмовляє у видачі медичного свідоцтва про зміну/корекцію статевої належності без хірургічної стерилізації.
Наказ МОЗ № 60 від 03.02. 2011 «Про удосконалення надання медичної допомоги особам, які потребують зміни (корекції) статевої належності» Незгода особи, яка потребує зміни (корекції) статевої належності, із обсягом діагностично-лікувальних заходів щодо зміни (корекції) статевої належності, що рекомендовані Комісією, є підставою для відмови особі у корекції статевої належності. Ст. 38 Основ : «Кожний пацієнт, який досяг чотирнадцяти років і який звернувся за наданням йому медичної допомоги, має право на вільний вибір лікаря, якщо останній може запропонувати свої послуги, та вибір методів лікування відповідно до його рекомендацій».
Правове регулювання трансплантації Закон України “Про трансплантацію органів та ін. анатомічних матеріалів людини” Презумпція згоди Презумпція незгоди
Статус ЖД Одним із важливих питань, що вимагає юридичної регламентації, є проблема правового статусу живих донорів при взятті у них гомотрансплантатів.
Умови та порядок взяття гомотрансплантантів у живих донорів регламентовано ст.12 Закону Взяття гомотрансплантата (за винятком анатомічних матеріалів, здатних до регенерації) у живого донора допускається у випадках, коли реципієнт і донор перебувають у шлюбі або є близькими родичами (батько, мати, син, дочка, дід, баба, онук, онука, брат, сестра, дядько, тітка, племінник, племінниця).
Положення статті 12 суттєво обмежує право особи на свободу вибору. Крім того, реалізацією прав донора повинна бути і свобода у виборі реципієнта – можливість допомогти хворій людині, яка потребує орган, з якою донор не має родинних зв’язків. Справа малого Григорія - хресному батьку було відмовлено. Операцію проведено в Бельгії в госпіталі Сан-Люк (85 000 евро)
Шляхи лібералізації законодавства Розширення кола ЖД: Велика Британія: родинний або емоційний звяязок; Італія: дозвіл для анонімного безкоштовного донорства. Перехресне донорство Eurotransplant Scandiatransplan Можливість судового порядку розширення кола ЖД
Схожі презентації
Категорії