Презентація на тему:
Виразки
Завантажити презентацію
Виразки
Завантажити презентаціюПрезентація по слайдам:
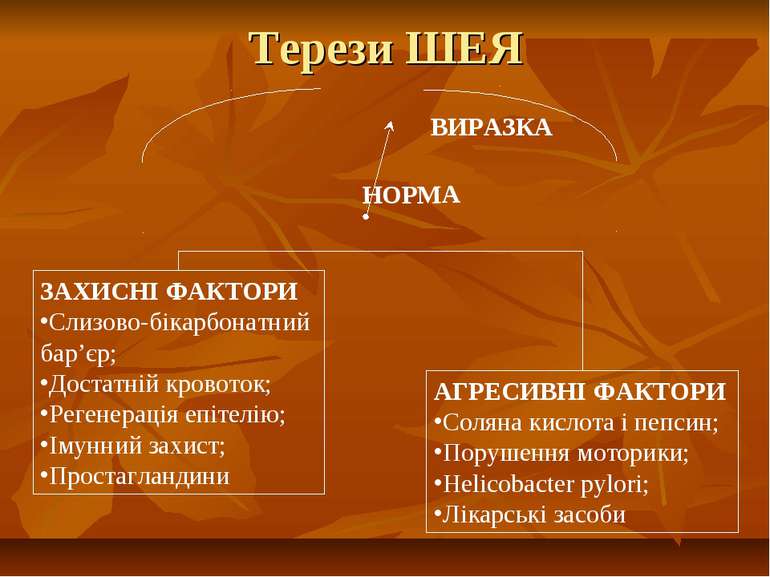
Терези ШЕЯ НОРМА ВИРАЗКА ЗАХИСНІ ФАКТОРИ Слизово-бікарбонатний бар’єр; Достатній кровоток; Регенерація епітелію; Імунний захист; Простагландини АГРЕСИВНІ ФАКТОРИ Соляна кислота і пепсин; Порушення моторики; Helicobacter pylori; Лікарські засоби
ПРОБЛЕМИ КОНСЕРВАТИВНОГО ЛІКУВАННЯ ВИРАЗКОВОЇ ХВОРОБИ “Медикаментна ваготомія” призводить до нетривалого позитивного ефекту і часто супроводжується побічними ефектами; Стійкість НР до дії антибіотиків; Сучасні соціально-економічні умови не дозволяють більшості хворим на виразкову хворобу отримувати довготривале консервативне лікування у повному обсязі;
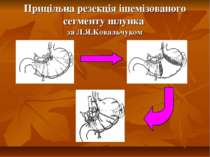
“На сьогоднішній момент резекція шлунка може по праву вважатися не тільки методом вибору для лікування виразкової хвороби, але власне по ній та її результатах слід оцінювати другі методи лікування і другі типи операцій” С.С. Юдин
МЕТОДИ ДОСЛІДЖЕННЯ Динамічний ЕФГДС-контроль; Іонобалонотензіокінезіографія; Морфометрія; Імуноморфологія; Дослідження згортальної, протизгортальної, фібринолітичної ланок та місцевого гемостазу; Дослідження мікробного обсіювання (мікробного числа у периульцерозній зоні, черевній порожнині); Оцінка індексу поліморбідності та ризику операції (за критеріями Larsen, Golldmann, 1995).
Ми повинні вникати в сутність патологічного процесу для того, щоб знати більш точну картину хвороби і, таким чином давати хірургічному лікуванню нову орієнтацію Rene Fointaine
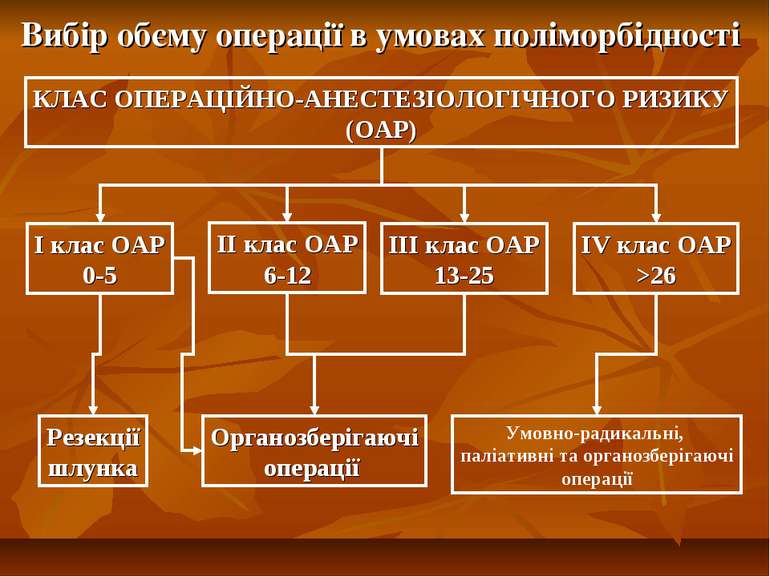
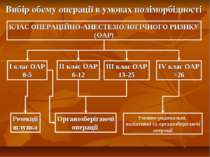
Вибір обєму операції в умовах поліморбідності КЛАС ОПЕРАЦІЙНО-АНЕСТЕЗІОЛОГІЧНОГО РИЗИКУ (ОАР) І клас ОАР 0-5 ІІ клас ОАР 6-12 ІІІ клас ОАР 13-25 ІV клас ОАР >26 Органозберігаючі операції Резекції шлунка Умовно-радикальні, паліативні та органозберігаючі операції
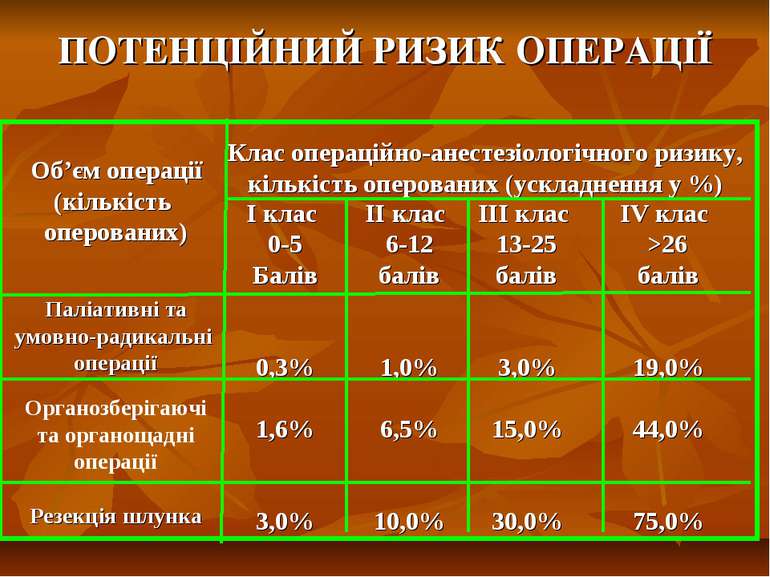
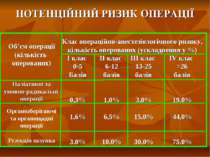
ПОТЕНЦІЙНИЙ РИЗИК ОПЕРАЦІЇ Об’єм операції (кількість оперованих) Паліативні та умовно-радикальні операції Органозберігаючі та органощадні операції Резекція шлунка Клас операційно-анестезіологічного ризику, кількість оперованих (ускладнення у %) І клас 0-5 Балів 0,3% 1,6% 3,0% ІІ клас 6-12 балів 1,0% 6,5% 10,0% ІІІ клас 13-25 балів 3,0% 15,0% 30,0% ІV клас >26 балів 19,0% 44,0% 75,0%
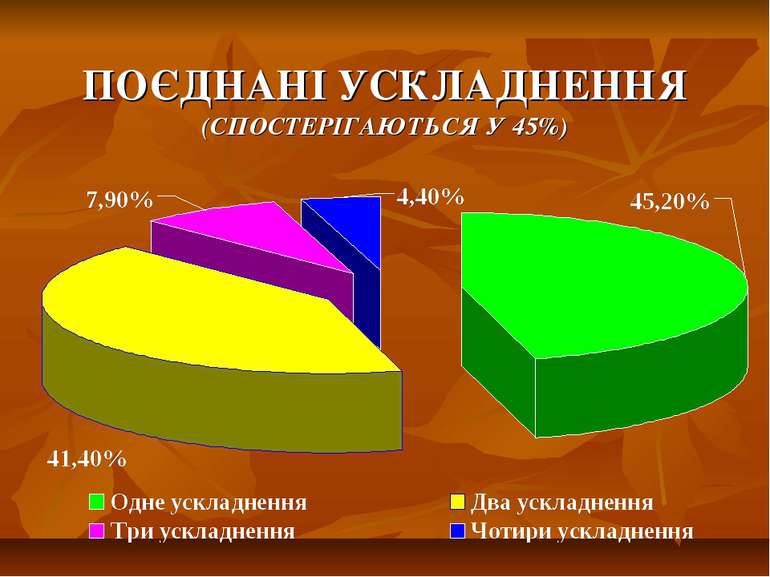
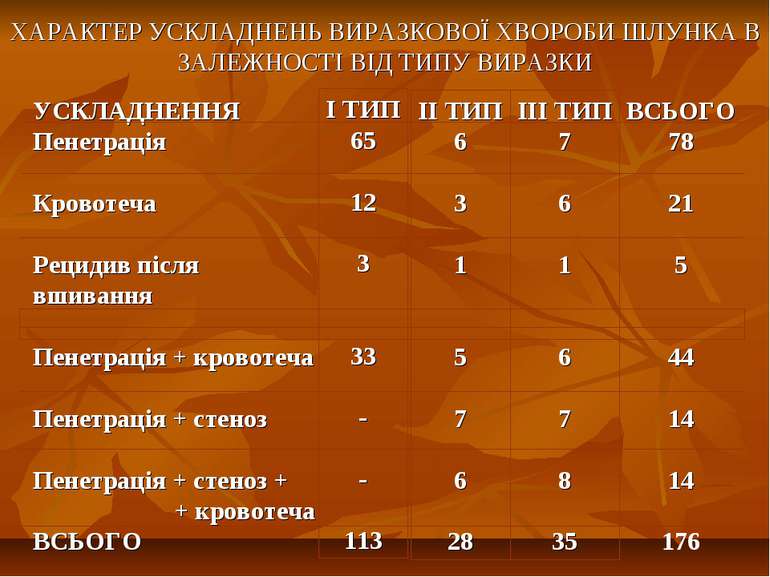
ХАРАКТЕР УСКЛАДНЕНЬ ВИРАЗКОВОЇ ХВОРОБИ ШЛУНКА В ЗАЛЕЖНОСТІ ВІД ТИПУ ВИРАЗКИ УСКЛАДНЕННЯ Пенетрація Кровотеча Рецидив після вшивання Пенетрація + кровотеча Пенетрація + стеноз Пенетрація + стеноз + + кровотеча ВСЬОГО І ТИП 65 12 3 33 - - 113 ІІ ТИП 6 3 1 5 7 6 28 ІІІ ТИП 7 6 1 6 7 8 35 ВСЬОГО 78 21 5 44 14 14 176
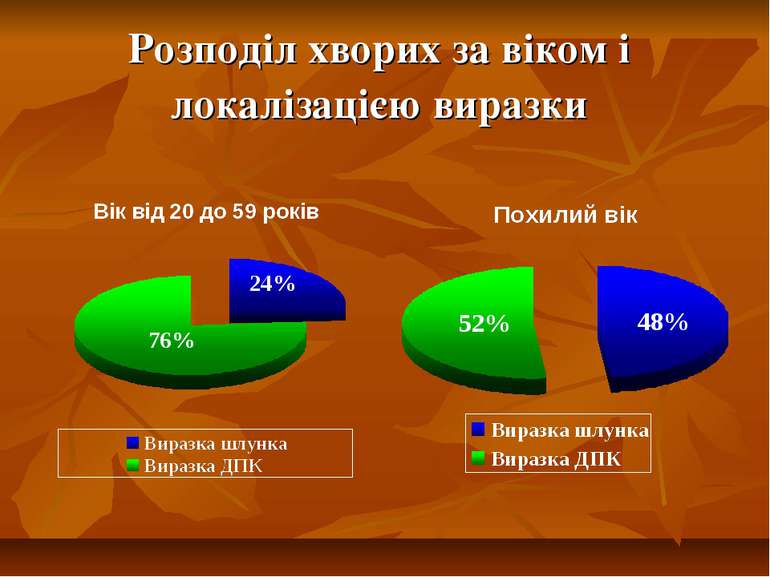
Диспластичні зміни слизової шлунка залежно від типів виразок Дисплазія відсутня 31,3% 25,0% 20,0% 28,0% І тип ІІ тип ІІІ тип Всього Помірно виражена 51,8% 53,6% 20,0% 45,7% дисплазія Важка 17,0% 21,4% 60,0% 26,3% дисплазія СТУПІНЬ ДИСПЛАЗІЇ
ДИСПЛАЗІЯ І ХЕЛІКОБАКТЕРНА ІНВАЗІЯ СТУПІНЬ ОБСІЮВАННЯ НР І ст ІІ ст ІІІ ст ДИСПЛАЗІЯ Помірно виражена дисплазія 34 % 37 % 39 % Важка дисплазія 54 % 29 % 17 %
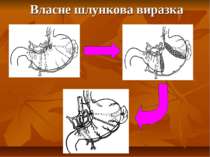
Морфологічно-морфометричне дослідження слизової шлунка показали: шлункові виразки I-III типів в 72% випадках супроводжуються диспластичними змінами слизової оболонки шлунка. Із них, у 45,7% хворих була виявлена помірна виражена дисплазія і у 26,3% - важка дисплазія слизової оболонки шлунка. При власне шлунковій і поєднаній локалізації виразок шлунка і дванадцятипалої кишки у 81,7 % і 75% спостерігається помірно виражена дисплазія, що носить зворотній характер при умові усунення виразкового дефекту. В той час як при препілоричних виразок у 72% присутня важка дисплазія з незворотнім характером, що є поганою прогностичною ознакою малігнізації ураженого органу. Помірно виражена дисплазія при виразках шлунка має місце при збереженому структурному та локальному імунному гомеостазах досліджуваного органу на фоні 76% бактеріального обсіюваннями ІІ і ІІІ ступенів і при значних резервах адаптації. Важка дисплазія пов’язана з істотними склеротично-дистрофічними змінами та порушеннями локального імунного гомеостазу ураженого шлунка при виснаженні адаптаційних і компенсаторних резервів при бактеріальному обсіюванні І ступеня у 54%.
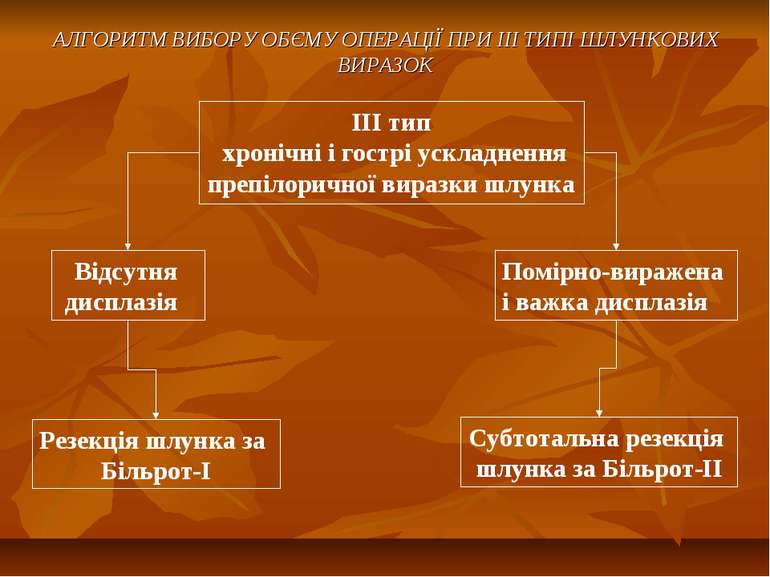
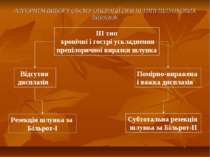
АЛГОРИТМ ВИБОРУ ОБЄМУ ОПЕРАЦІЇ ПРИ ІІІ ТИПІ ШЛУНКОВИХ ВИРАЗОК ІІІ тип хронічні і гострі ускладнення препілоричної виразки шлунка Відсутня дисплазія Помірно-виражена і важка дисплазія Субтотальна резекція шлунка за Більрот-ІІ Резекція шлунка за Більрот-І
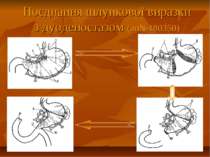
Хірургія пілородуоденальних стенозів Пілородуоденальні стенози – в 10 - 59 % хворих потребують хірургічного втручання. Ранні стадії стенозування – компенсація і субкомпенсація – органозберігаючі операції. Пізні стадії стенозування – тип операції дискутується від органозбегігаючих до резекційних.
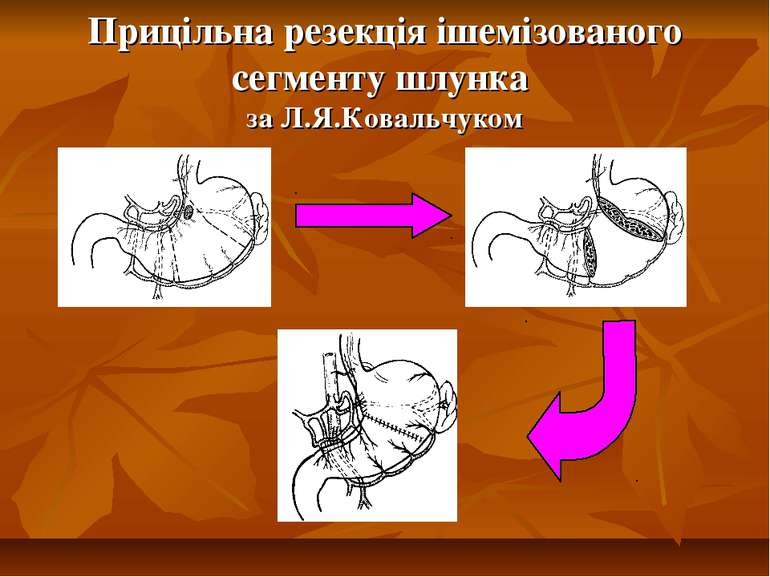
Проведені нами клініко-експериментальні дослідження показали, що морфофунціональні зміни стінки шлунка в умовах пілородуоденального стенозу мають певну етапність. Процеси декомпенсації скоротливої функції стінки спочатку виникають у тілі шлунка і передують аналогічним змінам в його антральному відділі. А тому видалення дилятованого сегменту тіла шлунка, що характеризується деструктивними та склеротичними змінами шлункової стінки в мовах декомпенсації попереджує розвиток післяопераційних моторно-евакуаторних порушень в ранніх і пізніх стадіях.
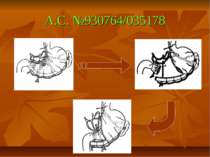
Зміна товщини м’язового шару тіла та антрального відділу шлунка при змоделюваному декомпенсованому пілородуоденостенозі (А.С.№95041813)
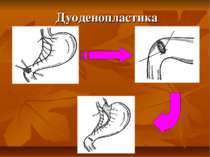
Резекцію дилятованого сегменту шлунку, ліквідація дуоденостенозу з дуоденопластикою і СПВ виконуємо у хворих з декомпенсованим стенозом при умові гіпомоторики ( тонус > 70 мм вод.ст.) без резервів його скоротливої функції або в стадії вираженої гіпотонії тіла шлунка (тонус < 70 мм. вод.ст.) при наявності резервної здатності антрума. Резекцію шлунка виконуємо в стадії вираженої гіпотонії тіла шлунка (тонус < 70 мм. вод.ст.) при відсутності резервів скоротливої здатності антрума.
Підвищення питомої ваги органощадних і органозберігаючих операційних втручань при пілородуоденальних стенозах до 85 % дозволило у віддалені строки отримати відмінні і добрі результати лікування у 93,7% порівняно з 76,6 % з резекційними методами.
РЕЗУЛЬТАТИ Збереження пілороантрального відділу шлунка при операціях, виконаних з приводу виразкової хвороби шлунка і виконання органозберігаючих операцій із збереженням воротаря при дуоденальних виразках знизило частоту середніх форм функціональних та органічних розладів з 32,1% до 4,5%, а тяжких форм з 8,3% до 3,3% і дозволило зменшити частоту прямих післяопераційних ускладнень в 4 рази, а рівень післяопераційної летальності з 3,4% до 0,9 %.
Ми впевнені , що успіхи в застосуванні нових методів лікування хворих на ускладнену виразкову хворобу можливі лише за умови злагоджених дій дільничних лікарів, гастроентерологів поліклініки та стаціонарів. Цих злагоджених дій сьогодні майже нема, і це – головна причина невдач в застосуванні нових прийнятих практично у всьому світі , методів лікування хворих на ускладнену виразкову хворобу. Ми впевнені, що самі клініцисти гастроентерологи невзмозі прослідкувати за віддаленими наслідками лікування хворого в стаціонарі, а терапевти в поліклініках не вважають за необхідне в потрібний час викликати хворого для обстеження і можливого амбулаторного лікування. А самі хворі з’являються до лікаря лише тоді, коли хвороба дошкуляє їм так, що потрібна лікарська допомога. Для цього і було свого часу створено диспансерну форму обслуговування таких груп хворих.
Наші погляди на проблеми зводяться до того, що поки в системі допомоги хворим із виразковою хворобою не буде застосовано диспансерні форми, жодні зусилля хірургів, гастроентерологів, терапевтів, дільничних лікарів поліклініки не вирішать цю не тільки медичну, але й соціальну проблему.
КРИТЕРІЇ ОЦІНКИ РИЗИКУ ЗАХВОРЮВАННЯ Нами розроблена класифікація зростаючих ступенів ризику основного захворювання стосовно виразкової хвороби. Ступені ризику основного хірургічного захворювання 1. Хронічне неускладнене захворювання із сприятливим прогнозом; 1.1. Виразкова деформація цибулини дванадцятипалої кишки без явищі стенозування з вираженим больовим синдромом. 2. Хронічні неускладнені захворювання з невизначеним прогнозом: 2.1. Неускладнені виразки з частими (3-4) рецидивами в рік, незалежно від тривалості виразкового анамнезу; 2.2. Неускладнені виразки, що не заживають протягом 6-8 тижнів при консервативному лікуванні; 2.3. Неускладнені виразки з щорічними рецидивами захворювання впродовж 3-5 років. 3. Гострі неускладнені захворювання з імовірно поганим прогнозом: 3.1. Гострі активні неускладнені виразки з різко вираженим больовим синдромом.
КРИТЕРІЇ ОЦІНКИ РИЗИКУ ЗАХВОРЮВАННЯ (продовження) 4. Хронічні ускладнені захворювання з імовірно поганим прогнозом: 4.1. Пенетруючі кальозні виразки; 4.2. Виразкові пілородуоденальні стенози; 4.3. Виразки з кровотечею в анамнезі; 4.4. Рецидив виразки після перенесеного раніше ушивання пер-форативного отвору. 5. Гострі ускладнені захворювання з безумовно поганим прогнозом: 5.1. Проривні виразки; 5.2. Гострі профузні гастродуоденальні кровотечі виразкової етіології, що продовжуються не дивлячись на проведення інтенсивної гемостатической терапії. 6. Злоякісні новоутворення: 6.1. Малігнізація виразки. 7. Хронічні або гострі ускладнені захворювання у стадії декомпенсації, що підлягають попереднім інтенсивним реанімаційним заходам: 7.1. Декомпенсованний виразковий стеноз вихідного відділу шлунку з явищами хлорипривної тетанії і різким виснаженням з порушенням водно-електролітного обміну; 7.2. Печінково-ниркова недостатність на грунті несвоєчасно-діагностованої перфорації виразки з гострим розлитим перитонітом.
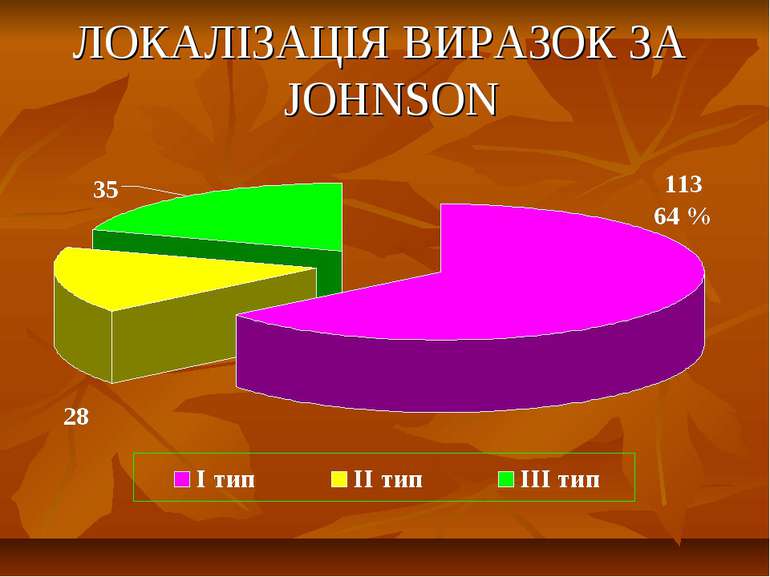
ХРОНІЧНІ УСКЛАДНЕННЯ ВИРАЗКОВОЇ ХВОРОБИ ШЛУНКА І ДВАНАДЦЯТИПАЛОЇ КИШКИ ІЗ ВІРОГІДНО НЕСПРИЯТЛИВИМ ПРОГНОЗОМ 1. Рецидив виразки після зашиванння проривного отвору; 2. Субкомпенсований стеноз виходу із шлунка; 3. Перший-третій тип виразок шлунка (за Джонсоном); 4. Виразка шлунка і 12-палої кишки із рецидивними кровотечами в анамнезі; 5. Пенетруючі кальозні виразки шлунка і дванадцятипалої кишки в поєднанні із стенозом і кровотечами в анамнезі; 6. Неускладнена виразка із трьома-чотирма рецидивами в рік протягом останніх 3-5 років.
ДЕ ПРОВОДИТИ РЕАБІЛІТАЦІЮ ХВОРИХ ПІСЛЯ ОПЕРАЦІЙНОГО ЛІКУВАННЯ? І варіант – хірургічний стаціонар санаторій-профілакторій сімейний лікар ІІ варіант – хірургічний стаціонар гастроентерологічне відділення сімейний лікар ІІІ варіант – хірургічний стаціонар гастроентерологічне відділення санаторій-профілакторій сімейний лікар
КРИТЕРІЇ ЕФЕКТИВНОСТІ КОМПЛЕКСНОГО ЛІКУВАННЯ ТА ЯКОСТІ ЖИТТЯ ХВОРИХ НА ВИРАЗКОВУ ХВОРОБУ за даними ВОЗ фізичні (сила, енергія, біль, дискомфорт, сон, відпочинок, стомленість); психологічні (позитвні емоції, концентрація думки, зовнішній вигляд, негативні переживання); рівень самостійності (працездатність, залежність від ліків та лікування); суспільна активність (особисті взаємовідносини, суспільна цінність суб’єкта, сексуальна активність) оточуюче середовище (благополуччя, безпека, доступність та якість медичного та соціального забезпечення); духовність (релігія, особисті переконання)
Схожі презентації
Категорії