Презентація на тему:
ВОГНИЩЕВА ПНЕВМОНІЯ (PNEUMONIA LOBU-LARIS)
Завантажити презентацію
ВОГНИЩЕВА ПНЕВМОНІЯ (PNEUMONIA LOBU-LARIS)
Завантажити презентаціюПрезентація по слайдам:
Припущення про ускладнення вогнищевою пневмонією підтверджується появою прожилків крові в харкотинні або іржавого харкотиння. Ступінь задишки залежить від величини запального вогнища. Температура через кілька днів знижується, але продовжує лишатися підвищеною, проходячи за неправильним типом. Пульс прискорений, при сильній задишці нерідко відмічається ціаноз. У крові помірний лейкоцитоз (10—15 тис. лейкоцитів в 1 мм3), РОЕ прискорена. При перкусії грудної клітки визначається приглушення лише при зливній пневмонії. При вислухуванні — розсіяні сухі хрипи внаслідок супровідного бронхіту, над вогнищем ураження жорстке дихання з бронхіальним відтінком і обмежені невеликою ділянкою звучні дрібнопухирчасті хрипи, іноді шум тертя плеври. Тут же вислухується бронхофонія. Тривалість хвороби від кількох днів до кількох тижнів і навіть місяців, залежно від тяжкості основного захворювання, віку хворого і ступеня його виснаження. ВОГНИЩЕВА ПНЕВМОНІЯ (PNEUMONIA LOBU-LARIS)
Лікування. Постільний режим, високе положення верхньої половини тулуба. Досить тепле, добре провітрюване приміщення. Гігієна ротової порожнини (полоскання рота, чищення язика). Годування стравною, легкорозжовуваною, висококалорійною та багатою на вітаміни їжею. Дбання про правильне випорожнення (судно подавати на ліжко). Тяжким хворим під крижі підкладають гумовий круг, щоб уникнути пролежнів. Щодня на спину — сухі банки. При сильному болі в боці можна поставити гірчичники. ВОГНИЩЕВА ПНЕВМОНІЯ (PNEUMONIA LOBU-LARIS)
Всередину— сульфідин або сульфазол за тією ж схемою, що й при крупозній пневмонії. При сильному кашлі призначають кодеїн або діонін. При недостатньому відхаркуванні харкотиння призначають відхаркувальні засоби. Якщо біль у боці дуже непокоїть хворого, призначають аспірин, пірамідон, фенацитин. При слабості серця — підшкірне введення камфори, кофеїну. Якщо після зниження температури запальний процес довго не розв'язується (при вислухуванні лишаються хрипи, бронхофонія), застосовують опромінення хворої ділянки кварцовою лампою, рентгенівським промінням, солюксом. ВОГНИЩЕВА ПНЕВМОНІЯ (PNEUMONIA LOBU-LARIS)
Профілактика. Старанне лікування основного захворювання, запобігання застоєві крові в легенях при тяжких інфекціях (зміна положення хворого в постелі, високе положення верхньої частини тулуба), своєчасне призначення відхаркувальних засобів при бронхітах. ВОГНИЩЕВА ПНЕВМОНІЯ (PNEUMONIA LOBU-LARIS)
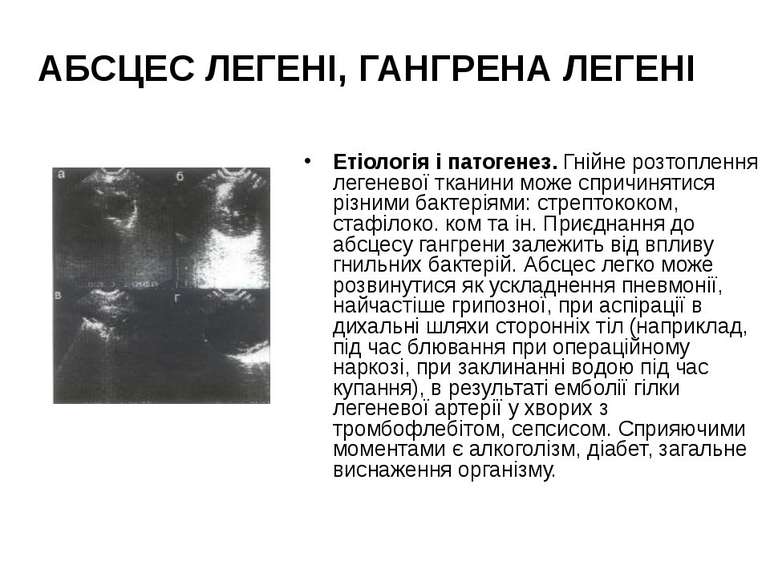
АБСЦЕС ЛЕГЕНІ, ГАНГРЕНА ЛЕГЕНІ Етіологія і патогенез. Гнійне розтоплення легеневої тканини може спричинятися різними бактеріями: стрептококом, стафілоко. ком та ін. Приєднання до абсцесу гангрени залежить від впливу гнильних бактерій. Абсцес легко може розвинутися як ускладнення пневмонії, найчастіше грипозної, при аспірації в дихальні шляхи сторонніх тіл (наприклад, під час блювання при операційному наркозі, при заклинанні водою під час купання), в результаті емболії гілки легеневої артерії у хворих з тромбофлебітом, сепсисом. Сприяючими моментами є алкоголізм, діабет, загальне виснаження організму.
Симптоми і перебіг. Висока температура, часто неправильного типу. Тупі болі в боці. Кашель з виділенням великої кількості харкотиння (до 200 - 300 см3 і більше за добу) з гангренозним запахом. У тих випадках, коли абсцес ще не гангренозувався, харкотиння позбавлене гангренозного запаху. При стоянні харкотиння поділяється на три шари. При прориванні абсцесу в бронх зразу виділяється величезна кількість гнійного харкотиння. При мікроскопічному дослідженні в харкотинні виявляються численні бактерії та еластичні волокна, як ознака розпаду легеневої тканини. АБСЦЕС ЛЕГЕНІ, ГАНГРЕНА ЛЕГЕНІ
АБСЦЕС ЛЕГЕНІ, ГАНГРЕНА ЛЕГЕНІ Лікування. Постільний режим, добре провітрювана кімната. Посилене харчування, різноманітне складом, висококалорійне, з великою кількістю вітамінів. Кількість рідини обмежується до 1 л на день, а кухонної солі — до 4 —5 г на день. У свіжих випадках слід спробувати лікування иоварсенолом (внутрішньовенно) за такою схемою: перший раз — 0,3, через 3 дні — 0,3, через 4 дні—0,45, через 5 днів — 0,45, через 6 днів — 0,6 і ще через 6 днів — 0,6, всього на курс — 2,7 г. При схильності до кровохаркання новарсенол не застосовується, а з появою кровохаркання під час лікування слід припинити давання його. Можна також проводити лікування внутрішньовенними вливаннями 25% спирту (ректифікату) по 15— 25 см3 щодня протягом 12—15 днів. При цьому одночасно 2 рази на день вводиться під шкіру 5—10 одиниць інсуліну. Корисний ефект дає переливання однойменної крові по 200 — 300 см3 один раз на 5 днів. У деяких випадках добрий результат досягається від автогемотерапії (по 10 см3 крові через день), а також від рентгенотерапії та опромінення кварцовою лампою хворої половини грудної клітки.
Для зменшення неприємного запаху харкотиння призначають вдихання скипидару або сумішки його з евкаліптовим і м'ятним маслами, налитими в гарячу воду. При абсцесах, що не піддаються консервативному лікуванню, застосовується операція. АБСЦЕС ЛЕГЕНІ, ГАНГРЕНА ЛЕГЕНІ
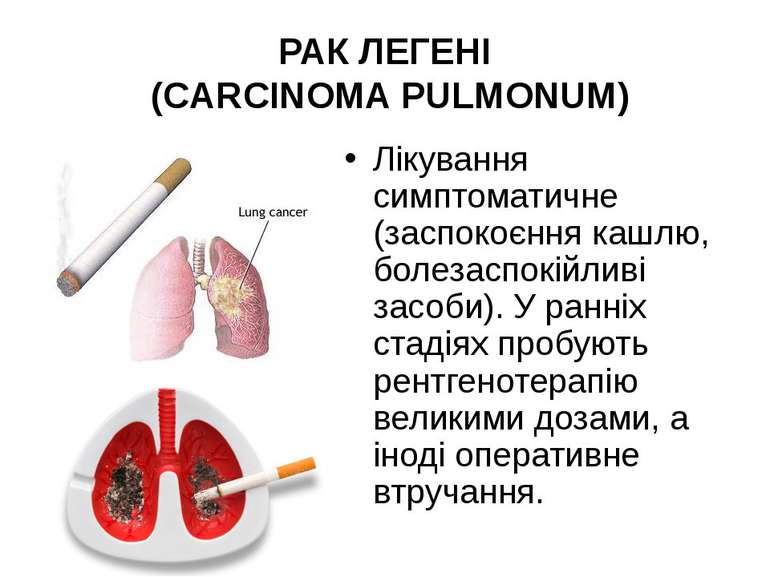
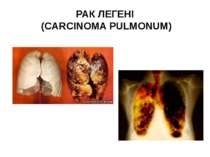
РАК ЛЕГЕНІ (CARCINOMA PULMONUM) Етіологія і патогенез. У деяких випадках рак легені є метастатичним, розвиваючись через занесення ракових клітин по лімфатичних і кровоносних шляхах з інших уражених раком органів. Однак частіше буває первинний рак легені. Сприяючими моментами можуть бути вдихання хімічно подразних речовин, хронічні запальні процеси в легенях.
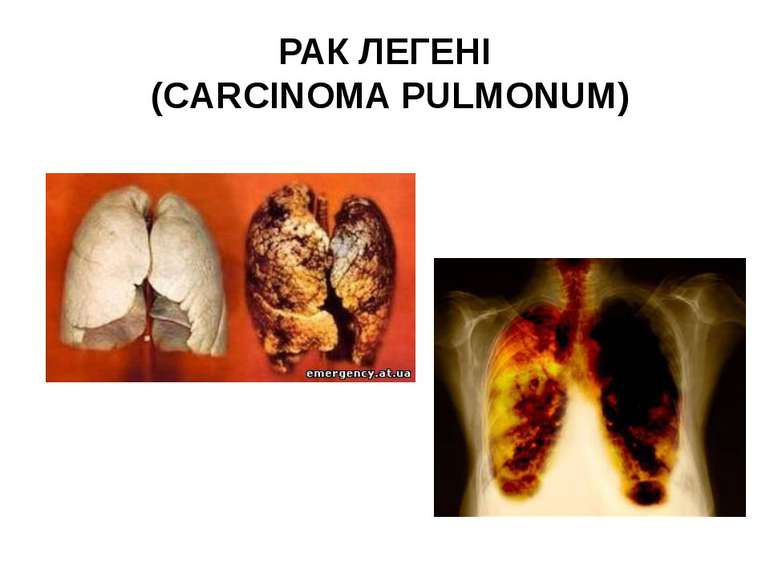
Симптоми і перебіг. Раннім симптомом є стійкий кашель з виділенням невеликої кількості склистого харкотиння, часто з домішкою крові, а також задишка. Іноді спостерігається сильне кровохаркання внаслідок роз'їдання стінки судини. При периферичному розміщенні опуху і втягненні в процес плеври — стійкі невпинні болі в грудях. При раку, який закупорює великий бронх, — сильна задишка й ателектаз частки легені, який обумовлює глухість при перкусії відповідної ділянки грудної клітки і різке ослаблення, а іноді й відсутність дихання в цій ділянці. При метастазах у залози середостіння — ознаки стиснення трахеї (ядуха), верхньої порожнистої вени (набряк лиця і шиї) і поворотного нерва (параліч голосових зв'язок і втрата голосу). При поширенні опуху на плевру — скупчення в плевральній порожнині екссудату, найчастіше геморагічного. При центральному розміщенні опуху діагноз ставиться на основі даних рентгенів-, ського дослідження. Діагностичне значення має постійна відсутність туберкульозних паличок у харкотинні при повторних його дослідженнях. Однак у рідких випадках можливе сполучення туберкульозу і раку легені. РАК ЛЕГЕНІ (CARCINOMA PULMONUM)
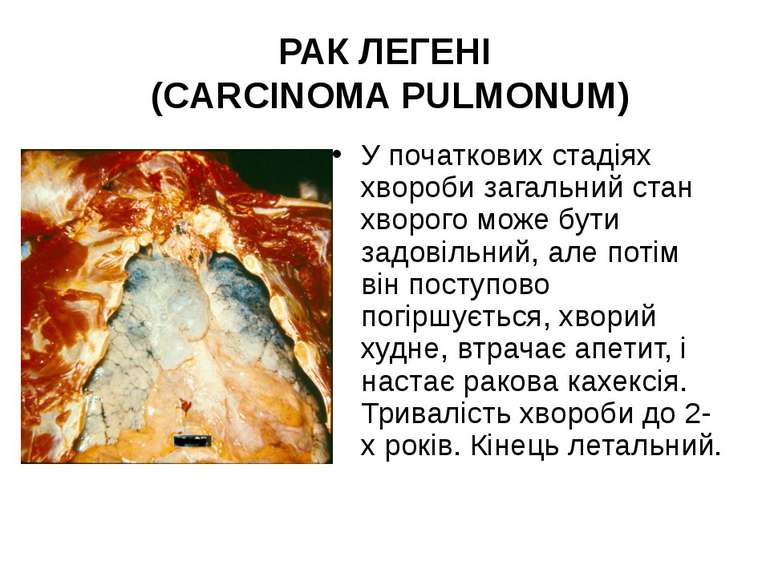
У початкових стадіях хвороби загальний стан хворого може бути задовільний, але потім він поступово погіршується, хворий худне, втрачає апетит, і настає ракова кахексія. Тривалість хвороби до 2-х років. Кінець летальний. РАК ЛЕГЕНІ (CARCINOMA PULMONUM)
Лікування симптоматичне (заспокоєння кашлю, болезаспокійливі засоби). У ранніх стадіях пробують рентгенотерапію великими дозами, а іноді оперативне втручання. РАК ЛЕГЕНІ (CARCINOMA PULMONUM)
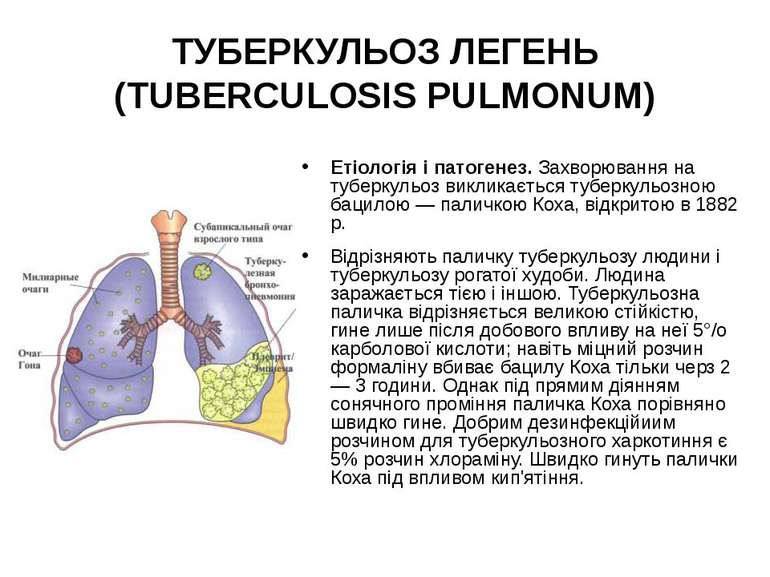
ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM) Етіологія і патогенез. Захворювання на туберкульоз викликається туберкульозною бацилою — паличкою Коха, відкритою в 1882 р. Відрізняють паличку туберкульозу людини і туберкульозу рогатої худоби. Людина заражається тією і іншою. Туберкульозна паличка відрізняється великою стійкістю, гине лише після добового впливу на неї 5°/о карболової кислоти; навіть міцний розчин формаліну вбиває бацилу Коха тільки черз 2 — 3 години. Однак під прямим діянням сонячного проміння паличка Коха порівняно швидко гине. Добрим дезинфекційиим розчином для туберкульозного харкотиння є 5% розчин хлораміну. Швидко гинуть палички Коха під впливом кип'ятіння.
ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM) Бацили Коха, попадаючи в організм людини, не завжди викликають захворювання. Як правило, рано чи пізно майже кожна людина заражається цією бацилою, але захворюють далеко не всі. Здебільшого ще в дитинстві проникає паличка Коха в організм людини, звичайно в легені або в кишки.
ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM) Симптоми і перебіг. Нерідко туберкульоз легень починається у вигляді інфільтрату. В тій або іншій частині легені, найчастіше під ключицею, іноді у здорової до того людини виникає виявлюване при рентгенівському дослідженні затемнення різного розміру, найчастіше 3 — 5 см у діаметрі. Цей інфільтрат може розсисатися, але досить часто він розпадається і на його місці утворюється каверна. Утворення інфільтрату супроводиться ознаками захворювання, які нагадують грип. Нерідко інфільтрат і навіть утворення каверни не супроводиться ніякими клінічними явищами. Іноді першою ознакою, яка визначає захворювання, є раптова легенева кровотеча або кровохаркання.
ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM) Лікування туберкульозного хворого. Туберкульозний хворий повинен насамперед широко користуватися свіжим повітрям. Квартиру хворого слід часто провітрювати. Ліжко треба ставити узголов'ям ближче до відчиненого вікна і краще на одному рівні з вікном. У зимовий час провітрювати слід спочатку суміжну кімнату або ту саму, укривши хворого з головою. Потім провітрювання провадять при опущеній завісці або ставлять ширму перед хворим, залишаючи голову хворого відкритою. Надалі обов'язково привчити хворого до відчиненої квартирки або вікна. Якщо дозволяє стан, хворий повинен робити щодня прогулянку. ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM)
Для лікування і запобігання загостренню туберкульозного процесу важливою умовою є правильне й достатнє харчування. їжа повинна бути свіжа, різноманітна і достатня. Хворий повинен їсти фрукти, ягоди та овочі, залежно від сезону (краще в сирому вигляді). Цим він дістає і поживні речовини і необхідні для нього Йітайіни. ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM)
Захворілому на туберкульоз забороняється курити. Серед сучасних способів лікування хворих на туберкульоз особливе місце займає штучний пневмоторакс. Принципи даного методу грунтуються на створенні спокою для хворої легені, внаслідок чого вона починає загоюватися, рубцева тканина розвивається значно швидше. ТУБЕРКУЛЬОЗ ЛЕГЕНЬ (TUBERCULOSIS PULMONUM)
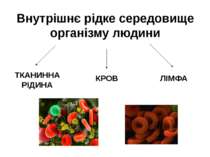
ЗМІСТ Внутрішнє рідке середовище організму людини. Склад і функції крові. Імунітет. Зсідання крові
Тканинна рідина утворюється, коли деякі складові рідкої частини крові (плазма) потрапляють у міжклітинний простір крізь найбільші кровоносні судини (капіляри). Тканинна рідина омиває кожну клітину та забезпечує обмін речовин між клітинами крові і лімфою.
Лімфа.Функції лімфи Лімфа (від лат. lympha — чиста вода, волога) — прозора безколірна рідина, за своєю структурою схожа на плазму крові, проте не містить еритроцитів, і тромбоцитів, але містить багато лімфоцитів. Функції лімфи - Повернення білків, води і солей із тканин у кров. - В організмі людини міститься 1-2 літрів лімфи. - Лімфатична система бере участь у створенні імунітету,в захисті від хвороботворних мікробів. - По лімфатичних судинах при зневодненні та загальному зниженні захисних сил імунітету можливе поширення паразитів: найпростіших, бактерій, вірусів, грибків та ін., що називають лімфогенним шляхом розповсюдження інфекції, інвазії або метастазування пухлин.
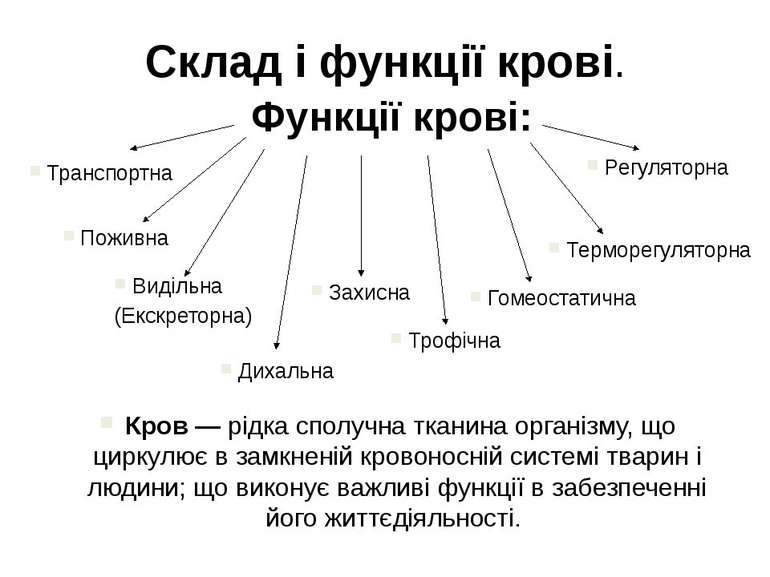
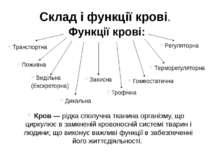
Склад і функції крові. Функції крові: Транспортна Поживна Видільна (Екскреторна) Дихальна Регуляторна Терморегуляторна Захисна Гомеостатична Трофічна Кров — рідка сполучна тканина організму, що циркулює в замкненій кровоносній системі тварин і людини; що виконує важливі функції в забезпеченні його життєдіяльності.
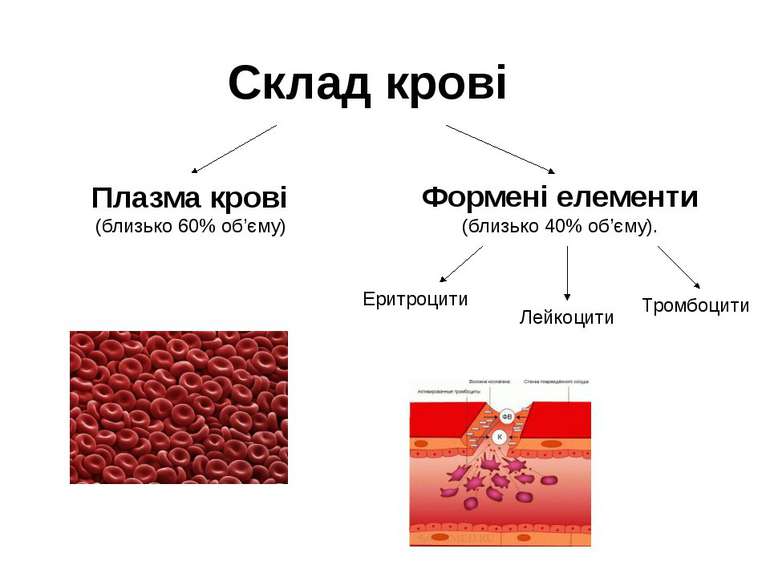
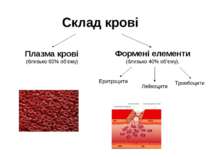
Склад крові Плазма крові (близько 60% об’єму) Формені елементи (близько 40% об’єму). Еритроцити Лейкоцити Тромбоцити
1. Н2О – 91%. 2. Білки – 8% 3. Жири – 0,8%. 4. Глюкоза – 0,12%. 5. Сечовина та сечова кислота – 0,05%. 6. Мінеральні солі – 0,9%, Плазма крові – жовтувата рідина, яка вміщує:
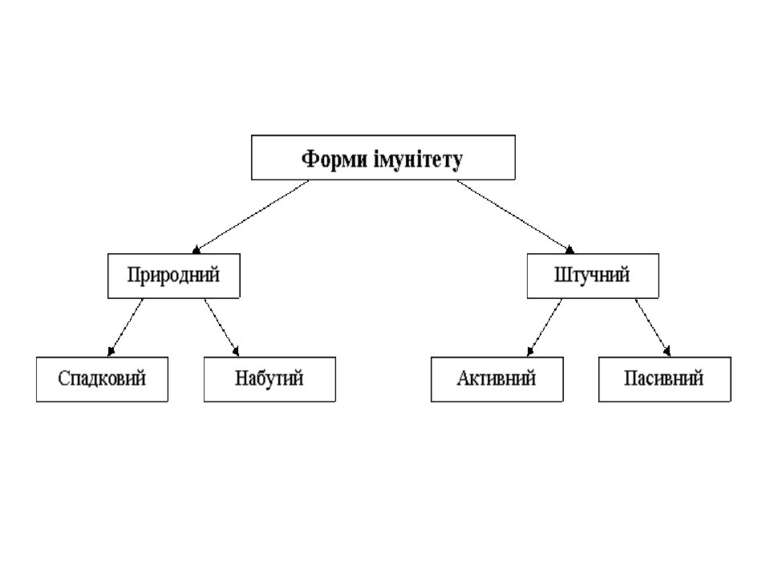
Імунітет Імуніте т (з латин. вільний, захищений) — це сукупність захисних механізмів, які допомагають організму боротися з чужорідними чинниками: бактеріями, вірусами, сторонніми тілами тощо. Імунітет — несприятливість організмів до інфекційних агентів, яким властива генетична гетерогенність.
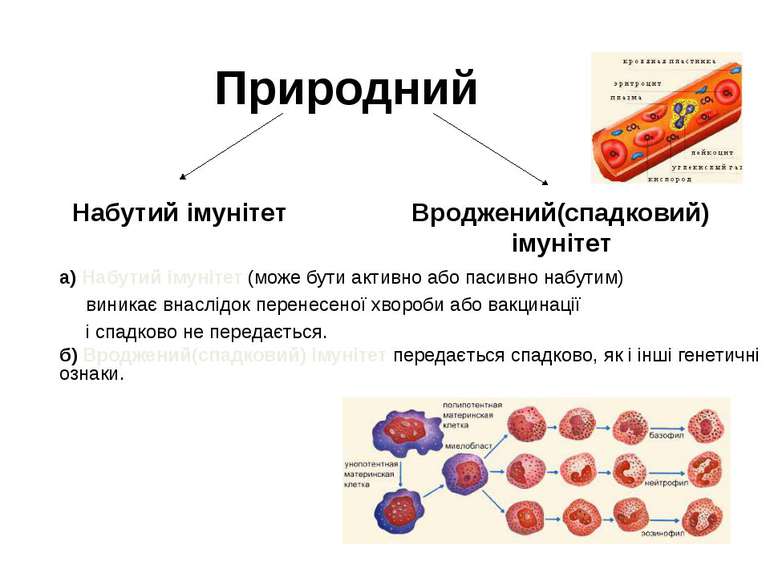
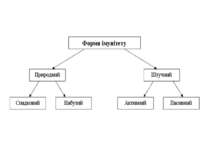
Природний Вроджений(спадковий) імунітет Набутий імунітет б) Вроджений(спадковий) імунітет передається спадково, як і інші генетичні ознаки. а) Набутий імунітет (може бути активно або пасивно набутим) виникає внаслідок перенесеної хвороби або вакцинації і спадково не передається.
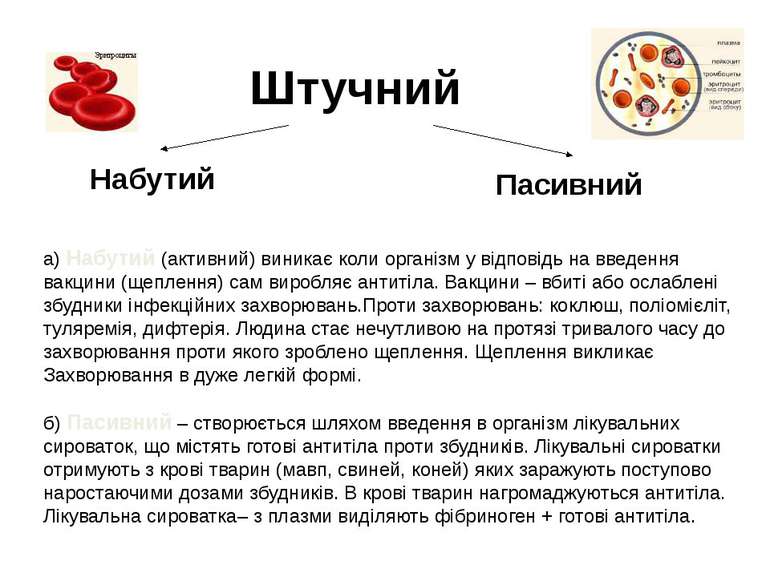
Штучний Набутий Пасивний а) Набутий (активний) виникає коли організм у відповідь на введення вакцини (щеплення) сам виробляє антитіла. Вакцини – вбиті або ослаблені збудники інфекційних захворювань.Проти захворювань: коклюш, поліомієліт, туляремія, дифтерія. Людина стає нечутливою на протязі тривалого часу до захворювання проти якого зроблено щеплення. Щеплення викликає Захворювання в дуже легкій формі. б) Пасивний – створюється шляхом введення в організм лікувальних сироваток, що містять готові антитіла проти збудників. Лікувальні сироватки отримують з крові тварин (мавп, свиней, коней) яких заражують поступово наростаючими дозами збудників. В крові тварин нагромаджуються антитіла. Лікувальна сироватка– з плазми виділяють фібриноген + готові антитіла.
Розрізняють такі форми імунітету: Антибактеріальний — у крові і лімфоїдно-макрофагоцитальній системі людини збудник захворювання (бактерія) зазнає дії клітинних і гуморальних факторів. Противірусний — виробництво інтерферону, інгібіторів, підвищення температури, прискорення обміну речовин, фагоцитоз, напрацювання антитіл. Антитоксичний — знешкодження екзотоксинів антитоксинами. Протипухлинний — супроводжується накопиченням спеціальних клітин — фагоцитів, сенсибілізованих проти пухлинних клітин і здатних до їх руйнування. Протипаразитарний — підвищення активності фагоцитів, які поглинають дрібних паразитів. Крупні паразити іммобілізуються в тканинах у спільній дії багатьох клітин. Трансплантаційний — відторгнення трансплантатів. Під час пересадки якогось органа навколо нього виникає скупчення клітин-лімфоцитів і макрофагів, які атакують його. Тому донор і реципієнт повинні завжди бути імунологічно сумісні.
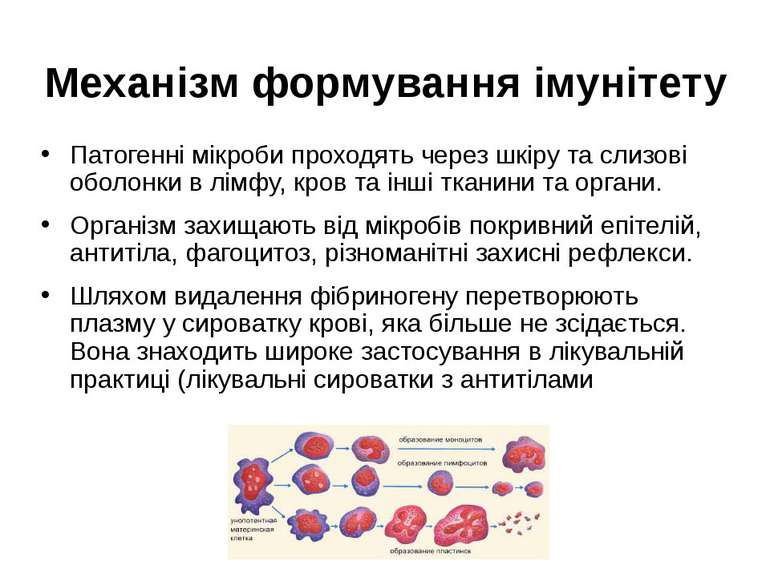
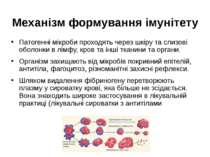
Механізм формування імунітету Патогенні мікроби проходять через шкіру та слизові оболонки в лімфу, кров та інші тканини та органи. Організм захищають від мікробів покривний епітелій, антитіла, фагоцитоз, різноманітні захисні рефлекси. Шляхом видалення фібриногену перетворюють плазму у сироватку крові, яка більше не зсідається. Вона знаходить широке застосування в лікувальній практиці (лікувальні сироватки з антитілами
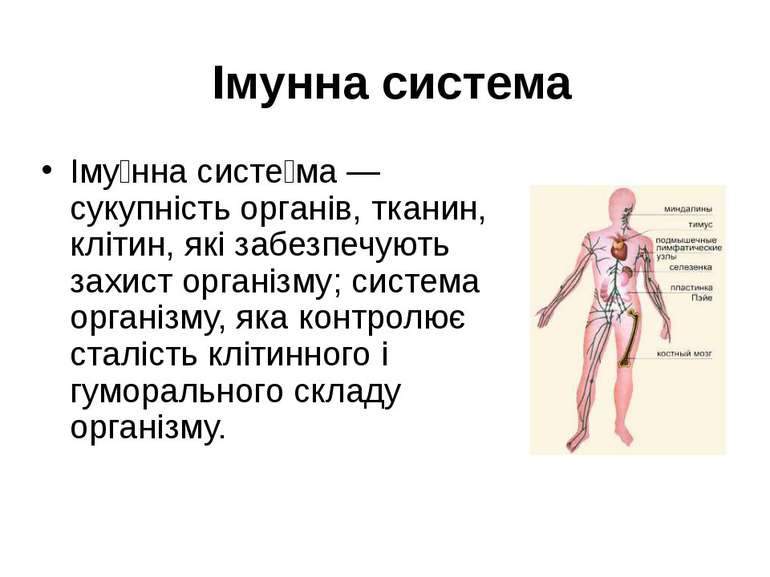
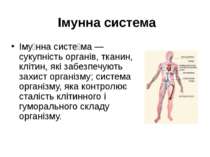
Імунна система Іму нна систе ма — сукупність органів, тканин, клітин, які забезпечують захист організму; система організму, яка контролює сталість клітинного і гуморального складу організму.
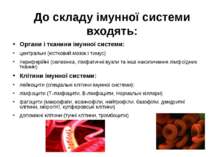
До складу імунної системи входять: Органи і тканини імунної системи: центральні (кістковий мозок і тимус) периферійні (селезінка, лімфатичні вузли та інші накопичення лімфоїдних тканин) Клітини імунної системи: лейкоцити (спеціальні клітини імунної системи): лімфоцити (Т-лімфоцити, В-лімфоцити, Нормальні кіллери) фагоцити (макрофаги, еозинофіли, нейтрофіли, базофіли, дендритні клітини, мікроглії, купферовські клітини) допоміжні клітини (тучні клітини, тромбоцити)
Призначення імунної системи Імунна система розпізнає чужорідні речовини, нейтралізує їх і «запам'ятовує» свою відповідь, щоб відтворити її при зіткненні з аналогічним антигеном. До компетенції імунної системи відносять і знищення клітин і білків власного організму, що виникають при нормальному, фізіологічному функціонуванні організму в екстремальних умовах — при травмах. В будь-якому стані організму імунна система постійно працює, хоч і з різним ступенем активності.
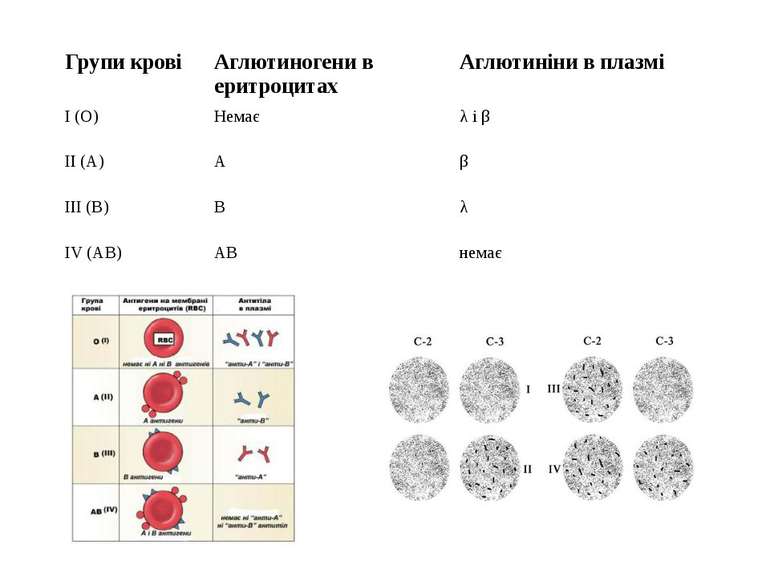
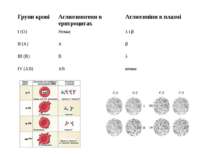
Групи крові та резус-фактор. Правила переливання крові. В 1901 році австрійський вчений Ландштейнер, а після нього чеський медик Янський довели, що в людей існують 4 основні групи крові, які успадковуються від батьків за певними законами генетики. Їх позначають І (О), ІІ (А), ІІІ (В), ІV (АВ). В Європі найчастіше трапляються перша – 46%, друга – 42%, рідше третя – 9%, найрідше – четверта 3%. Групова належність крові залежить від особливих склеювальних речовин (білків) – аглютиногенів (А і В), що містяться в еритроцитах, та аглютинінів (λ і β), що є у плазмі крові. В крові одної особи ніколи немає збігу однойменного аглютиніну й аглютиногену (λ з А, β з В), помилкове змішування їх під час переливання крові приводить до склеювання або аглютинації еритроцитів і наступного гемолізу з утворенням токсичних речовин.
Групи крові Аглютиногени в еритроцитах Аглютиніни в плазмі І (О) Немає λ і β ІІ (А) А β ІІІ (В) В λ ІV (АВ) АВ немає
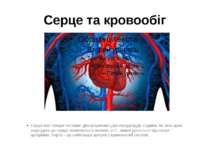
Серце і кров Людський організм – це дуже складна система, яка постійно працює. Щомиті в найменших клітинах відбуваються тисячі хімічних процесів. Під час цих процесів використовується велика кількість енергії. Серце та кровоносні судини(капіляри, вени, артерії) утворюють кровоносну систему. Кров забезпечує всі органи киснем, іншими поживними речовинами та забирає відпрацьовані продукти обміну речовин.
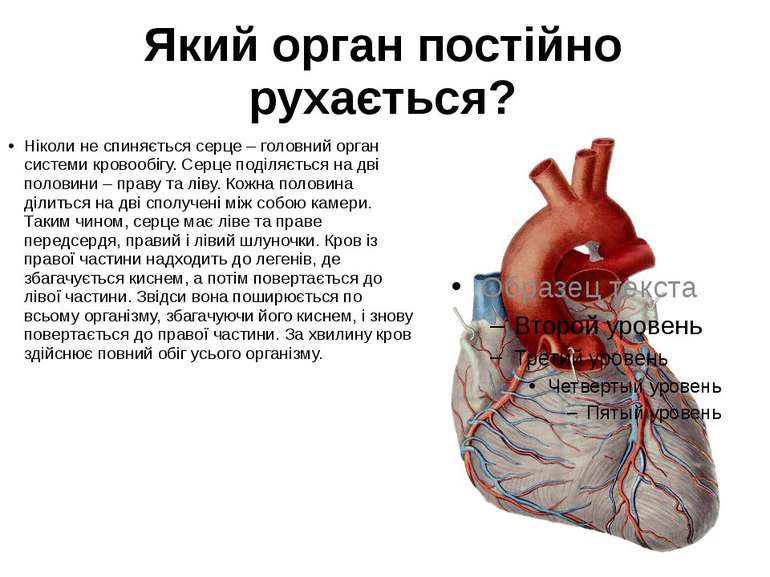
Який орган постійно рухається? Ніколи не спиняється серце – головний орган системи кровообігу. Серце поділяється на дві половини – праву та ліву. Кожна половина ділиться на дві сполучені між собою камери. Таким чином, серце має ліве та праве передсердя, правий і лівий шлуночки. Кров із правої частини надходить до легенів, де збагачується киснем, а потім повертається до лівої частини. Звідси вона поширюється по всьому організму, збагачуючи його киснем, і знову повертається до правої частини. За хвилину кров здійснює повний обіг усього організму.
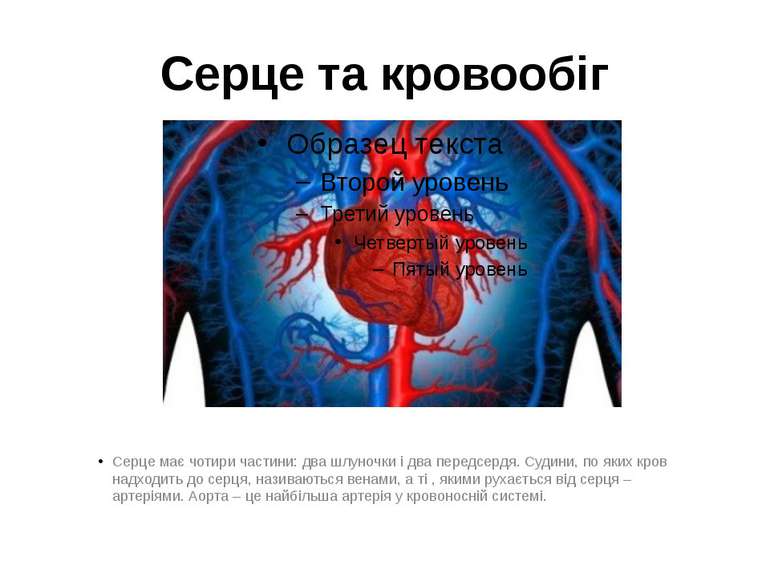
Серце та кровообіг Серце має чотири частини: два шлуночки і два передсердя. Судини, по яких кров надходить до серця, називаються венами, а ті , якими рухається від серця – артеріями. Аорта – це найбільша артерія у кровоносній системі.
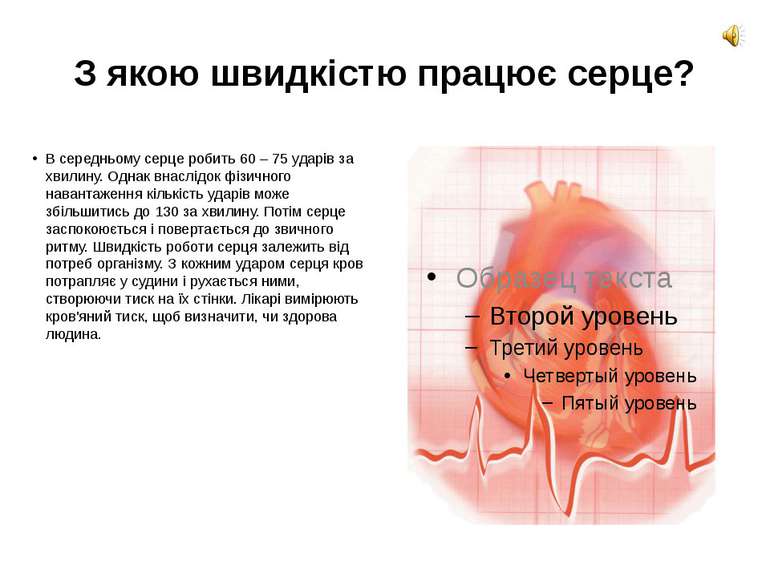
З якою швидкістю працює серце? В середньому серце робить 60 – 75 ударів за хвилину. Однак внаслідок фізичного навантаження кількість ударів може збільшитись до 130 за хвилину. Потім серце заспокоюється і повертається до звичного ритму. Швидкість роботи серця залежить від потреб організму. З кожним ударом серця кров потрапляє у судини і рухається ними, створюючи тиск на їх стінки. Лікарі вимірюють кров'яний тиск, щоб визначити, чи здорова людина.
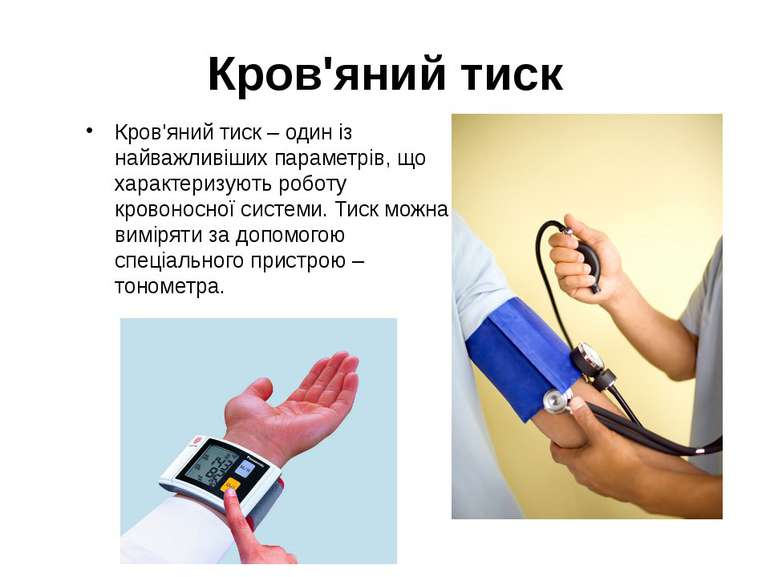
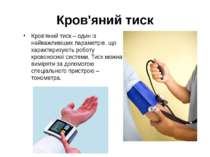
Кров'яний тиск Кров'яний тиск – один із найважливіших параметрів, що характеризують роботу кровоносної системи. Тиск можна виміряти за допомогою спеціального пристрою – тонометра.
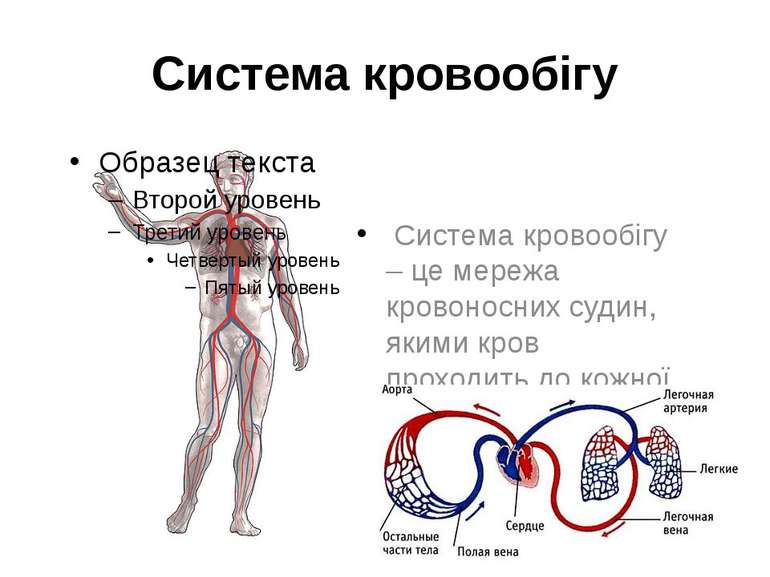
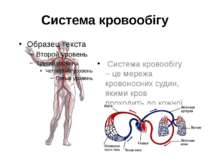
Система кровообігу Система кровообігу – це мережа кровоносних судин, якими кров проходить до кожної частини тіла.
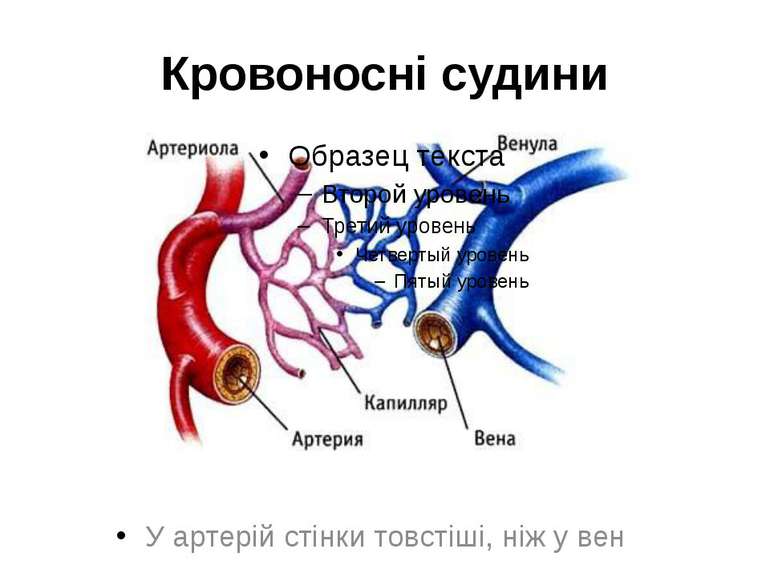
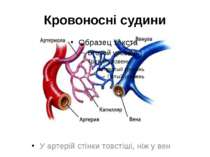
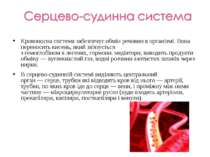
Види кровоносних судин Артерії – кровоносні судини, що розносять кров від серця до різних частин тіла. Вони мають товсті стінки, здатні витримати велику кількість крові, яку виштовхує серце. Артеріоли – це відгалуження артерій завтовшки із людську волосину, які переходять в капіляри. Капіляри – найменші, майже прозорі кровоносні судини, які є складовою частиною будь-яких тканин. Вони забезпечують тканини необхідними речовинами і забирають продукти їх життєдіяльності. Венули – найменші складові венозної системи. Вони утворюються внаслідок з'єднання капілярів і зливаються у вени. Вени – широкі судини з тонкими стінками, якими кров повертається назад до серця. 66% крові в людському організмі переносять вени, 29% - артерії і лише 5% - капіляри.
Скільки крові в тілі людини? Кров становить близько 1/12 частини ваги людського тіла. У дорослих це 4-6 літрів. 55% крові – це прозора речовина, яка називається плазмою, вона несе в собі відпрацьовані речовини. Ще 45% - це кров'яні клітини, здебільшого еритроцити.
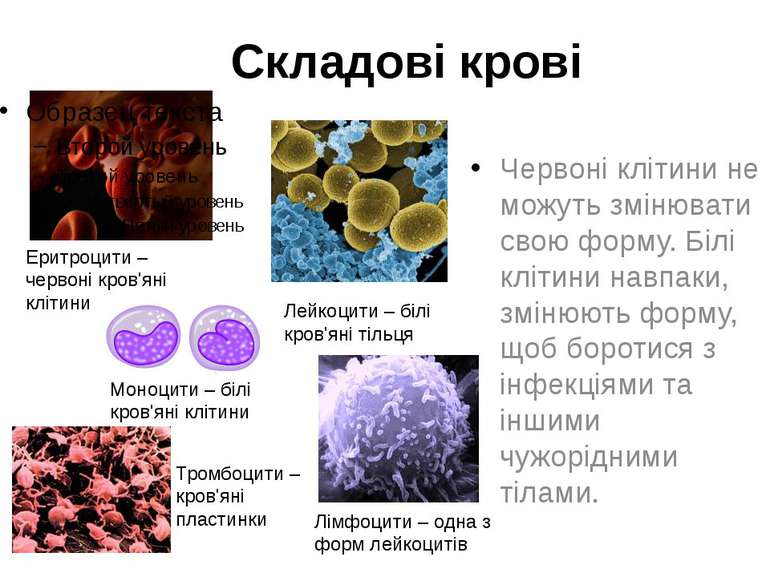
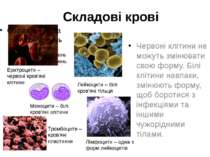
Складові крові Червоних кров'яних тілець у крові найбільше. Вони схожі на маленькі диски з чашоподібними заглибленнями і переносять кисень. Білі тільця виробляють антитіла і ведуть боротьбу із хворобами. Тромбоцити – це кров'яні пластини, що відповідають за згортання крові.
Складові крові Червоні клітини не можуть змінювати свою форму. Білі клітини навпаки, змінюють форму, щоб боротися з інфекціями та іншими чужорідними тілами. Еритроцити – червоні кров'яні клітини Моноцити – білі кров'яні клітини Лейкоцити – білі кров'яні тільця Лімфоцити – одна з форм лейкоцитів Тромбоцити – кров'яні пластинки
Що таке тромб? Тромб – це згусток крові, що закупорює кровоносні судини. Коли на тілі з'являється рана, з неї починає витікати кров. Але невдовзі кров густішає, а потім засихає. Цей процес називається згортанням крові. Білок-фібриноген, який міститься у плазмі крові, за допомогою еритроцитів перетворюється на фібрин. Волокна фібрину обвивають еритроцити, так утворюється тромб, який закупорює рану.
Яку функцію виконує кров? Кров виконує чимало різних функцій. Найголовніші з них – дихальна, поживна, видільна, теплорегуляційна, захисна. Зокрема, кров переносить кисень від легень до тканин організму та вуглекислий газ від клітин до легень; розносить по тілу поживні речовини з кишечника та глюкозу з печінки; видаляє з клітин та тканин організму кінцеві продукти обміну речовин; забезпечує підтримання сталої температури тіла
Цікаві факти В одній краплині крові міститься: Близько 20 млн. червоних кров'яних тілець, які називаються еритроцитами. Червоного кольору їм надає гемоглобін – речовина, яка переносить кисень. Еритроцит живе в середньому 3 місяці Понад 20 тис. білих кров'яних тілець, які називають лейкоцитами. Є декілька видів таких клітин, більшість із них веде боротьбу із хворобами та вірусами. Деякі клітини живуть 1 добу, інші – багато років Від одного до двох млн. кров'яних пластинок – тромбоцитів. Вони беруть участь у згортанні крові
Серцево-судинні захворювання серед інших захворюваь є найбільш поширеними у світі. Серцево-судинні захворювання поділяються на хвороби серця і хвороби судин.
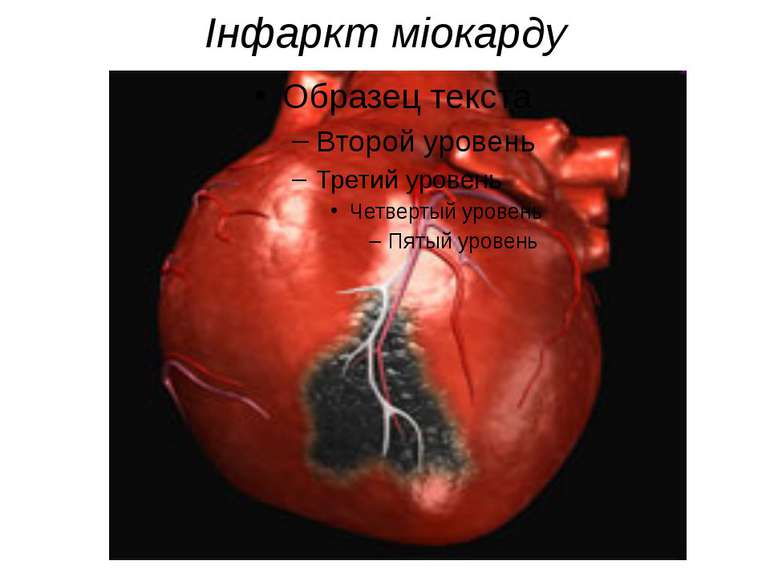
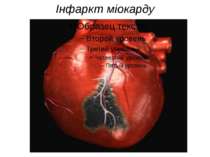
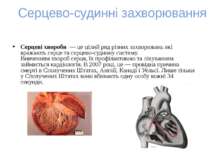
Інфаркт міокарду Найнебезпечнішим і найчастішим захворюванням є інфаркт міокарду – це змертвіння (нейкроз) частини м`язових клітин серця. Виникає при припиненні або зменшенні постачання крові до цієї ділянки внаслідок поршуення кровообігу в судинах серця. Сприяють виникненню цієї хвороби куріння, психічні травми, часті нервування, вживання алкоголю, важкі фізичні навантаження тощо.
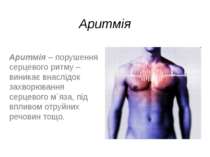
Аритмія Аритмія – порушення серцевого ритму – виникає внаслідок захворювання серцевого м`яза, під впливом отруйних речовин тощо.
Атеросклероз Ателосклероз – хронічне захворювання при яому виникають ущільнення стінок кровоносних судин артерій. При цьому звужеється просвіт судин, можеть утворюватись тромби, поршується кровопостачання органів, виникають у них патологічні зміни. Часто ця хвороба вражає аорту артерії нижніх кінцівок, артерії мозку, коронарні судини серця, судини нирок. Фактори, що викликають захворювання: цукровий діабет, гіпертонічна хвороба, нервові напруження, зловживання алкоголем тощо.
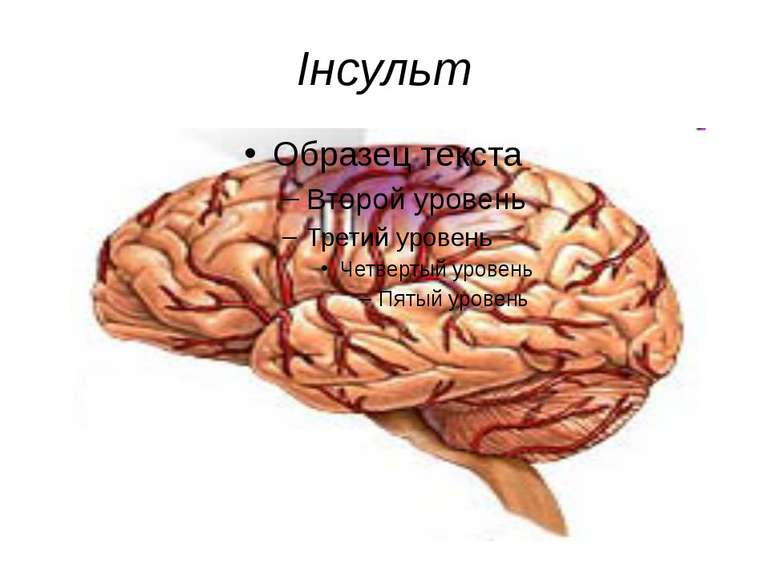
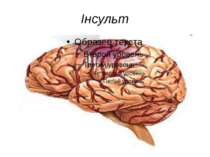
Інсульт Інсульт - поршуення кровообігу мозку. Воно призводить до пошкодження тканин мозку, розлади його функцій. Інсульт може супроводжуватись розривом судин та крововиливом у головний мозок. Причини, що призводять до інсульту – різке підвищення кров`яного тиску, зниження еластичності судин головного мозку. Фактори, що викликають захворювання: гіпертонічна хвороба, атеросклероз тощо.
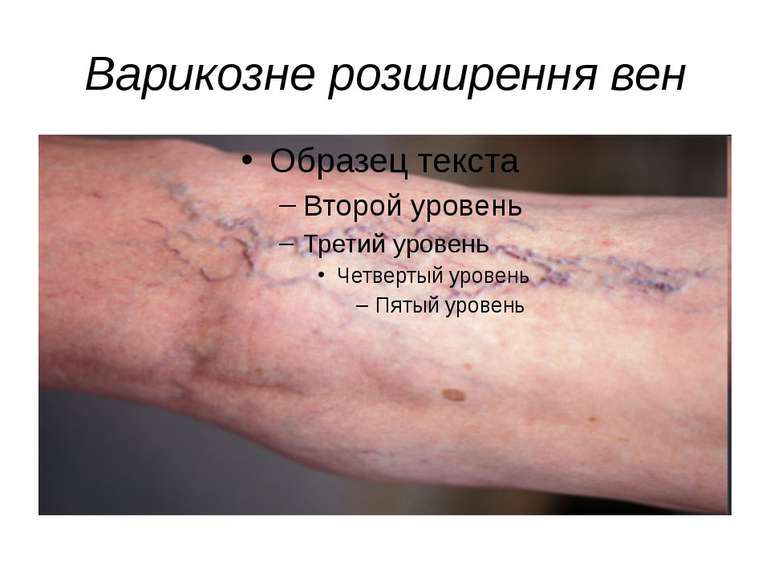
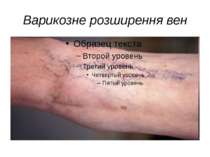
Варикозне розширення вен Варикозне розширення вен – це захворювання, що проявляється в нерівномірному розширенні вен. Виникає у людей зі слабкими венозними стінками, з порушенням роботи клапанів. Через це венозна кров не повністю повертається до серця, а частково залишається в нижніх кінцівках. Від цього стінки вен набувають вигляд вузлів. Може призводити до тромбофлебіту – запаленню стінки судини з утворенням тромбу. Виникає у людей, які працюють, перебуваючи постійно на ногах.
Як запобігти серцево-судинним захворюванням? Щоб запобігти серцево-судинним захворюванням, необхідно вести здоровий спосіб життя, своєчасно їсти, запобігати палінню, вживанню алкоголю, жирної, солоної їжі, цукру. Ефективними засобами є фізична праця і спорт, загартування організму.
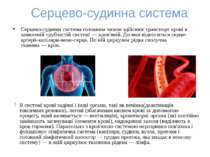
Серцево-судинна система Серцево-судинна система головним чином здійснює транспорт крові в замкненій трубчастій системі — кров'яній. До якої відноситься серце-артерії-капіляри-вени-серце. По ній циркулює рідка сполучна тканина — кров. В системі крові задіяні і інші органи, такі як печінка(деактивація токсичних речовин), легені (збагачення киснем крові за допомогою процесу, який називається — вентиляція), кровотворні органи (які постійно замінюють загинуваші елементи крові), ендокринні залози (виділяють в кров гормони). Паралельно з кров'яною системою нерозривно пов'язана і функціонує лімфатична система (капіляри, судини, вузли, протоки і головний лімфатичний колектор — грудна протока, яка впадає в венозну систему) — в якій циркулює тканинна рідина — лімфа.
Кровоносна система забезпечує обмін речовин в організмі. Вона переносить кисень, який зв'язується з гемоглобіном в легенях, гормони. медіатори, виводить продукти обміну — вуглекиaслий газ, водні розчини азотистих шлаків через нирки. В серцево-судинній системі виділяють центральний орган — серце, трубки які відводять кров від нього — артерії, трубки, по яких кров іде до серця — вени, і проміжну між ними частину — мікроциркуляторне русло (куди входять артеріоли, прекапіляри, капіляри, посткапіляри і венули).
Серцево-судинні захворювання Серцеві хвороби — це цілий ряд різних захворювань які вражають серце та серцево-судинну систему. Вивченням хвороб серця, їх профілактикою та лікуванням займається кардіологія. В 2007 році, це — провідна причина смерті в Сполучених Штатах, Англії, Канаді і Уельсі. Лише тільки у Сполучених Штатах вони вбивають одну особу кожні 34 секунди.
Щорічно вперше виявляється близько 2 млн. хворих з цією патологією, з них кожний другий — працездатного віку. Смертність від хвороб серця тасистеми кровообігу в Україні займає перше місце і у 2-4 рази вища, ніж у країнах ЄС та світу, причому в нашій країні вмирають від цих захворювань не тільки частіше, але й раніше. Захворювання серця належать до найбільш складних і життєвозагрозливих в Україні. У 2004 році зареєстровано понад 10 млн хворих на гіпертонічну хворобу, 7,6 млн. хворих — на ішемічну хворобу серця і майже 3 млн. осіб — з цереброваскулярними захворюваннями.
Чинники ризику виникнення хвороб серця Виникнення і перебіг хвороб серця, серцево-судинних та судинно-мозкових захворювань тісно пов'язані з наявністю чинників ризику, основними серед яких є: Підвищений артеріальний тиск; Порушення ліпідного обміну; Надлишкова маса тіла; Нездоровий спосіб життя: Тютюнопаління; Нераціональне харчування; Зловживання алкоголем; Недостатня фізична активність. Шкідливі фактори: Психоемоційні перевантаження; Шкідливе довкілля на виробництві та в побуті.
Зміст Аритмія Дистонія Інфаркт Інсульт Атеросклероз Кардіоміопатія Артеріальна гіпертензія Кардіосклероз
Аритмія Аритмі ї се рця — група порушень діяльності серця, пов'язаних з розладом ритмічності, послідовності і сили скорочень серцевого м'яза. Аритмії серця зумовлюються порушенням його властивостей (автоматизму скорочень, збудливості, провідності). Вони спостерігаються при багатьох захворюваннях, зокрема при хворобах серця (міокардит, міокардіосклероз та ін.), при порушеннях нервової регуляції серця, що не супроводиться хворобливими змінами серцевого м'яза, тощо.
Деякі види аритмії серця перебігають непомітно для хворого, інші — супроводяться неприємним відчуттям серцевих «перебоїв»,запамороченням. Виявляють аритмії серця вислуховуючи серце, досліджуючи пульс, електрокардіографією. Лікування аритмії серця спрямоване на усунення основного захворювання; при аритміях серця з успіхом застосовується ряд медикаментів:наперсник, строфант, валеріана, хінін, хінідин, атропін та ін.
Дистонія Вегетативно-судинна дистонія може бути самостійною хворобою або синдромом іншого захворювання. Під цим поняттям розуміють функціональні розлади вегетативного відділу нервової системи, судин, серця,центральної нервової системи. Тобто це хвороба, яка має багато суб'єктивних масок-симптомів, але ніколи не призводить ані до інфаркту міокарда, ані до гіпертонічної хвороби, ані до інших органічних захворювань. Але за цих захворювань вона може спостерігатися дуже часто. І тому вегетативно-судинна дистонія потребує лікування. Здебільшого це самостійне захворювання, але іноді є синдромом іншого захворювання, наприклад, туберкульозу, уражень, викликаних підвищеним рівнем радіації і т. ін. Нейроциркуляторною дистонією часто хворіють люди молодого віку, переважно жінки.
Інфаркт Гострий інфаркт міокарда — крайня ступінь ішемічної хвороби серця, яка характеризується розвитком ішемічного некрозу ділянки міокарда, що виник внаслідок абсолютної або відносної недостатності кровопостачання у цій ділянці. Щорічно в США реєструється 800 000 людей з гострим інфарктом міокарда, з яких 213 000 помирають. У більшості випадків причиною ранньої смертності при гострому інфаркті міокарда є шлуночкові аритмії.
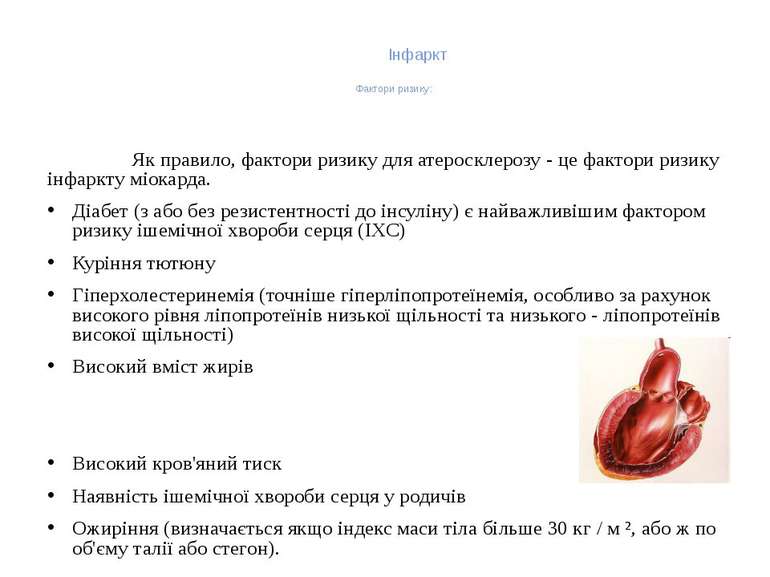
Інфаркт Фактори ризику: Як правило, фактори ризику для атеросклерозу - це фактори ризику інфаркту міокарда. Діабет (з або без резистентності до інсуліну) є найважливішим фактором ризику ішемічної хвороби серця (ІХС) Куріння тютюну Гіперхолестеринемія (точніше гіперліпопротеїнемія, особливо за рахунок високого рівня ліпопротеїнів низької щільності та низького - ліпопротеїнів високої щільності) Високий вміст жирів Високий кров'яний тиск Наявність ішемічної хвороби серця у родичів Ожиріння (визначається якщо індекс маси тіла більше 30 кг / м ², або ж по об'єму талії або стегон).
Інфаркт Фактори ризику: Вік: для чоловіків він стає фактором ризику після 45 років, для жінок - після 55 років, крім того будь-який вік є фактором ризику, якщо родич першої лінії (брат, сестра, батько, мати) мав ІХС до або у 55 років - для чоловіків, або 65 - для жінок). Гіпергомоцистеїнемія (високий рівень гомоцистеїну, токсичної амінокислоти, яка буває за недостатнього споживання вітамінів B2, B6, B12 і фолієвої кислоти) Стрес (професії з високим індексом стресу, як відомо, сприйнятливі до атеросклерозу)
Алкоголь (дослідження показують, що тривалий вплив великих кількостей алкоголю може збільшити ризик серцевого нападу) Чоловіки більше схильні до ризику, ніж жінки. Значну кількість цих факторів ризику можна урівноважити шляхом підтримання здорового способу життя. Європейське товариство кардіологів та Європейська асоціація з кардиоваскулярної профілактики і реабілітації розробили інтерактивний інструмент для прогнозування та управління ризиком серцевого нападу та інсульту в Європі. HeartScore спрямована на підтримку лікарів в оптимізації системи зниження ризиків окремих серцево-судинних патологій. Програма HeartScore доступна 12-ма мовами і наявна у веб-або PC версії.
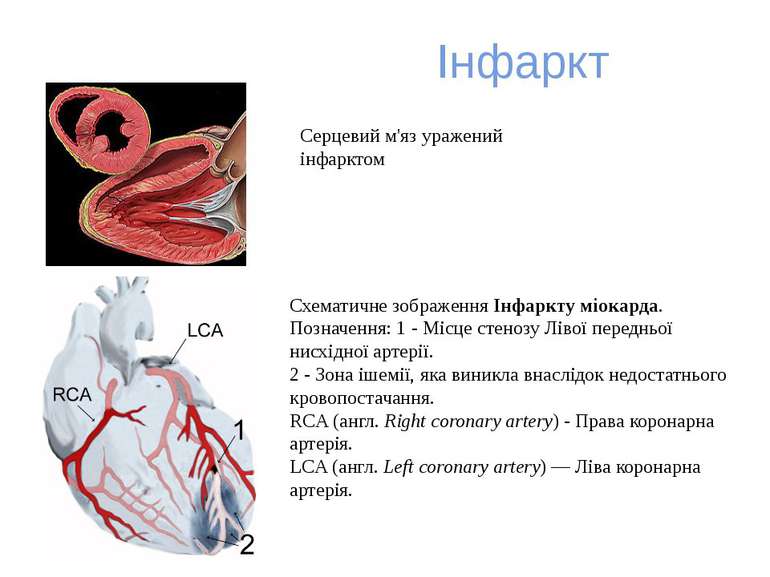
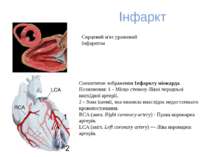
Інфаркт Схематичне зображення Інфаркту міокарда. Позначення: 1 - Місце стенозу Лівої передньої нисхідної артерії. 2 - Зона ішемії, яка виникла внаслідок недостатнього кровопостачання. RCA (англ. Right coronary artery) - Права коронарна артерія. LCA (англ. Left coronary artery) — Ліва коронарна артерія. Серцевий м'яз уражений інфарктом
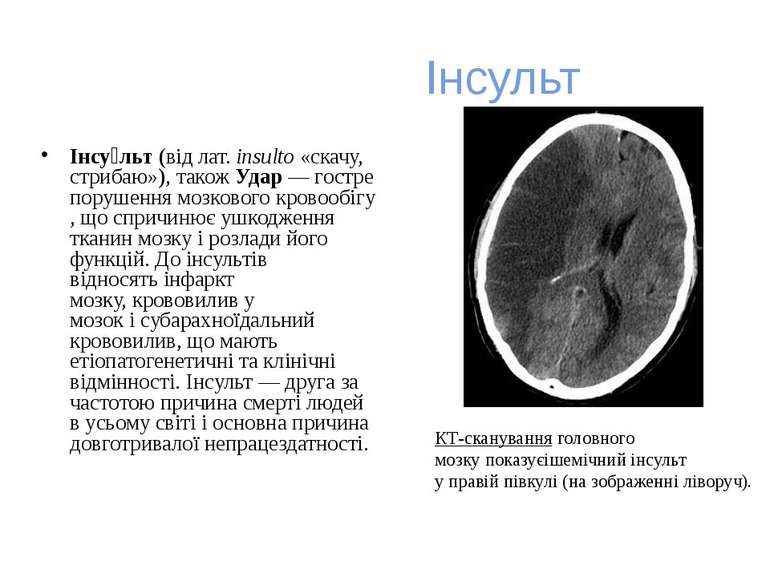
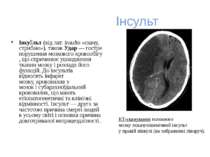
Інсульт Інсу льт (від лат. insulto «скачу, стрибаю»), також Удар — гостре порушення мозкового кровообігу, що спричинює ушкодження тканин мозку і розлади його функцій. До інсультів відносять інфаркт мозку, крововилив у мозок і субарахноїдальний крововилив, що мають етіопатогенетичні та клінічні відмінності. Інсульт — друга за частотою причина смерті людей в усьому світі і основна причина довготривалої непрацездатності. КТ-сканування головного мозку показуєішемічний інсульт у правій півкулі (на зображенні ліворуч).
Інсульт Причини виникнення Найчастіше інсульт виникає при гіпертонічній хворобі, атеросклерозі, аневризмах, васкулітах, захворюваннях серця тощо. Спричинюються інсульти порушеннямикровообігу, коагуляційних властивостей крові, зміною реактивності судин, спазмом, дистонією судин, коливаннями артеріального тиску, психотравмою, фізичним навантаженням тощо.
Фактори ризику Фактори ризику — різні клінічні, біохімічні, поведінкові й інші характеристики, що вказують на підвищену імовірність розвитку певного захворювання. Всі напрямки профілактичної роботи орієнтовані на контроль факторів ризику, їх корекцію як у конкретних людей, так і в популяції в цілому. До факторів ризику інсульту слід віднести такі: похилий вік; артеріальна гіпертонія; захворювання серця; транзиторні ішемічні атаки, істотні предиктори розвитку як інфаркту мозку, так і інфаркту міокарда; цукровий діабет; куріння; асимптомний стеноз сонних артерій. Багато людей в популяції мають одночасно декілька факторів ризику, кожен з яких може виражатися помірно. Існують такі шкали, які дозволяють оцінити індивідуальний ризик розвитку інсульту (у відсотках) на найближчі 10 років і порівняти його з середньопопуляційним ризиком на той самий період, найвідоміша з них Фрамінгемська шкала.
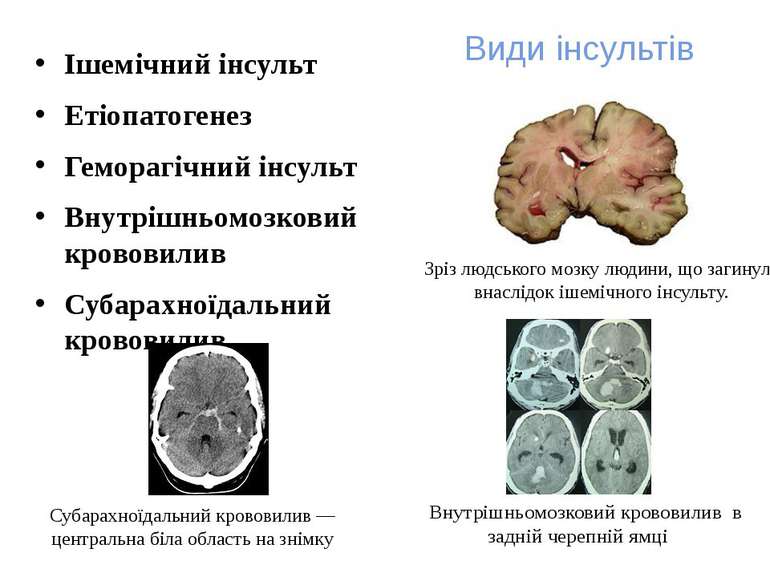
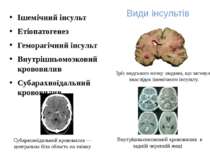
Види інсультів Ішемічний інсульт Етіопатогенез Геморагічний інсульт Внутрішньомозковий крововилив Субарахноїдальний крововилив Зріз людського мозку людини, що загинула внаслідок ішемічного інсульту. Внутрішньомозковий крововилив в задній черепній ямці Субарахноїдальний крововилив — центральна біла область на знімку
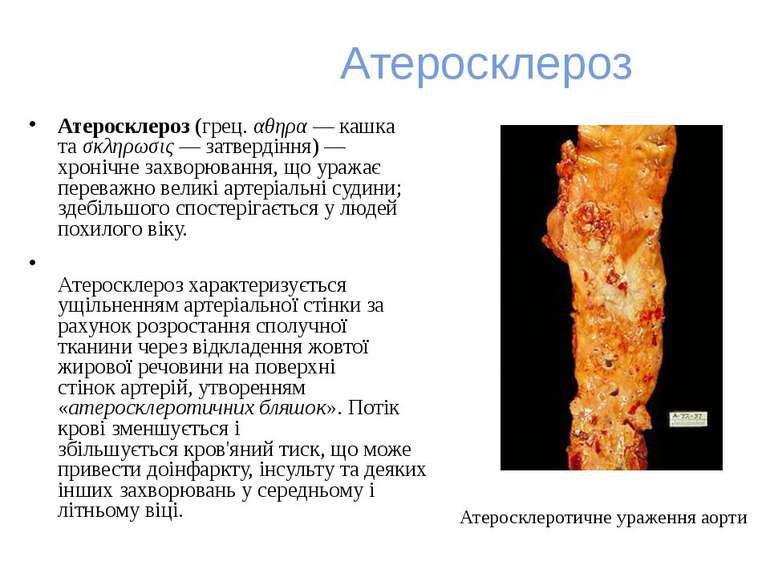
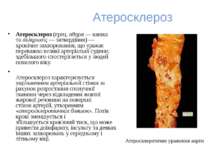
Атеросклероз Атеросклероз (грец. αθηρα — кашка та σκληρωσις — затвердіння) — хронічне захворювання, що уражає переважно великі артеріальні судини; здебільшого спостерігається у людей похилого віку. Атеросклероз характеризується ущільненням артеріальної стінки за рахунок розростання сполучної тканини через відкладення жовтої жирової речовини на поверхні стінок артерій, утворенням «атеросклеротичних бляшок». Потік крові зменшується і збільшується кров'яний тиск, що може привести доінфаркту, інсульту та деяких інших захворювань у середньому і літньому віці. Атеросклеротичне ураження аорти
Атеросклероз Етіологія та патогенез Виникненню А. сприяє багато факторів, серед яких — підвищення кров'яного (артеріального) тиску, ангіоспазм, спричинюваний розладами нервової регуляції судин, нервово-психічні фактори (хронічна перевтома, перенапруження, хвилювання), порушення діяльності ендокринних залоз, тощо. Розвиток А. пов'язаний з загальними порушеннями обміну ліпоїдів; при цьому в крові протягом тривалого часу (або періодично) збільшується вміст ліпоїду холестерину. Це спричинює відкладання холестерину та інших ліпоїдів у внутрішню оболонку стінок артерій з подальшою глибокою зміною їхньої будови. Внаслідок відкладання холестерину у внутрішній шар артеріальної стінки на поверхні цього шару спочатку виникають поодинокі жовтуваті плями — т. з.атеросклеротичні бляшки. Кількість і розміри їх поступово збільшуються, одночасно в них відбувається розростання сполучної тканини, що призводить до ущільнення бляшок. Іноді в бляшки відкладається вапно. При дуже розвиненому А. бляшки зливаються; згодом вони розпадаються з утворенням кашкоподібної маси, яка надходить до просвіту артерії. На місці бляшок, що розпалися, виникають атероматозні виразки; на поверхні виразок нерідко утворюються тромби — згустки крові.
Властиві А. зміни стінок артерій нерідко призводять до звуження їхнього просвіту, а іноді до повної закупорки. Це відповідно позначається на кровообігу і викликає ознаки недостатнього кровопостачання (аж до змертвіння певної ділянки тіла). В деяких випадках може статися розрив хворобливо зміненої судинної стінки. До найтяжчих наслідків призводить А. артерій головного мозку (може спричинитися до апоплексії тобто крововиливу в мозок, або до розм'якшення певної ділянки мозку), А. вінцевих артерій серця, що нерідко спричиняється до інфаркту міокарда, та А. артерій нижніх кінцівок (в деяких випадках зумовлює змертвіння кінцівки — т. з. старечу гангрену). Здебільшого при А. спостерігається одночасне ураження артеріальної системи одного або кількох органів (найчастіше — артерій головного мозку, серця, нирок, нижніх кінцівок). Загальний А. спостерігається рідко. Атеросклероз є самостійним захворюванням, яке не можна ототожнювати з артеріосклерозом, що являє собою сукупність різноманітних хворобливих станів, пов'язаних з ущільненням судинних стінок. У вивченні проблеми А. велика роль належить радянським ученим (М. М. Анічкову та ін.).
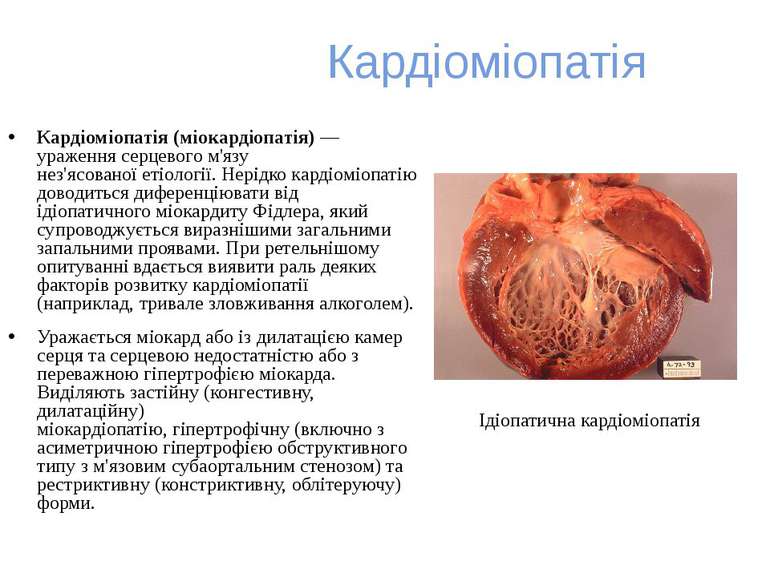
Кардіоміопатія Кардіоміопатія (міокардіопатія) — ураження серцевого м'язу нез'ясованої етіології. Нерідко кардіоміопатію доводиться диференціювати від ідіопатичного міокардиту Фідлера, який супроводжується виразнішими загальними запальними проявами. При ретельнішому опитуванні вдається виявити раль деяких факторів розвитку кардіоміопатії (наприклад, тривале зловживання алкоголем). Уражається міокард або із дилатацією камер серця та серцевою недостатністю або з переважною гіпертрофією міокарда. Виділяють застійну (конгестивну, дилатаційну) міокардіопатію, гіпертрофічну (включно з асиметричною гіпертрофією обструктивного типу з м'язовим субаортальним стенозом) та рестриктивну (констриктивну, облітеруючу) форми. Ідіопатична кардіоміопатія
Кардіоміопатія Симптоми Кардіоміопатія розвивається зазвичай поступово, непомітно. В деяких хворих на початку захворювання ураження міокарду характеризується переважно гіпертрофією м'язових волокон. Поступово зростаюча гіпертрофія тривалий час може не проявлюватися клінічно. Вона може охопити рівномірно усі камери серця або бути асиметричною з ураженням частини стінки лівого шлуночка або міжшлуночкової перетинки. Гіпертрофія міжшлуночкової перетинки може призводити до виникнення м'язового субаортального стенозу. Гіпертрофічна кардіоміопатія на більш ранніх стадіях розвитку може бути виявлена лише при спеціальному обстеженні: реєстрація ехокардіограми, рідше за ЕКГ, у деяких відведеннях якої реєструється знижений або від'ємний зубець Т при відсутності ознак ішемічної хвороби серця. У пізній стадії гіпертрофічної кардіоміопатії виникають клінічні прояви тяжкого ураження міокарду: прогресуюча серцева недостатність з вираженим застоєм у малому та великому колі кровообігу, значне збільшення розмірів серця за рахунок розширення всіх камер, різні види аритмії та порушень внутрішньосерцевої проводимості. В деяких хворих аритмія є провідним синдромом хвороби на більш ранній стадії розвитку до появи серцевої недостатності. Серйозне ускладнення кардіоміопатій на пізній стадії — тромбоемболії у судини мозку, нирок, селезінки, а також периферійні артерії.
Артеріальна гіпертензія Артеріа льна гіпертензі я, гіпертонія (лат. hypertonia arterialis) — синдром підвищення артеріального тиску. 90—95 % випадків артеріальної гіпертензії складають есенціальна артеріальна гіпертензія, у решті випадків діагностують вторинні, симптоматичні артеріальні гіпертензії: ниркові (нефрогенні, ренальні) — 3—4 %, ендокринні — 0,1—0,3 %, гемодинамічні неврологічні стресові зумовлені прийомом деяких речовин артеріальна гіпертензія вагітних.
Оптимальний артеріальний тиск < 120/80 мм рт. ст. Нормальний артеріальний тиск < 130/85 мм рт. ст. Підвищений нормальний артеріальний тиск 130—139/85—89 мм рт. ст. При артеріальній гіпертензії відбуваються такі зміни в організмі: звуження і втрата еластичності судин збільшення м'язової маси лівого шлуночка серця, що називається гіпертрофією прогресування атеросклерозу збільшення навантаження на нирки Причинами гіпертонії можуть бути також розумові перевантаження, шкідливі звички (паління, алкоголь, наркотики), атеросклероз, перевантаження негативними емоціями, спадкова схильність. Найважливішими ускладненнями гіпертонічної хвороби є інфаркт міокарда, серцева недостатність, інсульт, недостатність функції нирок.
Кардіосклероз Кардіосклероз - ураження м'язу (міокардіосклероз) та клапанів серця внаслідок розвитку в них рубцевої тканини у вигляді гнізд різного розміру (від мікроскопічних до великих рубцевих вогнищ) та поширеності, заміщуючих міокард та (або) деформуючих клапани. Етіологія Може бути виходом ревматизму (ревматичного ендоміокардиту) та міокардитів іншої етіології (міокардитичний кардіосклероз), або атеросклерозу вінцевих артерій серця (коронарогенний атеросклеротичний кардіосклероз), що розвивається внаслідок прогресування хронічної ішемічної хвороби серця з можливим переходом у інфаркт міокарда (постінфарктний міокардіосклероз). Перебіг Проявляється стабільними аритміями, порушеннями внутрішньосерцевої проводимості, хронічною серцевою недостатністю. Можуть виникати також клапанні вади серця майже виключно у вигляді недостатності мітральних (папілярна вада) або аортальних клапанів, а також напади стенокардії, аневризми серця (в хворих, які перенесли інфаркт міокарда, іноді як наслідок ревматизму, сифілісу).
Онтогенез Онтогенез - це індивідуальний розвиток організму з моменту його зародження до природної смерті. Виділяють два періоди онтогенезу: ембріональний (зародковий) постембріональний (післязародковий).
Ембріональний онтогенез Ембріональний охоплює перетворення зиготи на зародок і розвиток зародка та плоду до моменту народження дитини.
Схожі презентації
Категорії